Белок в крови повышен что это у беременных
Белок в крови повышен что это у беременных
Во время беременности организм женщины претерпевает значительные изменения. Естественно, что на это не может отреагировать столь тонкое исследование, как биохимический анализ крови. Эта процедура включает в себя определение мельчайших количеств особых «индикаторных» веществ в плазме крови. Так как уровень содержания этих соединений сильнейшим образом зависит от работы многих внутренних органов, то по значениям биохимического анализа крови можно в значительной мере судить о состоянии всего организма в целом.
Во время вынашивания ребенка организм будущей матери перестраивается для того, чтобы обеспечить нормальное протекание беременности и родов. Из-за этого некоторые ключевые показатели биохимического анализа крови беременной женщины настолько сильно отличаются от таковых у обычного человека, что это можно воспринять как признак патологии. В этой ситуации становятся практически неразличимыми и реальные патологические изменения, которые неопытный специалист может спутать с нормальными колебаниями при беременности.
Поэтому врач должен четко понимать причины и диапазон изменений в биохимическом анализе крови, чтобы не бить тревогу попусту с одной стороны и не пропустить начало заболевания с другой.
Так как беременность и ее характер изменяются со временем, то и показатели исследования женщины могут несколько изменяться. Обычно указывают на нормы, характерные в среднем для каждого триместра:
При этом перед родами у женщины сахар натощак может быть на уровне 4,5-5 ммоль/л, что является нормой для обычного человека, но повышением показателя для беременной женщины.
Остальные показатели биохимического анализа крови беременной женщины изменяются очень незначительно и поэтому их практически невозможно различить от врожденных особенностей и физиологических колебаний.
Учебное видео расшифровки биохимического анализа крови
— Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики «Профилактика заболеваний»
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубового А. А., акушера со стажем в 13 лет.
Определение болезни. Причины заболевания
Преэклампсия — это осложнение беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
Сроки развития преэклампсии
Причины преэклампсии
По сути, причина преэклампсии — беременность, именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения.
Факторы риска
Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
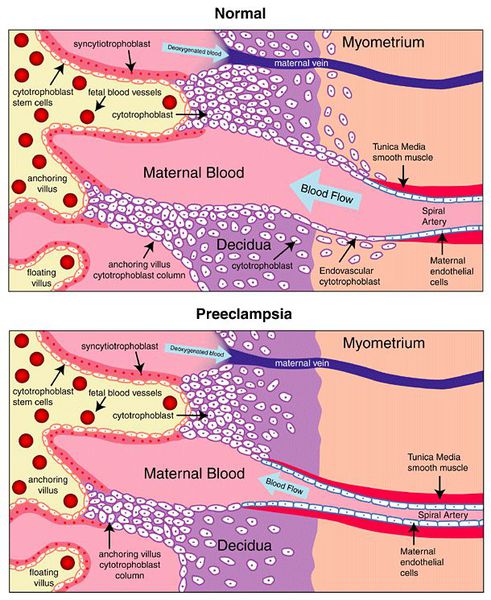
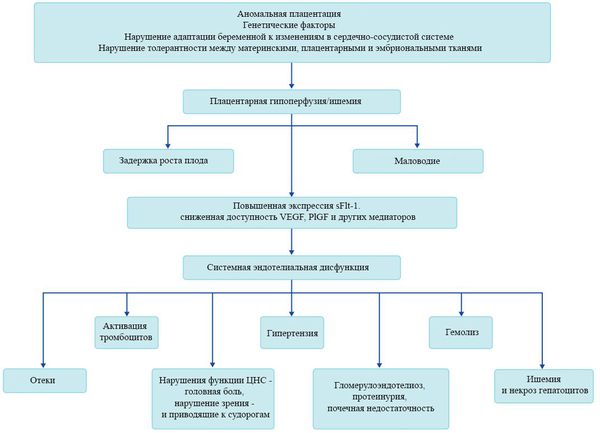
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
Симптомы преэклампсии
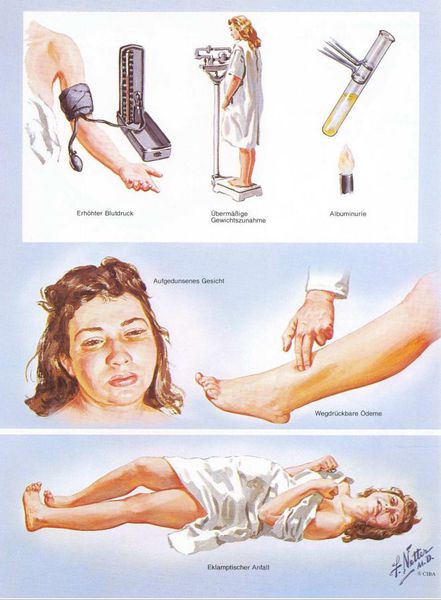
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией при беременности понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
3. Отечный синдром
Триада признаков преэклампсии, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
Патогенез преэклампсии
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
В Международной классификации болезней (МКБ-10) преэкслампсия кодируется как О14. Выделяют умеренную и тяжёлую форму заболевания.
Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии.
Осложнения преэклампсии
Основные осложнения при преэклампсии у беременных:
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Профилактика преэклампсии
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (
Повышенный белок в крови при беременности: за что он отвечает
Повышенный белок в крови при беременности, является опасным положением для успешного осуществления родов. Общий белок крови при беременности — это именно тот показатель, который осуществляет отображение картины белкового обмена, показывает состав сыворотки крови всех имеющихся белков. По нормам белка в крови женщины должно варьировать от 64 до 84 гл.
Степень общего белка — это основной лабораторный коэффициент, так как разные белки несут ответственность за многочисленные действия организма человека и движения, которые совершаются в нём:
В целостной совокупности белок крови предполагает под собой объединение двух ключевых частей — это альбумина и глобулина. Первый из элементов является продуктом работы печени, а второй результатом синтеза лимфоцитов.
Наличие низкого гемоглобина, то есть уровня белка кровяной жидкости— это достаточно распространенное явление во время вынашивания малыша.
Какое влияние оказывает наличие повышенного белка в крови на беременность?
Из-за физиологических трансформации деятельности организма девушки вынашивающей ребёнка осуществляется поэтапное снижение гемоглобина. Повышенный уровень белка в крови у беременной выявляется при определённых факторов как внешних, так и внутренних. А иногда наследственных.
Повышенный уровень гемоглобина выявляется у женщин, которые имеют вредные привычки такие как, курение. Для того, чтобы избежать возможного пагубного последствия, высококвалифицированные специалисты рекомендуют во время планирования беременности исключить все вредные привычки за несколько месяцев до зачатия и последующего вынашивания малыша. Так как данное повышение белка в крови при беременности имеет возможность быть спровоцировано положением почечной, сердечной деятельности будущей мамочки.
Повышенный белок в крови при беременности характеризуется наличием следующих симптом:
Данная симптоматика имеет сходные черты с процессом, проявляющимся во время сниженного уровня белка. При вынашивании малыша кровяная жидкость должна сдаваться на исследовании систематически, потому что высокий уровень гемоглобина оказывает влияние на густоту и вязкость крови.
Каждая будущая мамочка должна знать о том, что повышенный гемоглобин приводит к гибели ребенка на первом триместре или к становлению гипоксии плода. Это происходит потому, что загустевшая кровяная жидкость при наличии высокого белка не имеет возможности в достаточном объеме насыщать околоплодную жидкость питательными элементами, осуществляется становление замедления развитие плода.
Очень важно учитывать тот факт, что при вынашивании ребенка нужно выпивать много жидкости при наличии первых признаков высокого уровня гемоглобина. При повышенном белке на протяжении долгого времени необходимо обратиться за консультацией к гематологу и осуществить необходимые курс восстановительной терапии.
Высококвалифицированные специалисты и врачи женской консультации категорически запрещают прием витаминов без их собственного назначения так как многие из препаратов содержат элементы группы В, фолиевой кислоты, цинка, меди, а они в свою очередь помогают усваивать железо, которое приводит к повышению уровня белка в крови при беременности.
Наличие повышенного гемоглобина у женщины во время первого триместра вынашивания ребенка может привести к замиранию плода в период 5 месяца. Поэтому при вынашивании малыша нужно очень внимательно наблюдать за уровнем белка в крови так как именно он оказывает сильное влияние на организм малыша и матери.
Показатели анализов в кровяной жидкости при вынашивании малыша
При наличии обычного течения беременности в функционировании организма девушки осуществляется огромное количество процессов адаптационно — приспособительного характера, которые направленные на осуществление обеспечения адекватных течений гестационного периода, а также роста, становления малыша. Кардинальное перестроение женского организма связано с изменением системы крови гемостаза, эндокринных иммунных, биохимических состояний, что отражается при проведении анализа крови.
Известно, что лабораторные данные исследований кровяной жидкости у девушек вынашивающих ребёнка, а также у не беременных девушек конечно же имеют различия.
Повышенный белок в крови при беременности — это сигнал о нарушениях функционирования организма. Норма белка за сутки не должна превышать более 63-83 г/л. Его небольшое варьирование имеет все шансы проявится при наличии стрессовых ситуаций, а также активной физической деятельности.
Если показатель достаточно снижен от нормы, этот уровень не является патологическим процессом, а повышенное количество белка, входящее в норму, помогает обеспечивать организму более оптимальную деятельность противосвертывающей и свертывающей системы. Осуществляет становление и способствуют росту малышам матки, молочных желез, плаценты, иммунной защиты организма.
Каждая будущая мамочка должна помнить, что белок имеет прямую зависимость от питания. Девушкам, вынашивающим ребенка необходимо очень тщательно и щепетильно относиться к собственному рациону питания. Он должен быть обогащен питательными элементами и правильно сконструирован. Ведь именно от того, что употребляет мама зависит общее состояние здоровья будущего ребенка.
Повышенный белок в крови при беременности: проведение биохимической диагностики
Для того, чтобы узнать уровень белка в организме каждая беременная девушка должна осуществить сдачу биохимического анализа кровяной жидкости. Для диагностических манипуляций забор крови осуществляется с вены.
До процедуры нельзя ничего кушать, так как она производится натощак. Помимо этого, не следует переедать перед сдачей исследования. Диагносты рекомендуют перед манипуляцией принимать воду, которая является очищенной и не содержит газа.
Если беременная девушка принимает какие-либо медикаментозные препараты ей необходимо предупредить диагноста, так как вещества, содержащиеся в лекарстве будут отражаться на показатели уровня белка.
Временами случается так, что специалист назначает сдачу биохимического анализа несколько раз при подозрении на наличие:
Результаты биохимического анализа помогают женскому доктору выяснить первопричины повышенного белка в крови при беременности, а также определить меры воздействия на его снижение.
Будущие мамочки должны помнить о том, что своевременная диагностика патологического процесса помогает назначить максимально эффективное восстановление и осуществляет борьбу с высоким уровнем белка в крови на ранней стадии. При наличии какой-либо неизвестной симптоматики необходимо непременно обратиться к высококвалифицированному специалисту гинекологу и акушера для предотвращения последующих осложнений.
Традиционно биохимический анализ крови при беременности осуществляется 2 раза за весь период. Во время становления на учет женской консультации. С 28 по 30 неделю если при проведении данного анализа не появляется необходимости более ранней диагностики.
Белок на протяжении всей беременности должен оставаться в пределах допустимых норм так как его снижение, а также повышение оказывает прямое влияние на становление плода и жизнь будущей мамочки.
Нормализация уровня белка в крови во время беременности
За 9 месяцев беременная успевает сдать неисчислимое количество анализов. В число обязательных исследований входит и биохимия крови, которая является отличным показателем течения беременности. Ярким показателем является белок, потому что отклонения от нормы помогают своевременно заметить скрытую патологию. Если анализы показали низкий белок в крови при беременности, значит, женщина испытывает белковый дефицит, что не есть хорошо для ребенка.
Значение белка
Белок – это органический полимер, содержащий массу аминокислотных соединений. При беременности белок выполняет весьма важные функции:
Низкий уровень белка может спровоцировать немало проблем и осложнений для ребенка, поэтому важно систематически проверять данный показатель и поддерживать его норму. Белковая концентрация способна влиять на иммунитет и билирубин, содержание стероидных гормонов и липидный уровень. Белки обладают достаточно широкоспектральным действием, обеспечивая постоянство внутриорганической среды. Именно поэтому нужно обязательно следить за белком у беременных.
Нормальные показатели белка для беременной

Меняется не только норма белка, но и его фракций. К примеру, глобулиновые фракции постепенно повышаются, достигая к концу беременности максимальных значений. А альбумин, наоборот, ко второму-третьему триместру постепенно падает. Гарантией нормального протекания беременности служат показатели протеинограммы, которые находятся в пределах допустимых значений.
Если белок понижен
Гипопротеинемия, как еще называют пониженное содержание белков, может быть следствием достаточно безобидных факторов, либо указывает на серьезные патологические проблемы со здоровьем беременной. Мало протеинов при состояниях вроде анемии и иммунодефицита, пищеварительных и почечно-печеночных патологиях, тяжелых токсикозных форм или интоксикаций, голодания или травматических повреждений.
Большинство из подобных состояний считаются достаточно опасными для женщины в положении и вынашиваемого ею ребенка. Именно поэтому при обнаружении пониженной концентрации белка врачи настоятельно советуют пройти комплексную диагностику гипопротеинемии. А чтобы своевременно обнаружить подобное патологическое отклонение, беременной необходимо регулярно проходить назначенные скрининги.
Для определения концентрации протеинов проводится биохимическое исследование крови. Биоматериал берут из вены натощак ранним утром. Кушать женщине нельзя около 12 часов до этого.
Факторы понижения белка в крови при беременности

Также сниженный белок может наблюдаться у женщин, употребляющих продукты с недостаточным его содержанием. Неправильное питание или боязнь испортить фигуру, также могут сыграть негативную роль. В ряде случаев дефицит белка может обуславливаться его излишней потерей на фоне почечных патологий. Иногда патологические нарушения в работе печени препятствуют образованию необходимых белковых соединений. Немаловажную роль в дефиците белков играют болезненные состояния органов ЖКТ вроде изжоги, тошнотно-рвотного синдрома, отвращения к пище и пр.
Помимо указанных причин, провоцировать дефицит белка могут довольно-таки серьезные патологические состояния вроде опухолевых процессов в печени, гепатита или цирроза, панкреатита либо энтероколита, раковых процессов, многоводия или кишечных воспалений. Спровоцировать у беременных белковую нехватку может гломерулонефрит и термические ожоги, вызывающие распад белковых соединений, отравления или гиперфункциональность щитовидки (тиреотоксикоз), наследственность либо длительные кровотечения.
Симптомы пониженного белка
Когда уровень белка в крови понижен, то это проявляется характерной симптоматикой.
Как нормализовать белковый уровень
По статистике, беременные чаще сталкиваются с состояниями, когда протеиновый уровень пониженный. Подобные ситуации отнюдь не редкость. Существует несколько способов восстановления нормального протеинового обмена. Для начала необходимо устранить провоцирующие факторы гипопротеинемии, потому как без этого любое лечение будет малоэффективным. Поэтому для эффективного лечения необходима квалифицированная диагностика и правильное определение этиологического фактора.
В целом нормализовать белок при нарушениях питания и проблемах с аппетитом можно посредством соблюдения диетического рациона. Если же гипопротеинемия носит патологический характер, то необходима медикаментозная терапия.
Диета для повышения белка
Основным принципом диетического рациона в данной ситуации является полноценное и правильное питание. Чтобы повысить белок, беременной придется следовать врачебным рекомендациям. Во-первых, питаться нужно не меньше 4 раз за сутки, причем в меню обязательно должны присутствовать продукты животного и молочного происхождения, овощи, зелень и фрукты. Во-вторых, нужно выпивать максимум 1,5 л жидкости.
В-третьих, беременной категорически запрещается курить и пить спиртное. В качестве дополнительного белкового источника можно использовать орехи, семечки и бобовые. Правильно составленный рацион поможет поднять белковый уровень до нужных показателей. Если у беременной были обнаружены какие-либо патологии, то рацион нужно будет корректировать с учетом характера заболевания.

Медикаментозное восстановление белкового уровня
Если изменения в уровне протеинов связаны с патологиями, то необходима их медикаментозная коррекция. Назначение лекарственной терапии осуществляется на основе состояния и диагноза женщины. Почечные, кишечные и печеночные проблемы обычно лечатся в стационаре. При анемии назначается диетотерапия и железосодержащие препараты в массивных дозировках.
Не существует универсальных препаратов, повышающих показатель протеина в крови, лекарства назначаются лишь индивидуально. Чтобы избежать вреда для плода, используются медикаменты, прошедшие полноценные многолетние испытания и доказавшие безопасность и эффективность в терапии беременных. Главное, не допускать самолечения, любой препарат беременной должен быть назначен только врачом.
Повышенное содержание белка
Иногда при беременности наблюдается повышенный уровень протеинов или гиперпротеинемия. Подобное явление также ненормально и может свидетельствовать об отклонениях в здоровье мамочки, указывающих на:
Протеины необходимы беременным, потому как выступают в качестве стройматериала и регулятора большинства внутриорганических процессов. Поэтому мамочка обязательно должна несколько раз в сутки кушать белковую пищу.
Влияние белка в крови в период беременности
Причины низкого белка в крови при беременности
Низкий белок в крови при беременности может стать серьезной причиной нарушения здоровья женщины и ребенка, поскольку протеины являются необходимой частью любой клетки или ткани организма. Они необходимы для роста, развития и здоровья. Белки формируют структуру любого органа, из них состоят энзимы и гормоны, регулирующие функции тела. Чтобы узнать, не испытывает ли организм недостаток или избыток в белках, проводятся различные анализы, основным из которых является тест, измеряющий количество белков в плазме.
Особенности протеинов
В жидкой части крови, именуемой плазмой, содержатся два основных класса белков – альбумины и глобулины. Альбумины – это 60% всех белков, а занимается их выработкой печень. Альбумины выполняют очень много полезных задач. Они транспортируют по организму различные молекулы и ионы, являются источником аминокислот, необходимых для обмена веществ в тканях. Кроме того, эта разновидность белков является основной составляющей многих веществ, необходимых для поддержания осмотического давления, которое влияет на проникновение жидкости через стенки сосудов.
Остальные 40% протеинов в плазме крови – это глобулины. Эта группа белков очень разнообразна. К ним относятся энзимы, антитела, гормоны, транспортные белки и огромное количество других веществ.
У небеременной женщины количество общего белка в крови колеблется от 6,7 – 8,6 г/дл. При беременности норма несколько изменяется и имеет следующие значения:
Иногда в анализах сообщают значения общего белка, альбумина и отношения альбумина к глобулину (A/G). В нормальном состоянии количество альбумина больше, чем глобулина, и немного превышает 1. A/G может изменяться по мере того, как увеличиваются или уменьшаются количества альбумина и других белков. Поскольку различные заболевания влияют на соотношение альбумина к глобулину, A/G иногда дает ценную информацию о причинах изменения уровней протеинов.
Причины отклонений
Общий уровень белка в здоровом организме является относительно постоянной величиной. Он зависит от равновесия содержания старых белков в плазме и выработки новых. Белок может повышаться из-за ненормально высокой продукции протеинов (например, повысить белок могут воспалительные заболевания и множественная миелома). Повышенный белок бывает при обезвоживании, хронических и инфекционных инфекций, различные аутоиммунные заболевания, онкология, аллергия.
Норма белка в крови беременной может уменьшаться, если:
При незначительных отклонениях от нормы особо переживать не стоит. Если же сильно повышенный белок, врач должен выяснить причину. Спровоцировать патологию может плохое питание, избыток жидкости в организме, хронические заболевания пищеварительного тракта, тяжелое отравление. Наружное или внутреннее кровотечение – также причина низкого белка. Иногда говорит о проблемах со щитовидной железой, из-за которых она не вырабатывает нужное количество йодсодержащих гормонов. Среди причин низкого белка – онкология, тяжелая форма токсикоза.
Плохое питание – одна из основных причин, когда пониженный белок при беременности. Существует целый ряд негативных эффектов для здоровья, связанных с недостатком питательных веществ в организме будущей матери. Это может повлиять как на саму беременную женщину, так и на развитие ребенка на протяжении всей его жизни. Недостаток питательных веществ можно классифицировать на две группы. Это плохое питание или недостаток отдельных компонентов, их дисбаланс.
Плохое питание в результате недоедания происходит тогда, когда человек постоянно употребляет меньшее количество эквивалентов энергии (измеряются в калориях, полученных от белков и углеводов), чем он расходует. Результатом недоедания является вес ниже нормы, снижение иммунитета и подверженность заболеваниям.
Недостаток отдельных компонентов питания – это состояние, когда человек употребляет достаточное общее количество пищи, но в ней не содержится недостаточного количества веществ, необходимых для поддержания роста, развития и функционирования отдельных органов и систем организма. Например, дефицит кальция у ребенка может повлиять на рост костей и зубов.
Чем опасно плохое питание
От того, как женщина питается во время беременности, зависит её здоровье, а также будущего ребенка. Если женщина недоедает перед зачатием из-за того, что недостаточно и нерегулярно питается, у нее может быть недостаточная масса тела во время зачатия, что может повлиять на ход беременности. Дело в том, что недокормленные женщины во время зачатия просто не имеют достаточно времени, чтобы обеспечить организм повышенным количеством питательных веществ в связи с ростом плода. Такие беременные не могут набрать достаточное количество веса и находятся в повышенной зоне риска смертности во время беременности по сравнению с беременными с нормальной массой тела.
У недокормленных беременных также не хватает резерва питательных веществ, необходимых для поддержания нормального роста эмбриона. Во время первых нескольких дней после зачатия эмбрион существует в матке, но он еще не вживился в её слизистую оболочку, чтобы начать расти и развиваться. Это состояние эмбриона называется предимплантационный период, когда деление клеток происходит с наибольшей скоростью. Нарушение развития эмбриона в этой фазе может привести к необратимым последствиям для роста плода на более поздних стадиях беременности.
Качество питания беременной в момент зачатия также влияет на дифференциацию (разделение) клеток эмбриона на клетки плода и плаценты (так называют структуру, которая питает и поддерживает плод во время беременности). У эмбрионов недокормленных женщин, значительно большее количество клеток идет на формирование плаценты, чем тех, что образуют плод. Это значит, что эмбрион начинает свое существование гораздо меньшими размерами, чем должен быть по нормам. Это может привести к ограничению роста плода, и увеличению риска рождения ребенка с пониженным весом (меньше 2,5 кг). Пониженный вес при рождении связан со многими проблемами в детстве.
Развитие плода также зависит от того, насколько велики запасы питательных элементов у женщины были до беременности. На протяжении нескольких первых недель у плода развиваются главные органы – сердце, мозг, легкие. На этой стадии на плод может сильно повлиять плохое питание и недоедание матери. Недостаток питательных веществ у плода в это время может замедлить рост и развитие его органов. Поскольку очень часто в это время женщина обычно не знает, что беременна, единственным средством не допустить патологий плода является хорошее питание перед беременностью.
Если снабжение плода питательными веществами на ранних и поздних сроках беременности недостаточно, это может сыграть долгосрочный программирующий эффект и увеличить предрасположенность ребенка к хроническим заболеваниям в будущем. Например, у него при рождении уже будет сформирован обмен веществ, предназначенный для борьбы с плохим и недостаточным питанием. При этом в его организме может быть сокращано количество выработки инсулина и глюкозы. Такой приспособительный механизм «перепрограммирует» весь обмен веществ ребенка практически на всю жизнь. В будущем могут возникнуть различные тяжелые заболевания, включая диабет второго типа.
Проблемы с нехваткой питательных элементов
Таким образом, женщина, в организме которой недостаток специфических питательных веществ перед беременностью, имеет повышенный риск развития разных негативных явлений, подвержена различным заболеваниям. Например, дефицит железа обычно вызывает анемию. Она часто развивается во время беременности в результате долговременного недоедания и недостаточного снабжения организма железом, нехватки белка.
Анемия повышает риск заболеваемости и смертности женщин из-за риска риск умереть от кровотечения во время родов, преждевременных родов, неврологических дисфункций.
Недостаток витамина А может привести к такому явлению, как ночная слепота во время беременности (эта проблема гораздо чаще встречается в развивающихся странах). На возникновение ночной слепоты влияют как недостаток некоторых видов белка и витамина А в печени (который запасается в основном во время, предшествующее беременности), а также малое употребление витамина А во время беременности.
Какая норма белка в крови беременной женщины, орч ем говорит его понижение или повышение, и как можно стабилизировать – медикаментами, травами или диетой
Среди обязательных исследований в течение всей беременности является биохимический анализ крови. Повышение белка свидетельствует о развитии патологии, требует обязательного медицинского лечения.
Какие бывают нормы белка у женщины при беременности?

Что такое белок в крови: функции и задачи
Белки − это органические соединения, состоящие из множества аминокислот. Его основными задачами являются:
Помимо этого белок поддерживает иммунитет человека, отвечает за неспецифическую защиту организма при повреждениях тканей. Также они отвечают за синтез многих гормонов, нормализацию метаболизма и т.д. К ним относятся пептиды, коллаген и кератин, которые отвечают за процессы регенерации тканей, рост ногтей и волос. Поэтому содержание этого вещества очень важно, изменение его говорит о развитии внутренних патологий.
Нормы белка в плазме крови до беременности

Отклонение в сторону уменьшения или увеличения говорит о проблемах со здоровьем.
Белок при беременности: таблица по неделям

| Триместр | Количество белка, г/л |
| 1 | 63-83 |
| 2 | 63-83 |
| 3 | 62-83 |
Стоит отметить, что в третьем триместре беременности белок может падать до цифр 55-65 г/л. Такой результат связан с увеличением объема крови у женщины в период вынашивания малыша и с одновременным уменьшением в ней эритроцитов. Также на конченый результат влияет процедура забора биоматериала: если перед этим пациентка находилась в состоянии покоя, а потом резко встала, то уровень белка в крови резко повышается.
Когда назначается повторный анализ

Также повторный анализ назначается для подтверждения предыдущего результата анализа (в случае превышения или понижения белка).
Что говорит повышенный белок в крови
Основной причиной повышения белка в крови при беременности считают действие внешних и внутренних негативных факторов, а также плохую наследственность. Повышение показателя часто встречается у женщин, злоупотребляющих курением. Среди внутренних патологий выделяют заболевания почек и сердца.

Высокий белок в крови влияет на состояние ее вязкости и густоты. Несвоевременное лечение приводит к развитию гипоксии у плода. Из-за высокой вязкости крови к плоду поступает недостаточно питательных веществ и кислорода, что приводит к задержке в развитии или смерти.
Расшифровкой полученных результатов анализа занимается лечащий врач, своевременная диагностика и лечение снижают риск развития осложнений.
Почему отклоняется


Основными симптомами снижения белка являются:
При выявлении одного из таких признаков рекомендуется совершить внеочередной визит к врачу и при необходимости сдать кровь на анализ.
Риски для плода при отклонениях белка от нормы

Как поднять белок в крови при беременности
Гипопротеинемия считается достаточно опасным состоянием для женщины и ее будущего ребенка. Поэтому при выявлении низкого уровня белка в крови врачи подбирают походящую схему лечения. Даже незначительное отклонение белка от нормы при отсутствии неприятной симптоматики, влечет за собой развитие серьезных осложнений.
Таблетки
В первую очередь необходимо установить причину, вызвавшую понижение этого показателя. При серьезных патологиях женщине требуется пребывание в стационаре с назначением индивидуального медикаментозного лечения.
Чаще всего беременным назначают железосодержащие препараты и комплексы аминокислот. Дозировку и курс лечения подбирает врач индивидуально. Очень осторожно нужно отнестись к препаратам Фотиевой кислоты, витаминам В, комплексам с цинком и медью. Эти медикаменты способствуют резкому повышению белка в крови, что может нанести вред здоровью женщины и ее будущего ребенка.
Народная медицина

Правила питания

Нужно внимательно следить за питьевым режимом и пить не менее 1500 мл жидкости в день (включая напитки и супы). При этом нужно помнить, что чрезмерное употребление жидкости приводит к сильному разжижению крови, а соответственно к ещё большему понижению уровня протеинов. Необходимо отказаться от употребления алкоголя и курения, что и так является обязательным для беременных.

Продукты, повышающие уровень протеинов в крови:

При наличии сопутствующих патологий, которые влекут за собой понижение белка, рацион составляется исходя из характера текущего заболевания. Во время лечения необходимо периодически сдавать кровь на анализ, чтобы следить за изменениями показателя в динамике. При неэффективности терапии женщине меняют ее схему.
Как быстро можно поднять белок при беременности

Сбалансированное питание – залог быстрого повышения протеинов. Включив в свой рацион больше рыбы, морепродуктов, мяса и субпродуктов, можно за короткое время привести показатель в норму. Кушать рекомендуется небольшими порциями, регулярно устаивая себе перекус из орехов, сухофруктов или других легких продуктов с повышенным содержанием протеинов. Очень важно регулярно вводить в свой рацион новые ингредиенты, это поможет легче перенести белковую диету.

Полезное видео
Внимание: роль белков во время беременности!
Именно с расстройствами белкового обмена, с белковой недостаточностью связано множество осложнений во время беременности. Ниже вам станет очевидно, почему.
Что обеспечивают во время беременности белки:
— рост и развитие ребенка, плаценты, матки и молочных желез матери (строительная роль), а также запасы, которые будут использованы во время кормления грудью
— транспорт питательных веществ, витаминов, микроэлементов (в том числе железа), кальция (транспортная роль)
— иммунную защиту, так как антитела против бактерий и вирусов – это белки (защитная роль)
— оптимальную работу свертывающей и противосвертывающей систем (при этом не возникает ни кровотечений, ни тромбов) (с 4-5 месяцев беременности увеличивается содержание фибриногена, протромбина, факторов свертывания крови V, VII, VIII, X — все это белки)
— поддержание осмотического давления плазмы; это свойство, которое не позволяет жидкой части крови покидать сосудистое русло, тем самым препятствуя возникновению отеков и сгущению крови;
при нормальном осмотическом давлении плазмы объем крови достаточен для того, чтобы обеспечивать питание и дыхание и матери, и ребенка, а текучесть крови обеспечивает наилучшее кровоснабжение; за это важнейшее качество отвечают белки альбумины и хлорид натрия, то есть поваренная соль.
Легко понять, от чего зависит белковый обмен в организме:
1. от поступления белков с пищей
2. от переваривания и всасывания их в желудочно-кишечном тракте (преимущественно в желудке и тонком кишечнике)
3. от функции печени (именно она вырабатывает главные необходимые белки – строительные, защитные, необходимые для свертывания)
4. от интенсивности распада и потери белков (это касается повышенных физических нагрузок и некоторых почечных заболеваний).
Вот как проявляется белковая недостаточность во время беременности:
1. самые ранние признаки – недостаточная прибавка массы тела и увеличение показателей гемоглобина (HGB) и гематокрита (Ht); обратите внимание – высокий показатель гемоглобина (выше 120 г/л) во втором и третьем триместре – это повод не обрадоваться, а насторожиться, так как обычно он указывает на сгущение крови как следствие недостатка белка и уменьшение объема циркулирующей крови
2. задержка внутриутробного развития ребенка (по измерениям высоты стояния дна матки и окружности живота, а также УЗИ), его гипотрофия
3. появление отеков (из-за падения осмотического давления плазмы жидкая часть крови уходит из сосудов в ткани)
4. повышение артериального давления (это «реакция отчаяния» – из-за уменьшения объема циркулирующей крови организм вынужден уменьшать просвет сосудов и повышать давление в них, чтобы оставшаяся кровь циркулировала интенсивнее)
5. увеличение показателей печеночных ферментов, указывающее на страдание печени вследствие белкового голодания
6. преэклампсия и эклампсия (выражающиеся в головной боли, повышении рефлексов, нарушении зрения и, наконец, судорогах) – самые грозные осложнения гестоза, требующие срочной госпитализации в стационар
Для справки: нормальный показатель общего белка сыворотки крови: 65-85 г/л, снижение его до 60 г/л уже указывает на тяжелый гестоз; альбумин сыворотки в норме составляет 35-55 г/л, при его снижении до 30 г/л развиваются отеки; нормальный показатель гематокрита 0,36 — 0,42 л/л; прибавка массы тела 2,3 – 4,5 кг за период с 24 по 28 неделю нормальна и говорит об адекватном увеличении объема циркулирующей крови.
Самые распространенные причины белковой недостаточности:
1. поступление белков с пищей может быть абсолютно недостаточно
из-за отсутствия аппетита (в том числе по причине депрессии, нежеланной беременности, плохих бытовых условий и семейных отношений)
из-за того, что пища содержит мало белков или они плохого качества («голодание в изобилии»)
из-за того, что не привыкли правильно питаться и вообще придавать образу питания какое-либо значение
из-за того, что некогда есть и некогда готовить (типичная ситуация для работающих женщин и многодетных мам)
из-за низкого уровня жизни и нежелания «объедать семью»
из-за нежелания поправляться и портить фигуру (к автору этих строк приходила на прием женщина, ставившая своей целью не прибавить вес за время беременности ВООБЩЕ)
из-за того, что от врачей, подруг и из литературы женщине известно: большая прибавка массы тела – это опасно
2. поступление белков с пищей может быть относительно недостаточно:
когда в рационе у женщины присутствует мало углеводов (тогда белки сжигаются вместо топлива, а на строительство их недостает)
когда женщина беременна двумя и больше детьми
когда будущая мама имеет большую физическую нагрузку или находится в ситуации стресса
3. поступлению, перевариванию и всасыванию белков могут препятствовать различные болезненные состояния желудка и кишечника, из которых самые распространенные:
4. заболевания печени могут препятствовать ей создавать необходимые белки
5. заболевания почек могут вести к потере белка
Американский исследователь М. Штраус (1935) измерял осмотическое давление плазмы у 65 беременных на сроке 7 месяцев и показал что оно напрямую зависит от количества поступающего с пищей белка.
Осмотическое давление плазмы, альбумин плазмы и потребление белка были наивысшими у 35 женщин, не имеющих признаков позднего токсикоза, на втором месте шли 20 женщин с токсикозом без судорожных явление.
И наконец, низшими эти показатели были у 10 женщин с эклампсией. На 8 месяце беременности 15-ти женщинам второй группы были предписаны диета с суточным количеством белка 260г и инъекции витаминов. Остальные пять были помещены на изокалорийную диету с 20г белка в сутки.
После трех недель пребывания на диете с высоким содержанием белка симптомы позднего токсикоза (включая повышенное кровяное давление) у женщин из первой подгруппы исчезли.
Не было ни одного случая внутриутробной гибели плода. У женщин из второй подгруппы осмотическое давление плазмы упало на 9 % и только у двоих из пяти произошло снижение артериального давления.
Р. Росс в 1935 году обнаружил, что частота случаев эклампсии чрезвычайно высока в тех районах, где распространены бери-бери, пеллагра и другие болезни неполноценного питания. «Мы были потрясены, сколько женщин, страдавших недостаточностью питания, имело эклампсию».
В 1938 году исследователи Е. Додж и Т. Фрост радикально предотвращали эклампсию назначением диеты с высоким содержанием белка. Состояние женщин с поздним токсикозом, находившихся на диете из 6 яиц, 1-1,5 л молока, мяса и бобовых ежедневно, улучшалось на глазах. Согласно данным этих авторов, средний уровень альбумина плазмы среди женщин с поздним токсикозом был на 21% ниже, чем среди женщин, находившихся на диете с повышенным содержанием белка и не имевших токсикоза.
Исследователю В. Томпкинсу (1941) также удалось снизить частоту возникновения позднего токсикоза путем исправления диеты. Он заключает, что «так называемые токсикозы беременных есть на самом деле состояния недостаточности питания».