Бетадин или левомеколь в чем разница
Средства для обработки ран: как выбрать?
Раны являются одними из наиболее распространенных видов повреждения, особенно в детском возрасте. Раной называют любое механическое повреждение организма, которое сопровождается нарушением целостности кожи или слизистых оболочек. Очень важно помнить, что при получении раны возможно повреждение и глубжележащих органов и тканей. Поэтому любое повреждение требует от себя пристального внимания.
Основные проявления ран
Боль
В данном случае боль возникает из-за повреждения нервных окончаний, которые находились в месте нанесения повреждения. С течением времени, может усиливаться отек, что также приводит к усилению боли. Выраженность и степень проявления болевого синдрома зависит от таких факторов, как:
По сути, боль является приспособительной защитной реакцией организма.
Кровотечение
Если небольшая ссадина сопровождается длительным и обильным кровотечением, то необходимо проконсультироваться с гематологом.
Зияние
Данное явление связано с сокращением эластических волокон кожи. Вследствие чего происходит расхождение кожных краев повреждения. Многие хирурги знают, что такое лангеровские линии. Они указывают ход и направление волокнистых структур кожи. С этой целью разрезы выполняют вдоль этих линий, что приводит к быстрому заживлению разрезов и уменьшению зияния. Соответственно, при возникновении дефекта перпендикулярно указанным линиям, развивается широкое расхождение краев дефекта.
Виды ран
Они могут быть:
В зависимости от характера и условий повреждения выделяют раны:
У детей преобладают резаные, колотые, укушенные, смешанные, а также поверхностные (ссадины, царапины и прочее). Особое внимание уделяется укушенным, которые появляются в результате укуса животного или человека (например, другим ребенком), так как они наиболее инфицированные. Это связано с большим количеством вредных бактерий в ротовой полости. Они чаще всего осложняются инфекцией.
По степени инфицированности бывают:
Заживление раны и факторы, влияющие на этот процесс
Процесс заживления ран может нарушать множество факторов.
Заживление представляет собой процесс восстановления поврежденных тканей с восстановлением их целостности. В процессе заживления происходят определенные процессы. Более подробно на них мы останавливаться не будем, а лишь укажем те факторы, которые могут нарушать процесс заживления:
Осложнения заживления
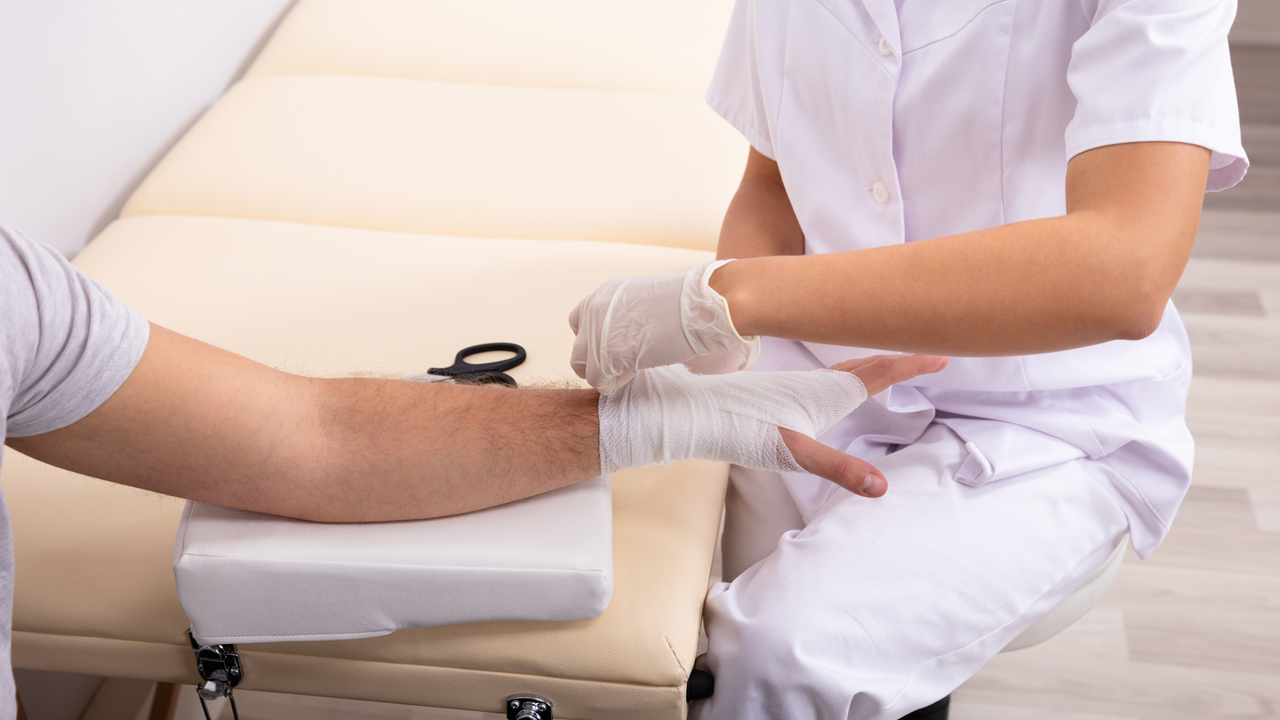
Средства для обработки ран у детей
Ниже перечислим наиболее популярные и доступные средства для обработки поверхностных ран у детей:
Антисептик позволяет профилактировать нагноение.
Для ускорения заживления могут использоваться такие мази и крема, как:
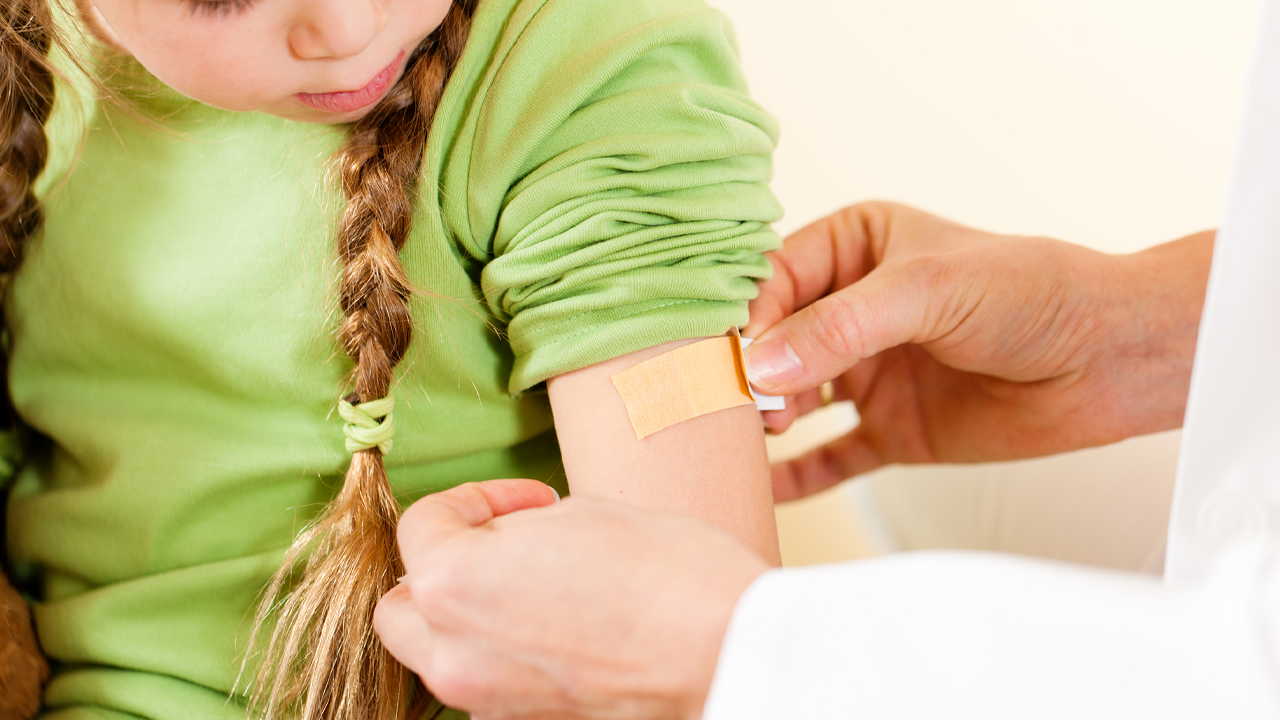
Первая помощь ребенку при поверхностных ранах
При возникновении подобной ситуации родители задаются вопросами: «Чем обработать рану? Как правильно обработать рану? Какое лучшее средство для обработки раны?».
Перед оказанием помощи ребенку, родителям нужно вымыть руки с мылом и обработать антисептиком. Далее в такой последовательности необходимо выполнить ряд указаний и действий:
В случае возникновения более глубоких дефектов, обильного кровотечения, укушенной и загрязненной землей или старым металлом ран необходимо в срочном порядке обратиться к хирургу.
Раны являются довольно распространенным явлением, особенно у детей раннего возраста. Задачей родителей является своевременное оказание помощи ребенку с целью профилактики инфицирования. В аптечке необходимо иметь минимальный набор для оказания первой помощи. Не занимайтесь самолечением и, при возникновении угрожающих повреждений, обращайтесь к врачу.
Бетадин или Левомеколь, что лучше?
С давних времен люди пытались найти эффективные средства для лечения ран. В современном мире максимальное внимание уделяется пациентам с гнойными хирургическими инфекциями. Хирургические инфекционные заболевания составляют 25-35%. При этом количество летальных исходов достигает 27-48%.
За последние 10 лет были проведены основополагающие исследования в сфере клеточной и молекулярной биологии. Благодаря этому были открыты механизмы заживления гнойных ран. Таким образом, ученые создали специальные стандарты для лечения ран разного типа. Как и прежде на результат терапии влияет опыт врача и его интуиция.
Возникновение гнойных ран связанно с осложнениями, которые происходят после:
Язвы и раны могут возникнуть у людей с сахарным диабетом, проблемами с сосудистой системой. В большинстве случаев инфекция представляет собою нагноенную рану.
В зоне поражения появляется отечность и покраснение, болевые ощущения при пальпации, выделение гнойной жидкости, присутствие некроза. Воспаление от раны может распространяться за ее пределы и выглядеть как целлюлит, но на самом деле такое явление представляет собою тяжелый воспалительный процесс паравульнарной жировой клетчатки под кожей.
Главной целью проводимых исследований стала оценка результативности использования лекарственного средства «Бетадин» в терапии ран различной этиологии.
Методики и материалы
В ходе исследований была выбрана мазь (10%) и раствор (1%) «Бетадин». Активным веществом данного препарата является йод, который представлен как поливинилпирролидон–йода. Лекарство снимает воспаление, уничтожает патогенные бактерии и обладает стимулирующим эффектом.
Основой мази «Левомеколь» является полиэтиленоксид. Так же в ее составе есть метилурацил и левомицетин. Средство отличается ярко выраженным осмотическим эффектом, уничтожает патогенные микроорганизмы и снимает воспаление. Данный препарат был выбран благодаря широкой доступности.
В исследовании приняли участие 114 людей с ранами разного происхождения. Возраст пациентов составил 21-67 лет. При этом был выбран средний возраст – 62 года.
Участников исследования условно поделили на две группы:
У всех пациентов были открытие гнойные раны, возникшие в результате патологий мягких тканей, вялотекущие гнойные процессы. Основная цель исследования – это определение воздействия лекарственного средства на процесс заживления ран разного происхождения.
Итоги исследования
Лечение «Бетадином» выполнялось методом повязки. Уже за первые 5 дней терапии было очевидно, что воспалительный процесс начинает устраняться. Так же прошла отечность тканей в зоне поражения кожного покрова, сократилось количество гнойных выделений, болевой синдром стал не таким интенсивным, а у некоторых пациентов боль в ране совсем прошла.
Итоги терапии гнойных ран оценивали по лечебной эффективности при местном использовании обоих препаратов.
Параметры исследования:
Использование мази «Бетадин» обеспечило ликвидацию воспалительного процесса. Рана смогла очиститься всего за 8 дней. В то время как «Левомеколь» очистил гнойную рану – за 10 дней. То есть «Бетадин» справился быстрее на 2 дня. Заживление раны в первой группе пациентов начало наблюдаться на 14-й день. Во второй группе это начало происходить на 16-17 день. То есть очевидная разница составляет 2-3 дня.
Важно отметить, что лечение «Бетадином» не спровоцировало побочных эффектов ни у одного пациента. По клиническим данным удалось установить период очищения гнойной раны. Вторая фаза очищения наступила по установленным ранее параметрам. Повязки с препаратом «Бетадин» очистили рану намного быстрее, чем препарат «Левомеколь».
В ходе выбора правильного метода терапии важно знать анатомию мягких тканей и локальный уровень инфекционного заболевания. Также необходимо провести тщательный анализ конкретного клинического случая, учесть все факторы риска и ознакомиться с эпидемиологической обстановкой. Все это позволит специалисту правильно определить тип возбудителя и подобрать соответственный метод лечения.
По итогам клинического исследования можно точно утверждать, что мазь «Бетадин» – эффективный препарат для лечения инфекций в гнойных ранах на 1-2 стадии заболевания.
«Бетадин», в отличие от «Левомеколя», намного быстрее снижает обсемененность патогенных бактерий, существенно сокращает период очищения язв от гноя и некротизированных жидкостей. Средство ускоряет период перехода от грануляции до заживления пораженных участков эпителия. «Бетадин» в сжатые сроки подготавливает пациентов к пластическому исправлению дефектов, которые спровоцировала рана.
Раствор и мазь «Бетадин» обладает антимикробным эффектом, снимает воспаление, ускоряет процесс заживления зоны поражения. Все эти неоспоримые преимущества идеально сочетаются с высоким уровнем безопасности препарата. По итогам выше описанного можно смело утверждать, что «Бетадин» эффективнее «Левомеколя». Данный препарат активно используется в медицине для лечения ран разной этиологии.
Какой медикамент лучше Бетадин или Левомеколь: свойства и различия
При травматических повреждениях кожных покровов и хирургическом лечении гнойно-воспалительных заболеваний мягких тканей, могут образовываться гнойные раны. Положение усложняется инфекциями, возникшими после операции, сосудистыми патологиями и сахарным диабетом. В таких ситуациях сложно обойтись без препаратов, применяемых наружно. Хирурги, травматологии, нейрохирурги назначают Бетадин и Левомеколь. Чтобы понять, какая из мазей лучше справляется с поставленной задачей, необходимо рассмотреть каждую в отдельности.
Бетадин
Антисептическое средство, главным веществом которого является повидон-йод. Выпускается в виде гомогенной мази, которая имеет коричневый цвет и легкий запах йода. Каждая алюминиевая туба вмещает 20 г лекарственного средства.
Терапевтическое действие осуществляется за счет повидон-йода. Он относится к антисептикам и дезинфицирующим веществам. Его антимикробное действие проявляется путем повреждения клеточной стенки патогенных микроорганизмов: грамотрицательных, грамположительных, грибов, простейших, вирусов, трепонемы. Даже при длительной терапии мазью, вредные возбудители не приобретают к ней устойчивость.
Отмечено, что Бетадин проявляет противовоспалительное и местноанестезирующее (стимулирующее) свойство.
Препаратом лечатся при:
Бетадин нельзя совмещать с другими антисептическими и дезинфицирующими веществами, особенно содержащими ферменты, ртуть, щелочь. Если в ране присутствует кровь, концентрацию препарата необходимо увеличить, иначе бактерицидное действие будет снижено.
Мазь наносят прямо на поражённую поверхность 2-3 раза на день. Возможно применение окклюзионной повязки.
Левомеколь
Антибактериальный препарат, способствующий заживлению или рубцеванию ран. Лечебное действие осуществляется за счет главных веществ — хлорамфеникол (7,5 мг) и метилурацил (40мг) на 1 г мази. Лекарственное средство имеет белый с желтым оттенком цвет.
Комбинированный препарат применяют местно. Хлорамфеникол проявляет осмотическую активность, оказывая антимикробное, противовоспалительное свойство. Бактериостатическое действие распространяется на грамположительные, грамотрицательные микроорганизмы, включая стафилококки, стрептококки, синегнойные и кишечные палочки.
Метилурацил содействует регенерации клеток, ускоряет рубцевание ран, устраняет воспалительные процессы. Полиэтиленгликоли, как дополнительные вещества, адсорбируют экссудат из раны.
Мазь используют при:
Лечение гнойных ран, вызванных инфекциями различных микроорганизмов, осуществляется только в первой фазе раневого процесса. При наличии гнойного экссудата и некротических масс в ране, антибактериальное действие лекарственного средства сохраняется.
Терапия мазью длится не более 4 дней, далее она может вызвать осмотический шок в здоровых клетках. Поэтому на 5-7 сутки подключают препараты, которые будут восстанавливать поврежденную ткань.
Что объединяет препараты?
Тот и другой применяют для лечения ран и повреждений кожных покровов. Оба эффективны в борьбе с патогенными микроорганизмами. Вызывают ряд побочных реакций:
| Бетадин | Левомеколь |
| Нарушение функциональной активности щитовидной железы (при большой раневой поверхности и слизистых оболочек). | Аллергические реакции в виде сыпи дерматита, жжения, зуда, отека, в том числе ангионевротический, гиперемии, крапивница. |
| Аллергические реакции в виде жжения, отека, зуда, гиперемии и боли. | Общая слабость. |
Имеют некоторые противопоказания:
| Бетадин | Левомеколь |
| Дерматит Дюринга. | Повышенная чувствительность к составляющим препарата. |
| Аденома щитовидной железы. | Экзема. |
| Гипертиреоз. | Псориаз. |
| Гиперчувствительность к йоду. | Кожный грибок. |
| Совместное лечение с радиоактивным йодом. | |
| Недоношенные, новорожденные дети. | |
| Укусы насекомых, домашних и диких животных. |
При лечении тем и другим препаратом необходимо строго соблюдать правила применения. Не допускать попадания в глаза.
Принципиальные отличия
Бетадин — это антисептик, который обеззараживает раны, устраняет воспалительный процесс и стимулирует их заживление. Его применяют длительно.
Левомеколь — антибиотик, который подавляет микробы, устраняет воспаление, что содействует заживлению, рубцеванию ран. Действие препарата распространяется на очищение раны от гнойного экссудата. Применяется он только около 4 дней, а далее подключают заживляющие препараты.
Какой препарат лучше
Клинические исследования показали, что для пациентов с трофическими язвами, пролежнями, инфицированными ранами и с диабетической стопой эффективней оказался Бетадин. Очищение раны и грануляция осуществляется быстрее чем от Левомеколя.
При этом, если у больного есть нарушения функции щитовидной железы, лечение должно проходить строго под контролем специалиста. Лечение новорожденных детей Бетадином, возможно только после исследования щитовидной железы. Не подойдёт препарат тем, у кого хроническая почечная недостаточность.
Прежде чем назначить тот или иной препарат, лечащий врач должен видеть картину: на сколько поражены мягкие ткани; какая микрофлора присутствует в ране (определяется путем посева); какой уровень микробной обсемененности; место локализации. Пациенту сделают пробу на чувствительность к антибиотикам. Только после этого будет назначен Бетадин или Левомеколь.
Бетадин или левомеколь в чем разница
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Местное медикаментозное лечение ран
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2011;(4): 51-59
Блатун Л. А. Местное медикаментозное лечение ран. Хирургия. Журнал им. Н.И. Пирогова. 2011;(4):51-59.
Blatun L A. Local medicamentous treatment of wounds. Khirurgiya. 2011;(4):51-59.
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Проблема раневой инфекции в последние годы стала чрезвычайно актуальной. Резко возросло число инфекционных осложнений со стороны операционных ран с исходом в тяжелый сепсис, вызванный грамотрицательными микроорганизмами, а также микроорганизмами, устойчивыми практически ко всем современным антимикробным препаратам.
Среди всех хирургических больных раневая инфекция встречается у 35-45%. Число послеоперационных гнойно-септических инфекций в 1998 г. увеличилось до 39% [14].
Одновременно с увеличением бактериальных инфекций возрастает частота грибов кандидаc и аспергилл, обусловленных чаще всего широким, нерациональным использованием антибактериальных, кортикостероидных, цитостатических препаратов, а также отсутствием концепции одновременного назначения с антибиотиками противогрибковых препаратов с профилактической целью. Не утрачивает свою актуальность проблема внутригоспитального распространения как аэробной, так и анаэробной (клостридиальной и неклостридиальной) инфекции.
Причины увеличения частоты и тяжести гнойной инфекции в хирургии многообразны и включают в себя следующие факторы:
— увеличение объема оперативных вмешательств, особенно у больных высокого риска;
— широкое использование методов инструментального обследования и лечения, сопровождающихся инфицированием больного (внутрисосудистые и мочевые катетеры, интубационные и трахеостомические трубки, эндоскопические манипуляции и др.);
— традиционные многолетние схемы назначения определенных групп антибиотиков с лечебной и профилактической целью без регулярного контроля динамики резистентности госпитальных штаммов к этим препаратам.
В зависимости от внедрившихся возбудителей и возникающих в ране изменений различают неспецифические (гнойная, анаэробная, гнилостная) и специфические (дифтерия раны, раневая скарлатина) раневые инфекции. Кроме того, через рану в организм проникает ряд инфекционных болезней, не носящих характера раневой инфекции, т.е. не сопровождающихся заметными нарушениями раневого процесса. Некоторые из этих общих инфекционных болезней обязательно связаны с инвазией возбудителя в рану (столбняк, бешенство, болезнь крысиного укуса), при других рана является лишь одним из возможных путей проникновения микробов (сифилис, сибирская язва). На практике целесообразно ориентироваться на распределение больных с раневой инфекцией по группам с учетом этиологических и клинико-патологических особенностей:
— острые гнойные заболевания кожи и мягких тканей (абсцедирующий фурункул, карбункул, гидраденит, мастит и др.);
— гнойные посттравматические раны мягких тканей (с повреждением или без повреждения костей, с синдромом длительного раздавливания мягких тканей);
— послеоперационные гнойные раны мягких тканей;
— хронические гнойные заболевания мягких тканей (трофические язвы различного происхождения, пролежни и пр.);
— гематогенный, послеоперационный или посттравматический остеомиелит;
Независимо от происхождения раневого процесса, видового состава микрофлоры ран основными методами лечения являются хирургическое и активное комплексное воздействие на гнойный процесс, направленное на устранение дефекта тканей, подавление роста вегетирующей в ране микрофлоры или предупреждение нагноения.
Наряду со своевременно выполненным хирургическим вмешательством на гнойном очаге исход заболевания во многом предопределяется адекватной системной и местной антибактериальной терапией, строго ориентированной на данные бактериологических исследований.
Обоснованно можно считать только такое местное медикаментозное лечение, которое проводится строго в соответствии с патогенезом раневого процесса, т.е. с учетом фазы его течения [15].
Этиология раневых инфекций
За последние годы под влиянием различных факторов, в первую очередь мощного селективного действия антибиотиков, произошли значительные изменения этиологии раневых инфекций. В настоящее время ведущими возбудителями являются:
— стафилококки (S. aureus, S. epidermidis);
— £, B, Y-гемолитические и негемолитические стрептококки;
— представители семейства Enterobacteriaceae (E. coli, Citrobacters spp., Klebsiella spp., Enterobacter spp., Serratia spp., Proteus spp., Providencia spp.);
— неферментирующие грамотрицательные бактерии (Pseudomonas spp., Acinetobacter spp., Moraxella spp., Flavobacterium, Achromobacter).
Отчетливо прослеживается зависимость видового состава ран от их происхождения. Так, например, если в группе с острыми гнойными заболеваниями стафилококк в монокультуре выявляется в 69,5% случаев, то у больных с посттравматическими гнойными ранами, хроническими гнойными заболеваниями кожи и мягких тканей, а также у больных с гнойными ранами и развившимся сепсисом выявляются сразу несколько патогенных микроорганизмов в 31,5, 48,8, 55,6% случаев соответственно. Остальную часть составляют представители семейства Enterobacteriaceae в монокультуре.
Существенную роль в этиологии раневой инфекции играют также облигатные неспорообразующие анаэробные микроорганизмы, среди которых чаще всего встречаются Bacteroides spp., Fusobacterium, Peptococcus spp., Peptostreptococcus spp., F. nucleatum,P. melaninogenicus. Удельный вес чистой неклостридиальной и смешанной аэробно-анаэробной микрофлоры также зависит от локализации и происхождения гнойной раны.
В настоящее время имеется возможность значительно сократить длительность системной антибактериальной терапии за счет активного внедрения в практику лечения ран под повязками с современными препаратами, ориентированными не только на фазу раневого процесса, но и на видовой состав микроорганизмов ран.
Такая тактика при своевременном адекватном хирургическом вмешательстве и лечении правильно подобранными препаратами для местной терапии позволяет локализовать гнойный процесс, избежать генерализации инфекционного процесса.
Использование современных препаратов для местного лечения ран на всех этапах комплексного лечения позволяет сократить сроки системной антимикробной терапии, избежать развития побочных явлений, значительно уменьшить расходы на дорогостоящие антибактериальные препараты, избежать формирования резистентности микрофлоры к используемым системным антибиотикам.
В настоящее время разработано несколько групп препаратов для местного лечения ран в I и II фазах раневого процесса (табл. 2).
Основными группами препаратов являются антисептики, мази на полиэтиленгликолевой (ПЭГ) основе, современные биологически активные перевязочные средства, ферментные препараты, новые антисептики.
Антисептики
При выборе антисептиков, используемых как с профилактической, так и с лечебной целью предпочтение отдается препаратам с универсальным, широким спектром действия, активным против смешанной микрофлоры, обладающим микробоцидным или микробостатическим действием.
Йодофоры
В практике лечения ран достаточно широко используются новые комплексные соединения йода с поливинилпирролидоном (повидон-йод, бетадин, йодопирон, йодовидон и др.), обладающие микробоцидным и микробостатическим действием.
Препараты этой группы подавляют:
— грамположительные бактерии, включая энтерококки и микобактерии;
— грамотрицательные бактерии, в том числе псевдомонады, ацинетобактерии, клебсиеллы, протей;
Все возбудители раневой инфекции не обладают к йодофорам ни естественной, ни приобретенной резистентностью.
На активность комплекса с поливинил-пирролидоном не влияет присутствие крови, гнойного отделяемого или некротических тканей [4].
Мази (1% йодопироновая мазь, мазь повидон-йод) применяются для лечения гнойных ран при обильной эксcудации. Растворы (йодопирон, повидон-йод) применяются как антисептики с профилактической целью для обработки операционного поля, кожи при выполнении пункций, закрытия операционных швов, а также с целью лечения ран, трофических язв, пролежней, при синдроме диабетической стопы в условии отсутствия большого количества раневого отделяемого.
Диоксидин
За рубежом был разработан ряд препаратов этого класса веществ с высокой антимикробной активностью и широким антимикробным спектром (квиндоксин, меквидокс, карбадокс, темадокс, олахиндокс).
Следует отметить, что штаммы синегнойной палочки, так же как и грамположительные бактерии (стафилококки, стрептококки), более устойчивы к препарату. Именно поэтому, если позволяет клиническая ситуация, для местного лечения используется 1% раствор диоксидина без разведения.
В 70-90-е годы раствор диоксидина в монотерапии и комбинации с другими антибактериальными препаратами рассматривался как препарат выбора для лечения больных с сепсисом, разлитым и местным перитонитом, для профилактики и лечения гнойно-воспалительных процессов в печени и желчных путях, легких, желудке, аллотрансплантации почки, протезировании сосудов сердца и аортокоронарном шунтировании, в условиях искусственного кровообращения 12.
В настоящее время в клиниках России более 25 лет для лечения различных форм гнойной инфекции применяются различные лекарственные формы диоксидина:
Диоксидин хорошо совместим с другими антимикробными препаратами. Клинические возможности диоксидина расширяются за счет его способности проникать через гематоэнцефалический барьер, что дает возможность его применения при лечении больных с менингитом, абсцессами мозга и гнойными черепно-мозговыми ранами.
Мирамистин
В клиническую практику мирамистин был внедрен с начала 90-х годов прошлого столетия. В настоящее время препарат широко используется в комплексном лечении гнойных ран и сопутствующих воспалительных осложнений в бронхолегочной системе в виде ультразвуковых ингаляций и мочеполовой системе в виде инстилляций мочевого пузыря [5].
Лавасепт
Антисептический препарат, основным действующим веществом которого является полигексанид, рассматриваемый экспертами как препарат выбора для лечения контаминированных и инфицированных ран [16]. Полигексанид относится к группе положительно заряженных (катионные) полимеров, содержит ПАВ, благодаря которым снижается поверхностное натяжение, что обеспечивает более легкое удаление микробных биопленок.
Лавасепт обладает бактерицидным эффектом широкого спектра действия, активен в отношении грамположительных и грамотрицательных бактерий (в том числе Pseudomonas aeruginosa), грибов, а также MRSA.
Пронтосан
Особую опасность для больного представляет «дремлющая» инфекция, агрессивность которой обусловливается изменчивостью микрофлоры, реактивностью организма, утратой активности традиционных системных антибиотиков и препаратов для местного медикаментозного лечения ран. Эта угроза сохраняется в особой степени при наличии у больного инородных тел, имплантируемых устройств, у больных с длительно не заживающими ранами, трофическими язвами, синдромом диабетической стопы, с посттравматическим и послеоперационным остеомиелитом, хроническими посттравматическими и послеоперационными ранами.
Сорбенты и мази на основе ПЭГ
Направленное применение биологически активных перевязочных средств с дифференцированным действием на раневой процесс с учетом его фазы и особенностей течения, предусматривающий проведение в I фазе раневого процесса сорбционно-аппликационной терапии с помощью биологически активных сорбентов или гелевых повязок с антимикробным, обезболивающим и протеолитическим действием с последующим лечением ран во II и III фазах раневого процесса биологически активными стимулирующими покрытиями со специфическим воздействием на процессы регенерации и эпителизации.
Препарат Банеоцин выпускается в двух лекарственных формах, ориентированных на фазы раневого процесса. Так, например, для лечения гнойных ран в I фазе раневого процесса используется порошок Банеоцина, который в течение 5 ч активно впитывает раневое отделяемое.
Для лечения ран во II фазе раневого процесса используется мазь Банеоцин, проявляющая локальное бактерицидное действие, необходимое для предупреждения реинфицирования госпитальными штаммами гранулирующих ран. Образующаяся при этом тонкая пленка препарата защищает тонкий слой молодого эпителия от повреждающих факторов.
— с очаговыми инфекциями кожи (гнойный гидраденит, паронихия, фурункул, карбункул);
— с ожогами, обморожениями;
— с трофическими язвами;
— для профилактики нагноения бытовых, спортивных и производственных ран, ссадин (нарушений целостности кожных покровов);
— для профилактики развития инфекционного процесса в области донорских ран при выполнении забора кожных трансплантатов в травматологии, хирургии, косметологии.
Безболезненность и атравматичность нанесения, глубокое проникновение в ткани, хорошая переносимость Банеоцина позволяют с успехом лечить больных с трофическими язвами даже в случаях отягощенного аллергологического анамнеза (непереносимость традиционных местных препаратов) или выявления высокорезистентных штаммов Ps. аeruginosa [6].
Для лечения обширных и глубоких ран с гнойным процессом в первой фазе на протяжении последних 25-30 лет с успехом применяются мази на основе ПЭГ (левосин, левомеколь, 5% диоксидиновая мазь, диоксиколь, 1% йодопироновая мазь, 1% мазь повидон-йод, 0,5% мирамистиновая мазь, йодметриксилен, нитацид, стрептонитол, 10% мазь мафенида ацетата, стрептолавен, сталланин-ПЭГ 3%, офломелид, и др.). Перечисленные препараты обладают различной осмотической активностью для дифференцированного лечения ран в I фазе раневого процесса с обильным или умеренным количеством раневого отделяемого (фурункулы, карбункулы, гидрадениты, маститы, абсцессы, флегмоны, нагноившиеся липомы, атеромы, гнойные послеоперационные и посттравматические гнойные раны, венозные трофические язвы, «диабетическая стопа» с локальным гнойно-некротическим процессом и др.
Указанные препараты обладают достаточно широким спектром активности в отношении как аэробных, так и неспорообразующих анаэробных микроорганизмов.
Несмотря на многолетнее интенсивное применение мазей, содержащих левомицетин или диоксидин, сохраняется их высокая антимикробная активность в отношении основных возбудителей хирургической инфекции.
При наличии в ране грамотрицательных бактерий, в частности синегнойной палочки, рекомендуется применять 10% мазь мафенида ацетата, 5% диоксидиновую мазь, мазь диоксиколь, мазь нитацид.
Для лечения неспорогенной анаэробной инфекции в сочетании с аэробной целесообразно использовать следующие препараты:
— с нитазолом (мази Стрептонитол и Нитацид);
— пенообразующий аэрозоль Нитазол;
— 5% диоксидиновую мазь, мазь диоксиколь.
Из новых мазей заслуживает особого внимания отечественный препарат стрептолавен, в состав которого входит энзим микробного происхождения (стрептолизин), антимикробный препарат мирамистин и сбалансированная по осмотическому действию основа, не вызывающая пересушивания тканей ран. Эта единственная в стране мазь с некролитическим действием в настоящее время успешно применяется при лечении больных с синдромом диабетической стопы, обширными ожогами, трофическими язвами, пролежнями [9].
Значительно расширились возможности успешного лечения больных с гнойными ранами, трофическими язвами, пролежнями, инфицированными ожогами с появлением новой мази Стелланин-ПЭГ 3%, содержащей 1,3-диэтилбензимидазолия трийодид, поливинилпирролидония низкомолекулярный, димексид, полиэтиленоксид 400 и 1500. Бактерицидный эффект препарата обусловлен входящим в его состав активного йода [9].
Как видно из табл. 3, 
Стелланин-ПЭГ обладает высокой антимикробной активностью в отношении как грамположительных, так и грамотрицательных микроорганизмов, в том числе метициллин-резистентных стафилококков (MRSA), E. faecalis, E. faecium, а также E. coli и Klebsiella spp., продуцирующих бета-лактамазы расширенного спектра, а также способен подавлять жизнедеятельность и грибов (C. albicans).
Для лечения ран с умеренным количеством раневого отделяемого и замедленным процессом регенерации (длительно не заживающие раны, трофические язвы, синдром диабетической стопы, пролежни и др.) показано применение оригинального отечественного препарата 15% Димефосфона, обладающего мембраностабилизирующей, антиацидотической, антимикробной, противовоспалительной активностью [10].
Лечение ран во II фазе раневого процесса
Для лечения умеренно или мало экссудирующих гнойных ран в стадии перехода во II фазу раневого процесса, а также при лечении донорских ран во время свободной кожной пластики аутодермотрансплантатом показано применение биологически активных гелевых повязок Апполо ПАК и Апполо ПАА, в состав которых включены йодовидон или мирамистин, а также местный анестетик анилокаин. Основу гидрогеля составляют сополимер акриламида и акриловой кислоты.
При выявлении признаков регенераторного процесса на фоне отсутствия обильного гноетечения и остающихся нерезко выраженных симптомах воспаления возможно лечение ран под повязками с использованием содержащих йод растворов: 10% Йодопирон, 1% Йодовидон, 1% повидон-йод, Сульйодопирон.
После купирования клиники острого гнойного процесса, исчезновения симптомов интоксикации, подтвержденного как клиническими, так и лабораторными тестами, возможна отмена общей антибактериальной терапии. В этих случаях местное лечение ран на этапе подготовки к окончательному закрытию швами или методом пластики проводятся под повязками с препаратами:
— биологически активные стимулирующие раневые покрытия с антимикробным и местно-анестезирующим действием (Дигиспон-А, Альгикол-ФА, Коллахит-ФА, Анишиспон);
— коллагенсодержащие раневые покрытия (Гентацикол);
— раневые покрытия на основе альгинатов (Альгипор, Альгимаф);
— раневое покрытие с серебром на основе коллагена и регенерированной целлюлозы (Промогран- Prisma);
— пенообразующие аэрозоли (диоксизоль, гентазоль, нитазол);
— мази с незначительной осмотической активностью (Метилдиоксилин, Аргосульфан, Фузимет, Стрептонитол, Биопин 5%, 10%; Банеоцин);
— масла (Милиацил, масло облепихи, масло шиповника).
Появление в стационарах новой мази Фузимет (комбинация фузидина натрия с метилурацилом) позволяет успешно лечить больных с выявленными в ранах метициллинрезистентных S. aureus (MRSA), без включения в комплексную терапию ванкомицина или линезолида [7, 8].
Профилактика и лечение грибковых инфекций при системной и местной антимикробной терапии раневой инфекции
Чрезмерное увлечение различными антибактериальными препаратами при лечении инфекционных процессов без обязательной одновременно назначаемой противогрибковой терапии привело к тому, что проблема глубоких микозов в последние годы становится чрезвычайно актуальной, трудно решаемой. Так, например, смертность при кандидозной пневмонии составляет 65-70%.
На долю диссеминированного кандидоза приходится до 10-15% от всех внутрибольничных кровяных инфекций. При диссеминированном кандидозе возможно поражение грибами кожи с формированием подкожных абсцессов, целлюлита или отдельных групп мышц (кандидозный миозит). Чрезвычайно трудно поддается лечению поражение грибами почек и легких, нервной системы, сердца, позвоночника, реберных и грудино-ключичных хрящей, желудка, кишечника и желчевыводящих путей.
Кандидемия может быть непосредственной причиной смерти в 75% случаев, а кандидозный сепсис как причина смерти может достигать 88%.
К колонизации грибковой инфекции предрасполагают сахарный диабет, лечение антибиотиками, наличие постоянных катетеров, тяжелая нейтропения. Диссеминированный кандидоз возможен в результате заражения при хирургических операциях, инвазивных диагностических манипуляциях (пункции, биопсии, эндоскопии), гемодиализе и перитонеальном диализе. До 40,2% медицинского персонала могут быть носителями грибов рода Candida spp., при этом 31,3% из них в ассоциации с S. aureus, 43,7% с коагулазонегативными стафилококками, а 25% в монокультуре. Распространенность орофарингеального носительства грибов рода Candida spp. среди медицинского персонала отделения общей хирургии составляет 61,5%.
Традиционно для предупреждения грибковой инфекции наряду с антибактериальными препаратами в подобных случаях назначаются кетоконазол или (при генерализации инфекции) флуконазол, флуцитозин или амфотерицин В. При генерализации грибковой инфекции длительность этиотропной терапии, как правило, составляет от нескольких недель до года.
Своевременный отказ от длительной системной антибактериальной терапии, отказ от традиционных антисептиков (раствор фурацилина), традиционных абсолютно неэффективных мазей на жировой основе и активное использование таких препаратов, как 1% раствор повидон-йода, растворы пронтосана, лавасепта (0,1%, 0,2%) или 0,5% мазь мирамистина, позволяет не только избежать серьезных осложнений течения раневого процесса, но и успешно бороться с грибковой инвазией, не прибегая к системной противогрибковой терапии.
Таким образом, в настоящее время фармацевтическая индустрия располагает возможностью выпускать в достаточно полном ассортименте современные, высокоэффективные препараты для успешного местного медикаментозного лечения ран, трофических язв, пролежней различной локализации и происхождения. Своевременное активное внедрение этих препаратов в повседневную практику практического здравоохранения позволяет значительно сократить расходы на приобретение системных дорогостоящих зарубежных препаратов (отечественных препаратов не существует).
Однако хотелось бы обратить внимание ведущих фармацевтических производств на недопустимое прекращение выпуска таких препаратов, как 5% диоксидиновая мазь, диоксиколь, нитацид, стрептонитол, 1% йодопироновая мазь, 0,5% мазь хинифурила, пенообразующих аэрозолей (диоксизоля, гентазоля, нитазоля, отечественных гидроколлоидов галаграна и галактона, коллагенового покрытия с гентамицином гентацикола, раневых покрытий, содержащих альгинат натрия (альгипор, альгимаф).
Сложившаяся ситуация требует активной позиции всех специалистов, занимающихся проблемой лечения хирургической инфекции. Чрезвычайно важен пересмотр стандартов лечения ран с использованием современных препаратов, так как с позиции доказательной медицины такие стандарты позволяют снизить летальность у больных сепсисом в среднем до 26,5%, что имеет чрезвычайную социальную значимость.
Своевременное оснащение бригад скорой медицинской помощи, бригад, оказывающих помощь пострадавшим в природных, техногенных катастрофах, военных конфликтах, врачей амбулаторного поликлинического звена, травматологических пунктов и стационаров, специализированных отделений гнойной хирургии современными препаратами для местного лечения ран, несомненно, будет способствовать уменьшению развития тяжелых гнойных осложнений и заболеваний, позволит в 2-3 раза сократить расходы на антибактериальные препараты.