Санфилиппо синдром что это такое
Мукополисахаридоз III типа у детей. Клинические рекомендации.
Мукополисахаридоз III типа у детей
Оглавление
Ключевые слова
Мукополисахаридоз III типа (синдром Санфилиппо)
Список сокращений
КТ – компьютерная томография
МРТ — магнитно-резонансная томография
УЗИ — ультразвуковое исследование
ФВД – функция внешнего дыхания
ФЗТ — ферментная заместительная терапия
ЩФ – щелочная фосфатаза
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются
1. Краткая информация
1.1 Определение
1.2 Этиология и патогенез
Возможен дефицит разных ферментов, но во всех случаях в лизосомах накапливается один тип гликозаминогликанов – гепарансульфат 1.
Выделяют четыре клинически неразличимых подтипа, характеризующихся разными биохимическими дефектами (табл.1).
МПС III А. Ген SGSH, кодирующий гепapaн-N-сульфатазу, был идентифицирован в 1995 г. Он локализуется в хромосомной области 17q25.3.
МПС III C. Ген HGSNAT, кодирующий ацетил-КоА:?-глюкозамин-N-ацетилтрансферазу, был идентифицирован в 2006 г. Он локализуется в хромосомной области 8р11.1.
МПС III D. Ген GNS, кодирующий N-ацетилглюкозамин-6-сульфатазу был идентифицирован в 1988 г. Он локализуется в хромосомной области 12q14.
Клинические проявления подтипов МПС III сходны.
1.3 Эпидемиология
Частота 1 на 80 000 новорожденных. Является третьим по частоте встречаемости среди всех известных в настоящее время мукополисахаридозов.
1.4 Кодирование по МКБ-10
1.5 Пример диагноза
1.6 Классификация
В соответствии с дефицитом / отсутствием метаболических лизосомальных ферментам и соответствующим генным дефектам и тяжести клинической симптоматики выделяют несколько типов мукополисахаридозов (табл.2).
Дефицит или отсутствие идуронат-2-сульфатазы
Дефицит или отсутствие сульфоидуронат сульфатазы
Дефицит гепаран-?-глюкозаминид N-ацетилтрансферазы
Дефицит N-ацетилглюкозамин-6- сульфатазы
1.7 Клиническая картина
Отличительной чертой МПС III типа от других форм является менее выраженное накопление продуктов нарушенного обмена в соединительной ткани, но значительное отложение их в тканях мозга 5.
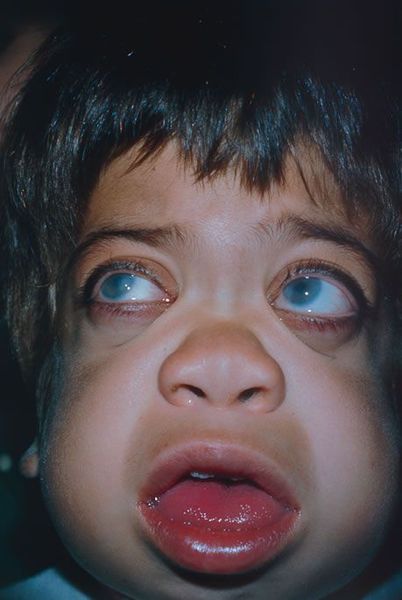
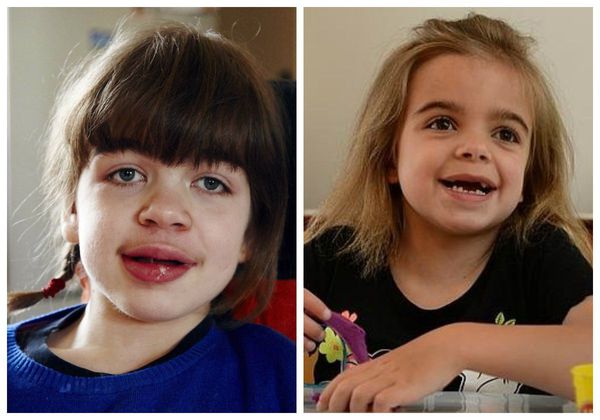
Основные клинические проявления: умственная отсталость, умеренная тугоподвижность суставов, легкое огрубение лица.
Внешний вид: обычно заболевание манифестирует на 2-м году жизни. Отмечаются: отставание в росте, небольшая тугоподвижность суставов, иногда увеличение печени и селезенки. Самым важным признаком является задержка темпов психоречевого развития и грубое нарушение поведения. К 3-му году жизни ребенок постепенно теряет приобретенные моторные и психические навыки.
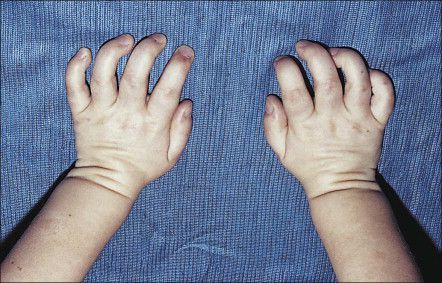
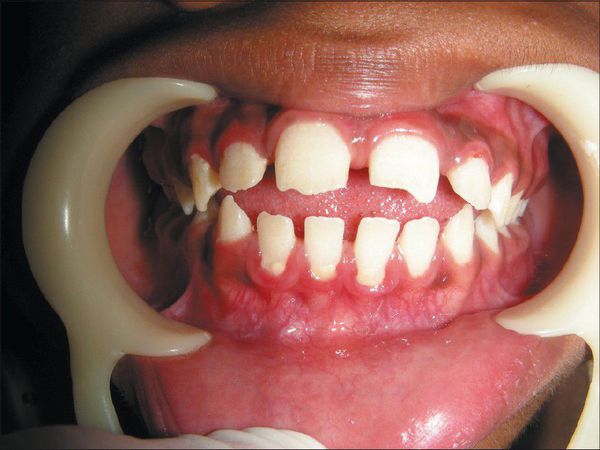
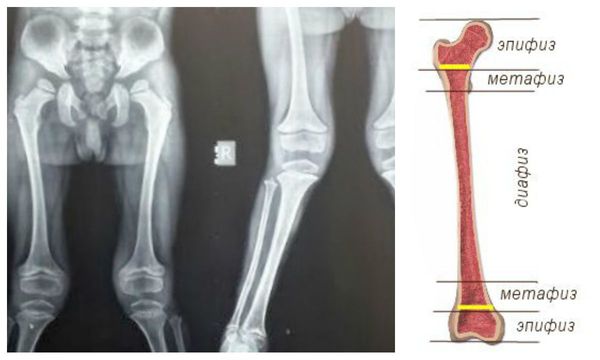
Костная система: опорно-двигательный аппарат страдает менее выражено, чем при других типах МПС. Иногда с 3 лет отмечается замедление роста. Обычно физическое развитие соответствует возрасту. Объем движения в суставах умеренно ограничен; определяются множественные дизостозы легкой степени, деформации тел позвонков. Костные изменения приводят к снижению подвижности нижней челюсти, что ограничивает способность открывать рот и жевать.
Дыхательная система и ЛОР-органы: отмечаются частые респираторные инфекции в виде ринитов, синуситов, отитов. Накопление ГАГ в миндалинах, надгортаннике, а также в трахее приводит к утолщению и сужению дыхательных путей и развитию обструктивного апноэ. Характерно снижение слуха. На более поздних стадиях заболевания вследствие нарушения глотания возникают бронхиты и пневмонии аспирационного генеза.
Органы зрения: у взрослых пациентов развивается пигментный ретинит.
Нарушения сна встречаются практически у каждого пациента, беспокойство перед сном, частое пробуждение, сокращение длительности ночного сна, сомнамбулизм с приступами агрессии, раннее утреннее пробуждение, дневная сонливость.
По мере прогрессирования болезни появляются судороги.
Нарушения глотания отмечаются при среднетяжелом и тяжелом течении заболевания и в основном связаны с функционированием стволовых отделов головного мозга. Наблюдаются признаки псевдобульбарного или бульбарного параличей. Отсутствие правильной регуляции акта глотания приводит к забросу пищи, слюны в трахею и бронхиальное дерево и развитию вторичной инфекции в виде рецидивирующих аспирационных бронхитов и пневмоний. Это усугубляет дыхательные нарушения.
Сердечно-сосудистая система: сердце поражается редко, преимущественно при МПС III B. Имеются сообщения о сочетании синдрома Санфилиппо А со вторичным дефектом межпредсердной перегородки, обусловившим развитие суправентрикулярной пароксизмальной тахикардии.
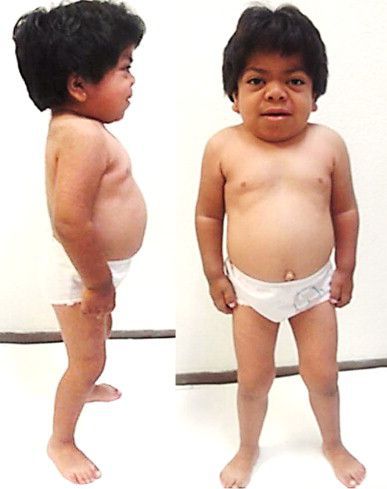
Желудочно-кишечная система: увеличение печени, увеличение селезенки. Часто наблюдаются пупочные и паховые грыжи, которые могут рецидивировать после хирургической коррекции. Склонность к эпизодической или хронической диарее. У пациентов наблюдаются пищевые расстройства, которые выражаются в тяге к несъедобным веществам.
2. Диагностика
Диагноз МПС III устанавливается на основании совокупности клинических данных, результатов лабораторного исследования и молекулярно-генетического анализа (Приложение Г1) 1.
2.1 Жалобы и анамнез
При сборе анамнеза и жалоб следует обратить внимание на следующие жалобы и анамнестические события:
Мукополисахаридоз III типа у детей
Общая информация
Краткое описание
Союз педиатров России
Клинические рекомендации: Мукополисахаридоз III типа у детей
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| МПС | Тип | Синдром | Ген | Ферментный дефект | Хромосомная локализация | OMIM |
| I | МПС I H | Гурлер | IDUA | Дефицит альфа-L-идуронидазы | 4p16.3 | 607014 |
| МПС I H/S | Гурлер-Шейе | 607015 | ||||
| МПС I S | Шейе | 607016 | ||||
| II | МПС II | Хантера | IDS | Дефицит или отсутствие идуронат-2-сульфатазы |
Этиология и патогенез
Выделяют четыре клинически неразличимых подтипа, характеризующихся разными биохимическими дефектами (табл.1).
Эпидемиология
Частота 1 на 80 000 новорожденных. Является третьим по частоте встречаемости среди всех известных в настоящее время мукополисахаридозов.
Клиническая картина
Cимптомы, течение
Диагностика
Диагноз МПС III устанавливается на основании совокупности клинических данных, результатов лабораторного исследования и молекулярно-генетического анализа (Приложение Г1) 3.
Выраженность клинических проявлений в зависимости от возраста дебюта различных подтипов МПС III (Приложение Г2).
• Рекомендован контроль общего клинического анализа крови, мочи.
Лечение
Пациенты должны получать симптоматическую терапию в соответствии с выявленными нарушениями и жалобами 1.
• Рекомендовано проведение вакцинации пациентов помимо календарных прививок, дополнительно против пневмококковой, гемофильной инфекций, менингококковой; целесообразность обусловлена частыми респираторными инфекциями.
Медицинская реабилитация
Реабилитационные курсы (массаж, ЛФК, физиопроцедуры, психолого–педагогическая помощь) желательно проводить в условиях дневного стационара проводится с частотой 3-4 раза в год, длительность – определяется тяжестью состояния и ответом на проводимые мероприятия.
Проводится в комплексе реабилитационных мероприятий. Коррекционно-педагогическое воздействие определяется в зависимости от тяжести и длительности течения болезни, структуры нарушений здоровья, степени недоразвития познавательной деятельности, типа эмоционального реагирования, особенностей поведения ребенка. Включение коррекционно-педагогического сопровождения в комплекс восстановительных мероприятий обеспечивает дополнительную оценку динамики психического развития как одного из важных показателей состояния здоровья, повышает эффективность терапевтических вмешательств, снижает экономическое бремя данной патологии за счет социализации пациентов и сохранения психологического потенциала трудоспособных членов семьи.
Прогноз
Больные умирают, не достигая возраста 30 лет, часто вследствие возникших инфекций нижних дыхательных путей.
| Вид медицинской помощи | Специализированная медицинская помощь |
| Условия оказания медицинской помощи | Стационарно / в дневном стационаре |
| Форма оказания медицинской помощи | Плановая |
Профилактика
Семьям с больными детьми рекомендуется медико-генетическое консультирование с целью разъяснения генетического риска. Как и при других аутосомно-рецессивных заболеваниях при МПС тип III, для каждой беременности риск рождения ребенка составляет 25%. В семьях, где есть больной ребенок, существует возможность проведения пренатальной и преимплантационной диагностики. С этой целью генетик рекомендует родителям соответствующие диагностические лаборатории и медицинские центры.
Пренатальная диагностика возможна путем измерения активности ферментов в биоптате ворсин хориона на 9-11 неделе беременности и/или определения спектра ГАГ в амниотической жидкости на 20-22 неделе беременности. Для семей с известным генотипом возможно проведение ДНК-диагностики.
Что такое мукополисахаридоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Боровиковой Ольги Игоревны, гинеколога-эндокринолога со стажем в 6 лет.
Определение болезни. Причины заболевания
Симптомы мукополисахаридоза
Мукополисахаридозы делятся на несколько типов. Они различаются первичным генным дефектом, патологическим ферментом, преимущественным поражением той или иной системы органов и тканей, возрастом начала заболевания и тяжестью его течения (см. классификацию ). В целом при этих генетических патологиях встречаются множественные нарушения: поражаются костная система, хрящи, печень, селезёнка, головной мозг, роговица глаза, органы лимфатической и дыхательной системы. Из-за особенностей строения дыхательных путей возникают частые инфекционные заболевания органов дыхания и слуха, что приводит к развитию тугоухости и респираторным расстройствам — бронхитам, пневмониям и др.
Патогенез мукополисахаридоза
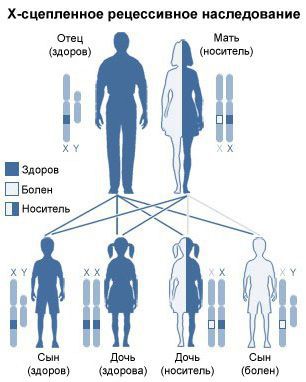
Все формы мукополисахаридоза наследуются по аутосомно-рецессивному типу, т. е. мутировавший ген должен быть у обоих родителей. Исключением является мукополисахаридоз III типа: он наследуется по Х-сцепленному рецессивному типу.
Классификация и стадии развития мукополисахаридоза
В зависимости от первичного генетического дефекта выделяют несколько типов мукополисахаридоза:
Остановимся подробнее на каждом типе мукополисахаридоза.
Мукополисахаридоз I H (синдром Гурлер). Основными симптомами заболевания являются: задержка психического и физического развития, умственная отсталость, грубые черты лица, пороки клапанов сердца, помутнение роговицы, низкорослость, тугоподвижность суставов. Первые признаки такого мукополисахаридоза появляются в течение первых 12 месяцев жизни младенца.
С развитием болезни к клинической картине присоединяются признаки поражения внутренних органов, сердца и сосудов, головного мозга, нервной системы.
При деформации позвоночника, утолщении оболочек спинного мозга изменяется походка, возникает мышечная гипотония, нарушается чувство равновесия, отмечается непроизвольное мочеиспускание и задержка мочи. При тяжёлом течении заболевания возможны судороги, требующие применения антиконвульсантов.
Скопление полисахаридов в глоточном лимфоидном кольце, надгортаннике и трахее является причиной сужения дыхательных путей, развития обструктивных состояний, рецидивирующих инфекций дыхательных путей и среднего уха.
Средняя продолжительность жизни детей с синдромом Гурлер достигает 10 лет. Частой причиной смерти становятся обструктивные заболевания дыхательной системы, острые и хронические инфекционные процессы, патология сердечно-сосудистой системы.
Первые признаки проявляются к 3-8 годам. Из-за преждевременного сращения черепных швов изменяется форма черепа и нарушается рост головного мозга. Переносица уплощается и западает, губы становятся пухлыми, верхняя челюсть становится меньше, повышается оволосение, кожа утолщается.
Мукополисахаридоз I S (синдром Шейе, или болезнь Гурлер с поздним началом) — лёгкая форма заболевания. Отличается стёртой клинической картиной. Грубые черты лица, напоминающие гаргулью, также присутствуют, но в более лёгкой степени, чем при синдроме Гурлер. Интеллект, психическое и моторное развитие, как правило, в пределах нормы. Иногда наблюдается незначительное запаздывание развития.
Часто формируется компрессия срединного нерва, что приводит к развитию карпального туннельного синдрома, связанного со сдавлением срединного нерва между костями, мышцами и связками запястья. Клапанные пороки сердца, расширения аорты могут быть причиной развития сердечной недостаточности.
Мукополисахаридоз II типа (синдром Хантера) бывает тяжёлой и умеренно тяжёлой формы. Такое разделение основано на степени поражения нервной системы и возрасте, в котором проявляются первые признаки болезни.
Для синдрома Хантера характерна сыпь в виде мелких узелков, группирующихся на спине, плечах и бёдрах. Её появление связано со скоплением мукополисахаридов в дерме.
За счёт укорочения и расширения пястных костей, развития пястного тонельного синдрома кисть приобретает когтистую форму. По мере прогрессирования заболевания формируется кифосколиоз, деформируются тазобедренные суставы, возникают различные костные аномалии, увеличивается размер турецкого седла — углубления в клиновидной кости черепа.
Рецидивирующие инфекции органов дыхания и слуха, увеличение миндалин приводят к тугоухости, апноэ во сне. Поражение глаз проявляется помутнением роговицы (реже, чем при других типах болезни), пигментной дегенерацией сетчатки, а при тяжёлых формах происходит дистрофия сетчатки и отёк диска. При развитии внутричерепной гипертензии наблюдается отёк зрительного нерва.
Большую трудность представляют поведенческие нарушения: гиперактивность, агрессия, упрямство. Часто ухудшают ситуацию проблемы со сном, нарушения слуха. Со временем присоединяются расстройства аутистического спектра. Эти состояния трудно поддаются коррекции. При тяжёлом течении заболевания развивается деменция.
Поражение сердечно-сосудистой системы проявляется клапанными пороками сердца, кардиомиопатией.
С раннего детского возраста отмечается увеличение печени и селезёнки, нарушение переваривания пищи и моторики кишечника. Увеличение языка и поражение височно-нижнечелюстного сустава приводят к нарушению глотания.
Мукополисахаридоз IV типа (синдром Моркио) сопровождается значительными деформациями костной системы, которые затрагивают в основном руки, ноги и грудную клетку.
В первые месяцы жизни ребёнка признаки заболевания отсутствуют, клиническая картина проявляется только в возрасте 1-3 лет. К 7-8 годам симптомы болезни становятся наиболее яркими. Характерна низкорослость, задержка физического развития. Кожа толстая, малоэластичная. Лицевые признаки: широкий рот, укороченный нос, редкие зубы, дисплазия эмали зубов.
Мукополисахаридоз VI типа (синдром Марото — Лами) имеет разнообразные проявления, которые прогрессируют с разной скоростью. Характерна низкорослость, снижение зрения, грубые черты лица, тугоухость, снижение подвижности суставов, увеличение печени и селезёнки, поражение сердечно-сосудистой системы и органов дыхания. Интеллект, как правило, в пределах нормы.
Черты лица напоминают гаргулью. Нарушены пропорции тела, формируется карликовость. Суставы деформированы, множественные деформации костей приводят к инвалидизации. Отмечается нарушение развития тел грудных позвонков, их переломы при незначительной нагрузке. Часто возникает сдавление спинного мозга, связанное с нестабильностью шейного отдела позвоночника. Иногда развиваются клапанные пороки сердца, приводящие с сердечной недостаточности. Со стороны желудочно-кишечной системы наблюдается синдром раздражённого кишечника, увеличение печени и селезёнки.
Мукополисахаридоз VII типа (синдром Слая) проявляется увеличением печени и селезёнки, образованием пахово-мошоночных или пупочных грыж, низкорослостью, деформацией грудной клетки, кифосколиозом в поясничном и крестцовом отделах позвоночника, искривлением нижних конечностей, рецидивирующими респираторными заболеваниями, грубыми чертами лица с широко расставленными глазами, уплощённой переносицей и вывернутыми вперёд ноздрями. Иногда наблюдаются клапанные пороки сердца и кардиомиопатия.
Осложнения мукополисахаридоза
Основными осложнениями течения мукополисахаридозов различных типов являются тяжёлые рецидивирующие респираторные инфекции (риниты, синуситы, отиты, ОРЗ), приводящие к дыхательной недостаточности, патология сердечно-сосудистой системы и поражение головного мозга.
Диагностика мукополисахаридоза
Также в рамках диагностики проводится генетическое исследование. Оно заключается в поиске мутаций в определённых генах, отвечающих за развитие мукополисахаридозов.
Дополнительная диагностика заключается в поиске поражений органов и систем с помощью различных исследований:
Формируются уплощение позвонков, сколиоз, кифосколиоз. Позвонки в поперечнике широкие, но они низкие. В деформированных участках отмечается недоразвитие поперечных отростков либо их «языкообразная» трансформация.
Лечение мукополисахаридоза
Симптоматическое лечение заключается в устранении грыжи, удалении миндалин и ортопедической хирургии. Проводится коррекция искривлений позвоночного столба при помощи транспедикулярной фиксации металлическими конструкциями, исправление деформаций костей и суставов, коррекция грудной клетки. Это позволяет облегчить болевой синдром, уменьшить риск сдавления спинного мозга. Также проводится шунтирование желудочков головного мозга при гидроцефалии.
Прогноз. Профилактика
Профилактика заключается в генетическом консультировании пар, вступающих в брак, особенно при отягощённом семейном анамнезе.
Возможно проведение преимплантационной генетической диагностики в циклах ЭКО у пар с высоким риском рождения ребёнка с мукополисахаридозом либо генетическая диагностика на ранних сроках беременности с возможностью прерывания беременности при выявлении заболевания у плода.
Перспективным является создание генетических паспортов, выбор партнёра с отсутствием соответствующих мутаций.
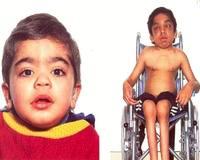
Синдром Санфилиппо ( Мукополисахаридоз III )
Синдром Санфилиппо (мукополисахаридоз III) — это генетическое заболевание из группы мукополисахаридозов, возникающее вследствие точечных мутаций и характеризующееся нарушением обмена гликозаминогликанов. Патология проявляется прогрессирующей задержкой психоречевого развития, множественными нарушениями поведения, грубыми двигательными расстройствами. Для диагностики синдрома назначается исследование уровня определенных ферментов в клеточных культурах, магнитно-резонансная томография головного мозга. Лечение симптоматическое: коррекция поведения, устранение судорожного синдрома, комплексная реабилитация и правильный уход.
МКБ-10
Общие сведения
Заболевание названо в честь американского педиатра Сильвестра Санфилиппо, который вместе с коллегами описал его характерные признаки в 1963 г. Этот синдром составляет до 47% всех случаев мукополисахаридозов. Частота встречаемости болезни Санфилиппо составляет от 0,28 до 4,1 на 100 000 живорожденных детей. Ученые считают, что истинная распространенность синдрома намного выше, что обусловлено наличие мягких форм с незначительной клинической симптоматикой.
Причины
Заболевание развивается вследствие мутаций генов, кодирующих определенные ферменты в цикле биохимических превращений гепарансульфатов. Благодаря усовершенствованию молекулярно-генетической диагностики удалось обнаружить 4 варианта генных аномалий, которые встречаются при разных подтипах синдрома Санфилиппо:
Патогенез
Вследствие дефицита специфических лизосомальных энзимов в организме повышается уровень продуктов частичной деградации гепарансульфата, оказывающих токсическое влияние на нервную систему. Вещества накапливаются в нейронах ЦНС, провоцируют прогрессивное увеличение размеров лизосом, дистрофию отростков нервных клеток, образование аксональных сфероидов, а также вызывают истончение миелинового слоя.
Появление деградированных гликозаминогликанов запускает патологические реакции в ЦНС, стимулирует образование свободных радикалов, оксида азота, провоспалительных цитокинов. Нарастает оксидантный стресс, усугубляющий течение нейродегенеративного процесса. В клетках накапливаются аномальные ганглиозиды, эфиры холестерина, которые образуют специфические полосатые тельца в коре больших полушарий, миндалевидном теле, среднем мозге.
Симптомы
У женщин, вынашивающих ребенка с синдромом Санфилиппо, отмечается осложненное течение беременности и родов: угроза самовольного прерывания, ягодичное предлежание плода, слабость родовой деятельности, требующая проведения оперативного кесарева сечения. В неонатальном периоде дети подвержены дыхательным расстройствам, нарушениям грудного вскармливания, затяжной желтухе, сопровождающейся крайне высоким содержанием билирубина.
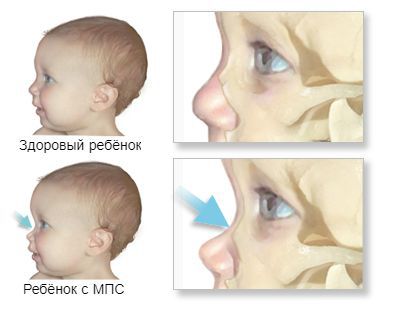
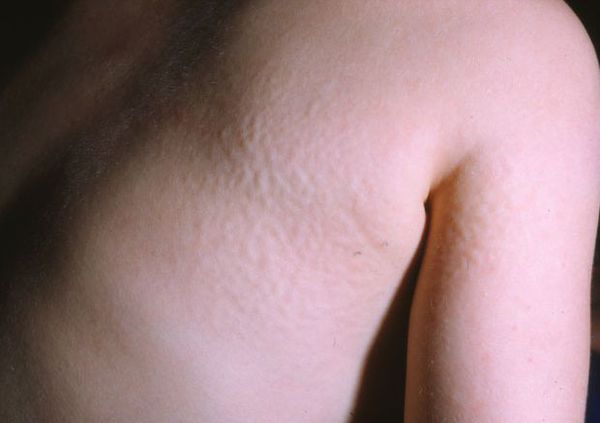
Заболевание характеризуется некоторыми фенотипическими особенностями. У пациентов вытянутая форма головы, узкий высокий лоб, утолщенная вывернутая нижняя губа. Кожа грубая и плотная на ощупь, волосы сухие, жесткие. Обычно наблюдается избыточное оволосение (гипертрихоз). Поражение позвоночника проявляется сколиозом, кифозом, вследствие недоразвития головок бедренных костей отмечаются изменения походки.
Манифестация типичной клинической картины происходит в раннем детском возрасте. Основным признаком синдрома Санфилиппо являются нейродегенеративные нарушения, которые проходят 3 последовательные стадии. В первой фазе (1-4 годы жизни ребенка) превалируют задержка речевого развития, снижение слуха. Такие симптомы неспецифичны, поэтому на данном этапе диагноз устанавливается крайне редко.
Развернутая клиническая картина формируется во 2-й фазе (4-10 лет). Ребенок перестает разговаривать, утрачивает приобретенные ранее моторные и когнитивные навыки. Психические нарушения проявляются снижением концентрации внимания, расторможенностью, импульсивным или деструктивным поведением. Беспокоит бессонница, полностью сбивается режим дня, в ночное время больной зачастую жует постельное белье, беспричинно смеется или плачет.
Приблизительно в 10-летнем возрасте манифестирует 3 фаза синдрома Санфилиппо, которая характеризуется тяжелой неврологической симптоматикой. Помимо умственной отсталости и нарушений поведения, прогрессируют двигательные расстройства. Наблюдается неустойчивость при ходьбе, частые падения, потеря объема активных движений из-за гипотонии и мышечной спастичности. В большинстве случаев возникает судорожный синдром.
Осложнения
Необратимый нейродегенеративный процесс приводит к полной утрате способности к самостоятельному передвижению, регрессу всех когнитивных навыков. Такие пациенты со временем становятся тяжелыми инвалидами, требуют круглосуточного квалифицированного ухода. Иногда больные впадают в вегетативное состояние с отсутствием самопроизвольной психической активности.
Среди соматических осложнений синдрома Санфилиппо чаще всего встречаются гепатоспленомегалия, патологии сердца (гипертрофия левого желудочка, стеноз аортального клапана). У большинства пациентов в 1-2 фазе возникает хроническая диарея. На фоне нарушений глотания и дыхания развиваются затяжные инфекционные заболевания бронхолегочной системы, которые зачастую являются причиной летального исхода.
Диагностика
Для постановки диагноза требуется консультация генетика с привлечением к обследованию профильных специалистов — педиатров, детских неврологов, психиатров. Заподозрить болезнь Санфилиппо удается по специфическим изменениям фенотипа, прогрессирующей задержке речи в сочетании со множественными поведенческими нарушениями. Для комплексной диагностики синдрома применяются следующие методы:
Лечение синдрома Санфилиппо
Консервативная терапия
В настоящее время какие-либо патогенетические препараты, способные остановить или замедлить нейродегенеративные процессы в головном мозге, отсутствуют. Подбор симптоматической терапии проводится дифференцированно с учетом степени тяжести проявлений МПС III. Больным назначаются следующие лечебные мероприятия:
Для снижения риска аспирационных осложнений необходимо правильное кормление пациентов. Частота приема пищи составляет 8-10 раз в сутки небольшими порциями, при сохранной функции глотания допустимо кормление с ложки в сидячем или полулежачем положении. Грубые бульбарные нарушения, развитие пневмонии или бронхита являются показанием к зондовому введению пищевых смесей.
Экспериментальное лечение
В последние годы рассматривается использование субстратредуцирующей терапии, направленной на снижение синтеза гепарансульфата. Также обсуждаются вопросы интратекальной ферментозаместительной и генной терапии. Сейчас эти методы лечения находятся на этапе мультицентровых клинических исследований, и не исключено, что в будущем они смогут применяться для эффективного устранения проявлений синдрома Санфилиппо.
Реабилитация
Для улучшения качества жизни пациенту необходим постоянный уход в домашних условиях, проведение комплексных реабилитационных мероприятий. Программа включает массаж, лечебную физкультуру, физиотерапию (термотерапию, УВТ, метод биологической обратной связи). Обязательно назначается психолого-педагогическая помощь, чтобы частично сохранить способность больного к адекватным психическим реакциям, невербальной коммуникации с членами семьи.
Прогноз и профилактика
При МПС IIIA наблюдается крайне тяжелое течение, большинство пациентов умирают в возрасте 15-25 лет от соматических осложнений. Более благоприятный прогноз при синдроме Санфилиппо типов B, C, D, которые могут протекать в мягкой форме: больные живут до 30-40 лет, имеют возможность самостоятельно передвигаться, отличаются более высоким уровнем интеллектуального развития. Специфическая профилактика мукополисахаридоза III не разработана.