Саркома средостения что это такое
Лечение опухолей средостения
Развитие опухолей среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, тканей между ними и эктопированными тканями. Кисты являются следствием патологических процессов и пороков развития с формированием полостей. Патоморфологические формы характеризуются чрезвычайным многообразием. Наиболее распространенные — лимфомы, тимомы, ангиосаркомы, нейробластомы.
Особенностями опухолей средостения являются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
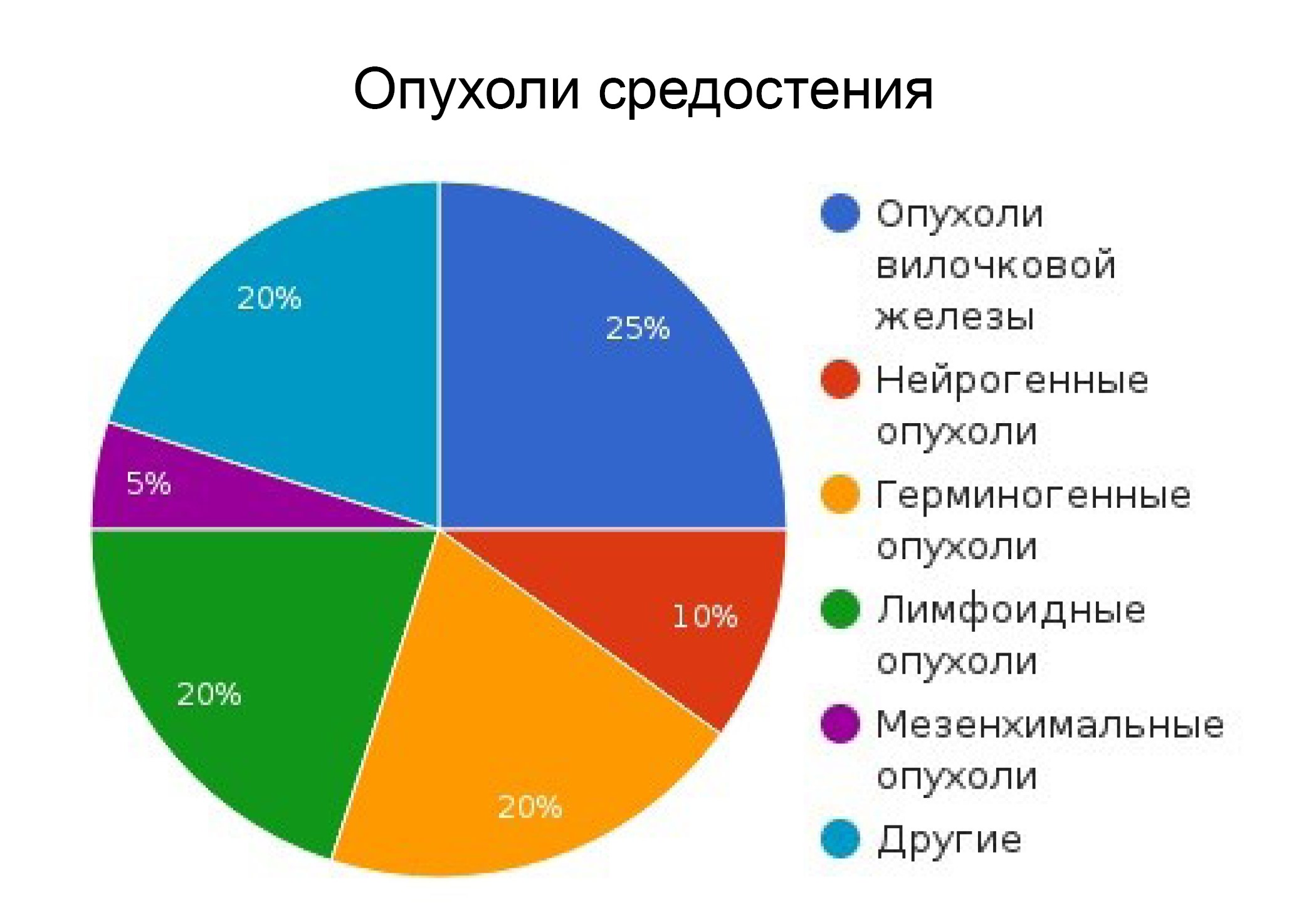
В структуре онкологических заболеваний опухоли средостения составляют 3–7 %, из них 80 % доброкачественные, 20 % — злокачественные. Озлокачествление отмечается в 17–41 % случаев.
Причины заболеваний опухолями средостения многообразны: ионизирующее излучение, контакт с канцерогенами, вирусы ВИЧ и Эпштейна — Барр, ряд других этиологических факторов.
Клинические симптомы заболевания:
Осложнения патологии связны с последствиями компрессионного синдрома — сдавления опухолью соседних жизненно важных органов и нарушения их функций.
Диагностика и хирургическая тактика
При тимомах часто возникает миастения, при лимфомах — анемия.
Диагноз ставят по результатам компьютерной томографии, лабораторных анализов. Информативны также МРТ, УЗИ и ПЭТ-КТ. Для диагностики используется эндоскопия (видеобронхоскопия, медиастиноскопия) и биопсия (забор образцов тканей) с последующим гистологическим исследованием.
Тактика лечения зависит от типа опухоли, ее локализации и распространенности. Наиболее эффективный метод лечения большинства видов опухолей средостения — радикальное хирургическое иссечение в пределах здоровых тканей с окружающей клетчаткой и лимфоузлами. Исключение — лимфомы, при них тактику лечения подбирают индивидуально, приоритет отдают химиолучевым методам.
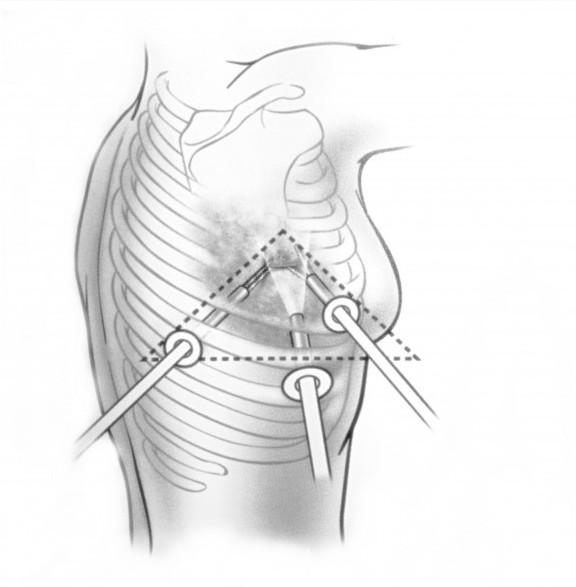
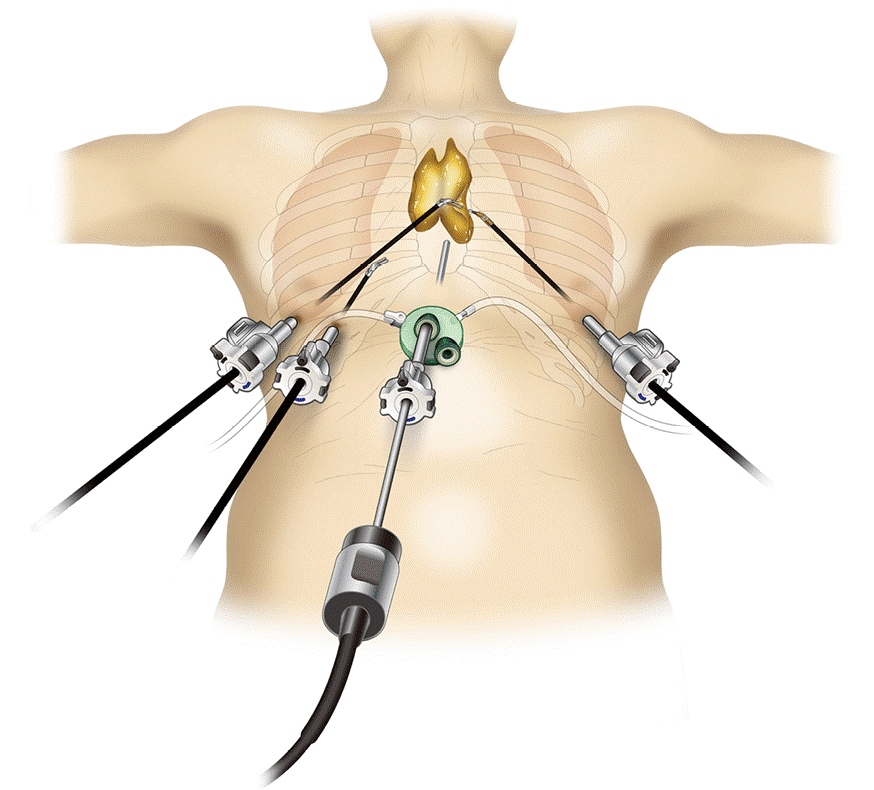
Радикальное удаление опухолей по возможности проводят минимально инвазивным способом (видеоторакоскопия). Хирургическое лечение опухолей средостения также бывает паллиативным с целью декомпрессии внутренних органов. Сочетание хирургического лечения с лучевой и химиотерапией улучшает прогноз.
Консервативное лечение опухолей средостения, реабилитация и прогноз
Если опухоль средостения нерезектабельна, показаны лекарственная, лучевая и химиотерапия. С их помощью замедляют рост метастазов, уменьшают выраженность симптомов, улучшают общее состояние больного.
Индивидуальную лечебную схему подбирает лечащий врач с учетом размеров опухоли и степени поражения органов средостения. В периоде реабилитации показан сбалансированный рацион, отказ от вредных привычек, посильная двигательная и социальная активность, психотерапия, диспансерное наблюдение врача-онколога.
Пятилетняя выживаемость при злокачественных опухолях средостения не превышает 50 %. При появлении метастазов прогноз резко ухудшается, но даже в самых запущенных случаях можно улучшить состояние больного и добиться клинической ремиссии. При выявлении опухоли на бессимптомном этапе вероятность полного выздоровления — до 100 %, поэтому так важны регулярные профилактические осмотры. Чем раньше начато лечение, тем лучше прогноз для пациента.
Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
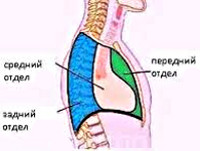
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
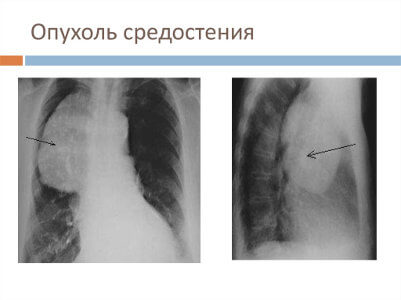
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
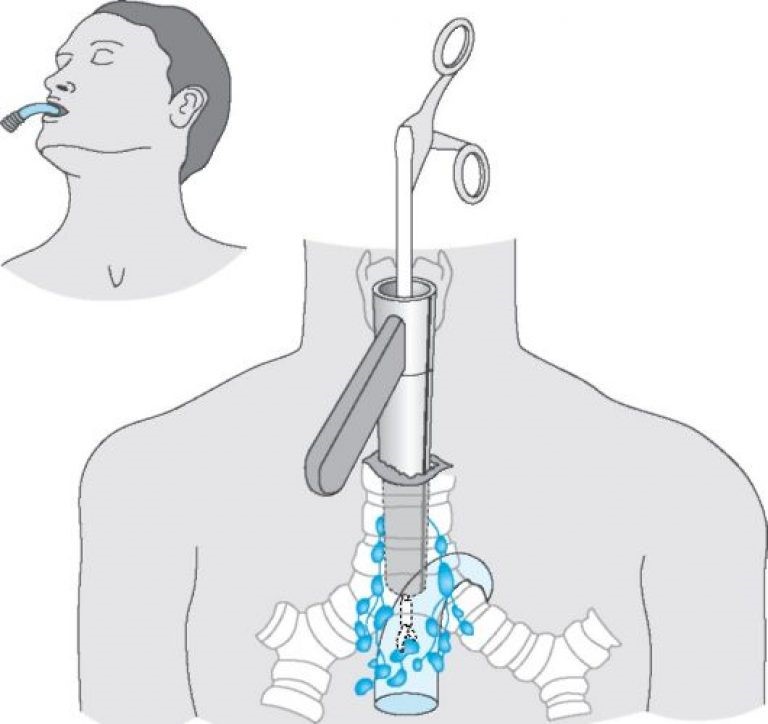
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Рак средостения
Рак средостения – различные по морфологии злокачественные новообразования, расположенные в срединных отделах грудной полости. Прогрессирование рака медиастинального пространства сопровождается болями в груди, одышкой, дисфонией, кашлем, дисфагией, развитием синдромов Горнера и верхней полой вены. Диагностировать рак средостения помогает рентгенография органов грудной клетки, компьютерное и магнитно-резонансное томографическое исследование, медиастиноскопия или видеоторакоскопия с биопсией. Хирургическое лечение рака средостения может быть радикальным или паллиативным (с целью декомпрессии соседних органов). В большинстве случаев также используется лучевая терапия.
МКБ-10
Общие сведения
В собирательное понятие «рак средостения» включены различные по происхождению объемные злокачественные образования, берущие начало в медиастинальном пространстве. Среди всех опухолей средостения на долю злокачественных новообразований различной гистологической структуры приходится 20-40%. Чаще всего рак средостения представлен лимфомой (ретикулосаркомой, диффузной и нодулярной лимфосаркомой), болезнью Ходжкина; реже встречаются злокачественная тимома, ангиосаркома, нейробластома, дисгерминома, хондросаркома и остеобластокластома. Кроме этого, в средостении могут выявляться метастазы первичного рака различной локализации, саркомы, меланомы. Злокачественные опухоли средостения обнаруживаются преимущественно у лиц молодого и среднего возраста (20-40 лет), с равной частотой у мужчин и женщин. Лечением рака средостения занимаются специалисты в области онкологии и онкопульмонологии.
Причины
Истинные причины развития первичного рака средостения остаются невыясненными. Специалисты-онкологи предполагают, что ведущая роль в этиологии злокачественных новообразований медиастинальной локализации принадлежит ионизирующему излучению, контакту с канцерогенными веществами в быту, сельском хозяйстве и на производстве, вирусным агентам (вирусу Эпштейна-Барр, ВИЧ-инфекции). Риск возникновения неходжкинских лимфом средостения выше у лиц, получавших лучевую терапию по поводу других онкологических процессов, а также у больных аутоиммунными заболеваниями.
Некоторые опухоли изначально развиваются как злокачественные (например, лимфомы и саркомы); другие первично возникают как доброкачественные, но под действием неблагоприятных факторов подвергаются малигнизации (например, тимомы, тератомы и др.); третьи носят метастатический характер. Метастатический рак средостения может являться «отголоском» рака легкого, рака щитовидной железы, рака пищевода или желудка, рака молочной железы, колоректального рака, нефробластомы, меланомы, геморрагической саркомы Капоши при СПИДе. Метастазирование из первичных очагов происходит путем контактного распространения, лимфогенным или гематогенным путем. Выявление метастатического рака средостения служит неблагоприятным прогностическим признаком.
Классификация типов рака средостения
Таким образом, в зависимости от своего происхождения рак средостения подразделяется на первичный (изначально развивается из органов средостения) и вторичный (метастатический рак других локализаций).
Согласно гистогенетической классификации, первичные злокачественные новообразования средостения делятся на опухоли, происходящие из собственных тканей средостения, тканей, дистопированных (смещенных) в грудную полость в процессе эмбриогенеза, и опухоли вилочковой железы:
Злокачественные опухоли, развивающиеся из собственных тканей средостения, включают:
Среди дисэмбриогенетических новообразований средостения, берущих начало из дистопированных тканей, могут встречаться:
Злокачественные тимомы (рак вилочковой железы) склонны к инфильтративному росту, раннему и обширному метастазированию.
Рак средостения может быть классифицирован по локализационному признаку. Так, в верхнем средостении из злокачественных опухолей выявляются лимфомы, тимомы, медиастинальный зоб. В переднем средостении, кроме тимом и лимфом также встречаются мезенхимальные опухоли, тератомы. Среднее средостение поражается лимфомами, заднее средостение является излюбленным местом локализации злокачественных неврогенных опухолей.
Симптомы рака средостения
В течении рака средостения выделяют бессимптомный период и период явных клинических проявлений. Продолжительность бессимптомной стадии зависит от расположения опухоли, ее размеров, гистологического типа, темпа роста, взаимоотношений с другими структурами средостения. Симптоматика всех опухолей средостения довольно сходна, однако для злокачественных новообразований характерно быстрое прогрессирование симптомов. Клиническая картина любой медиастинальной опухоли складывается из общих проявлений, присущих онкопатологии, признаков компрессии или прорастания органов средостения и специфических симптомов, характеризующих разные виды новообразований.
Самой частой жалобой пациентов, страдающих раком средостения, служит болевой синдром, вызванный сдавлением или прорастанием нервных стволов. Боли локализуются на стороне поражения, часто иррадиируют в плечо, шею, область между лопатками, иногда имитируют стенокардию. При сдавлении опухолевым конгломератом верхнегрудных нервных корешков возникает синдром Горнера. При заинтересованности возвратного гортанного нерва появляется осиплость голоса, при компрессии трахеи и крупных бронхов – одышка и кашель, пищевода – затруднение глотания пищи.
При сдавлении растущей опухолью крупных венозных стволов развивается типичный для рака средостения синдром верхней полой вены, характеризующийся одышкой, одутловатостью и синюшностью лица, тяжестью в голове, набуханием вен шеи. В ряде случаев при раке средостения выявляются увеличенные лимфоузлы над ключицей, прорастание опухолью грудной стенки, у детей – выбухание грудины. На поздних стадиях рака средостения возникает слабость, потливость, лихорадочное состояние, похудание. Иногда отмечаются отеки конечностей, артралгии и припухлость суставов, аритмии, гепатомегалия, асцит.
Специфическими симптомами злокачественных лимфом служат ночная потливость и кожный зуд. При внутригрудном зобе возникают симптомы тиреотоксикоза. Для фибросарком средостения типичны эпизоды спонтанной гипогликемии – падение уровня глюкозы в крови. У больных злокачественной тимомой нередко развивается синдром миастении, синдром Кушинга, гипогаммаглобулинемия, анемия.
Диагностика рака средостения
Больные с предполагаемым диагнозом «рак средостения» направляются на консультацию к торакальному хирургу или онкологу. Для установления точного морфологического и топографо-анатомического диагноза решающую роль играют данные рентгенологических, томографических, эндовидеохирургических исследований, результаты биопсии.
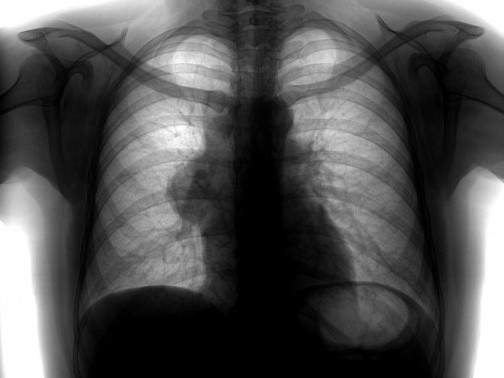
Обязательный перечень рентгенологических исследований включает рентгенографию грудной клетки, рентгенографию пищевода с контрастированием, компьютерную томографию. В большинстве случаев проведенное обследование позволяет установить локализацию рака средостения и распространенность процесса, заинтересованность органов грудной полости (легких, диафрагмы, аорты, грудной стенки). Уточнить состояние мягких тканей в зоне новообразования, выявить метастазы опухоли в лимфоузлы и легкие помогает МРТ.
В диагностике рака средостения широко применяются эндоскопические методы. Бронхоскопия позволяет исключить бронхогенную локализацию опухоли, прорастание новообразования в трахею и крупные бронхи. Кроме этого, в процессе исследования может быть проведена трансбронхиальная биопсия образования. В ряде случаев прибегают к трансторакальной биопсии под ультразвуковым или рентгенологическим контролем. При обнаружении увеличенных лимфоузлов в подключичной области показана прескаленная биопсия. При подозрении на лимфоретикулярные опухоли выполняется стернальная пункция с изучением миелограммы.
Высокоинформативными диагностическими исследованиями служат видеоторакоскопия и медиастиноскопия, которые позволяют удостовериться в топографии опухоли средостения, осуществить забор материала для морфологического исследования под контролем зрения. Для ревизии и биопсии средостения также может применяться парастернальная торакотомия и медиастинотомия. Рак средостения необходимо дифференцировать с аневризмой аорты, саркоидозом, эхинококкозом, целомической кистой перикарда, абдомино-медиастинальной липомой и прочими доброкачественными опухолями средостения.
Лечение рака средостения
Тактика лечения рака средостения зависит от типа злокачественной опухоли, ее локализации и распространенности. Одни злокачественные опухоли (ретикулосаркома) чувствительны к лучевому лечению, другие (лимфома, лимфогpанулематоз) – к полихимиотерапии, облучению, иммунохимиотерапии. При метастатическом раке средостения осуществляется паллиативное облучение в комплексе с химиотерапией или гормонотерапией. Наиболее эффективным подходом к лечению радиочувствительных соединительнотканных опухолей и тератобластом признана комбинированная терапия, где радикальному удалению опухоли средостения предшествует неоадъювантная лучевая терапия. Радиорезистентные опухоли (хондpосаpкомы, фибpосаpкомы, злокачественные шванномы, лейомиосаpкомы) в резектабельных случаях сразу подлежат удалению.
Кроме радикального иссечения рака средостения, может осуществляться паллиативное удаление образования с целью декомпрессии средостения. После полного или частичного удаления опухоли проводится химиотерапия или лучевое лечение с учетом наибольшей чувствительности медиастинального новообразования к тому или иному воздействию. Прогноз при раке средостения различается в зависимости от вида опухоли, но в целом неблагоприятный. По показателю выживаемости комбинированное лечение с до- и послеоперационной лучевой терапией имеет преимущества перед хирургическим.
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД