Семечки кунжута в кале что это
Примеси в стуле: 5 признаков неблагополучия в организме
Большинство людей не разглядывают внимательно свой стул после каждого похода в туалет. Однако появление в каловых массах некоторых примесей и включений может быть первым «сигналом тревоги», который свидетельствует о появлении в организме серьезных проблем и даже угрожающих жизни заболеваний, требующих безотлагательного визита к врачу. Самолечение в таких случаях малоэффективно и может привести к потере времени и тяжелым последствиям.
Так, следует насторожиться при появлении в кале:
Обнаружение видимой крови в стуле всегда является серьезным симптомом, которым нельзя пренебрегать. Количество крови может варьировать от еле заметных прожилок до нескольких стаканов. Цвет крови связан с локализацией источника кровопотери. Она может быть признаком (иногда первым):
• патологии прямой кишки и заднего прохода (анальной трещины, геморроя и др.);
* воспалительных заболеваний кишечника (язвенного колита или болезни Крона);
• доброкачественных новообразований (например, полипов);
• ишемического колита (обусловленного патологией сосудов, питающих кишечник);
• патологии свертывающей системы крови;
• инфекционного заболевания с поражением кишки ( дизентерии, амебиаза, кишечного туберкулеза и др.);
• лекарственным поражением кишки (результат приема жаропонижающих, нестероидных противовоспалительных средств и др.);
• глистного заболевания (аскаридоз, трихоцефалез и др.).
Наличие зеленоватого или желтоватого гноя в экскрементах является признаком серьезного воспалительного процесса. Он появляется при:
• воспалительных заболеваниях кишечника (язвенный колит, колит Крона);
• прорыве гнойников в кишку;
В здоровом кишечнике всегда присутствуют клетки, вырабатывающие слизь. Она необходима для своевременного прохождения кала по кишке. Поэтому малое количество прозрачной слизи в фекалиях может встречаться и в норме. В то же время большое количество слизи, желтоватая или коричневатая ее окраска часто бывают проявлениями:
• повышенной двигательной активности кишечника (например, при синдроме раздраженного кишечника);
• инфекционных заболеваний (сальмонеллез, брюшной тиф, дизентерия и др.);
• воспалительных процессов в кишечнике неинфекционного происхождения (дивертикулит и др.);
Кроме того, слизь может быть спутником запоров и первым признаком болезни Крона или язвенного колита.
Пищеварительные ферменты нашего организма не способны полностью переварить некоторые компоненты (например, грубую кожуру овощей, маковые зерна и т.д.). Поэтому их наличие в кале не должно быть причиной беспокойства. Но необходимо насторожиться, если в стуле заметны остатки мяса, яиц, творога. Их присутствие отражает серьезную ферментативную недостаточность. Такое встречается при:
• тяжелой атрофическом гастрите;
• угнетении выработки панкреатического сока (следствие панкреатитов или удаления части поджелудочной железы);
• недостаточности кишечных ферментов.
Также остатки пищи в фекалиях могут присутствовать при ускоренной моторике кишки (синдроме раздраженного кишечника).
Иногда в кале можно увидеть округлые или продолговатые белые или светло-желтые плотные включения. Это могут быть фрагменты глистов (цепней) или сами черви (острицы, власоглав, аскариды и др.). Пленки в стуле могут появляться при псевдомембранозном колите – тяжелом поражении толстой кишки, связанном с лечением антибиотиками. В ряде случаев в экскрементах можно заметить остатки оболочек лекарственных средств (чаще гранулированных) или самих препаратов (например, крупинок активированного угля).
Синдром недостаточности пищеварения
Мальдигестия или прямая угроза для кишечника
Синдром недостаточности пищеварения или синдром мальдигестии не является редким явлением в современном мире. Одной из главных причин нарушения пищеварения принято считать недостаточную выработку пищевых ферментов, которые расщепляют компоненты пищи. Это состояние сопровождается выраженными клиническими проявлениями, которые заставляют человека обратиться за медицинской помощью.
Характеристики состояния
Синдром мальдигестии обусловлен функциональной недостаточностью поджелудочной железы, желудка или кишечника. Независимо от степени вовлеченности одного из органов пищеварительной системы, данное состояние приводит к нарушению процесса всасывания нутриентов, включая витамины и минералы. За короткий промежуток времени, расстройства пищеварения вызывают потерю массы тела, ухудшение состояния кожи и волос, негативно отражается на иммунитете человека, и провоцирует обострение любых хронических заболеваний.
Кроме того, остатки непереваренной пищи (химус) являются благоприятной средой для размножения болезнетворных организмов, с последующим развитием тяжелого кишечного дисбактериоза и аллергических реакций.
Несмотря на то, что существует отдельная (инволютная) форма мальдигестии, связанная с возрастными изменениями в организме пожилых людей, чаще всего с этим состоянием сталкиваются люди молодого и среднего возраста.
Причины развития
Одной из главных причин развития данного состояния является нарушение работы желудка или кишечника, а также поджелудочной железы с уменьшением продукции пищеварительных ферментов. К другим потенциальным факторам развития синдрома недостаточности пищеварения, можно отнести:
Нарушение процесса желчеобразования и желчевыделения.
Синдром недостаточности пищеварения условно делится на полостную, пристеночную и внутриклеточную мальдигестию. Полостная мальдигестия развивается при таких состояниях, как муковисцидоз, хроническое воспаление поджелудочной железы, а также после операций на данном органе. Снижение функциональности ферментов, ответственных за расщепление компонентов пищи, наблюдается при хроническом гастрите. Кроме того, развитию мальдигестии способствует язва желудка и синдром раздраженного кишечника, при котором наблюдается нарушение транзита химуса. Пристеночное пищеварение нарушается в том случае, если наблюдается повреждение клеток эпителия кишечника (энтероцитов). Повреждение эпителия кишечника наблюдается при целиакии, болезни Крона, а также при энтеритах различной этиологии.
Непереваренные остатки пищи, которые остаются длительное время в просвете кишечника провоцируют не только развитие дисбактериоза, но и приводят к образованию токсических компонентов (скатол, аммиак, индол), которые оказывают местнораздражающий эфеект и повреждают слизистую оболочку кишечника.
Клинические симптомы
Распознать расстройства кишечника при мальдигестии можно по таким характерным клиническим признакам:
Кроме того, для мальдигестии характерны такие симптомы, как общая слабость, частичная или полная утрата аппетита, а также снижение массы тела. У пациентов с мальдигестией наблюдается увеличение объема испражнений, при этом меняется их цвет и запах. В испражнениях наблюдается маслянистые включения (стеаторея). Синдром недостаточности пищеварения очень часто протекает в комбинации с непереносимостью лактозы (молочного сахара) или других пищевых компонентов.
При тяжелом течении, у пациентов с синдромом мальдигестией резко ухудшается общее состояние, нарушается процесс всасывания биологически-значимых компонентов и развивается мальабсорбция. На фоне данного состояния снижается масса тела, у женщин могут пропадать менструации, наблюдается ухудшение состояния кожи, волос и ногтей.
Лечение
Одним из главных условий правильного и результативного лечения мальдигестии является коррекция рациона. Из ежедневного меню исключают те продукты, которые плохо переносятся организмом. Питание усиливают продуктами, богатыми белком, углеводами и микроэлементами, при этом жиры урезают до минимума. Также, из меню исключают сырые фрукты и овощи. Стандартная терапия синдрома недостаточности пищеварения включает приём медикаментов, содержащих пищеварительные ферменты. Перестальтика кишечника восстанавливается с помощью приёма медикаментов из группы регуляторов моторики.
Для восстановления структурно-функционального состояния ЖКТ при мальдигестии и лечения дисбактериоза целесообразно использовать метапребиотики, которые бережно и эффективно нормализуют баланс кишечной и желудочной микрофлоры, подавляют рост и развитие болезнетворных микроорганизмов, а также восстанавливает поврежденный эпителий желудочно- кишечного тракта. Метапребиотик Стимбифид Плюс содержит фруктополисахариды и фруктоолигосахариды, которые являются ценным питательным субстратом для кишечной и желудочной микробиоты. Кроме того, Стимбифид Плюс дополнен лактатом кальция, стимулирующим рост и размножение полезных кишечных бактерий.
Комбинация из перечисленных компонентов позволяет добиться эффекта быстрого, безопасного и полного восстановления пищеварительной системы, пострадавшей от мальдигестии. Рациональное питание и приём метапребиотика Стимбифид плюс с профилактической целью, позволит избежать дисбиоза кишечника, расстройств пищеварительной деятельности и тяжелых осложнений, развивающихся на фоне синдрома недостаточности пищеварения. Метапребиотик может быть использован в любом возрасте.
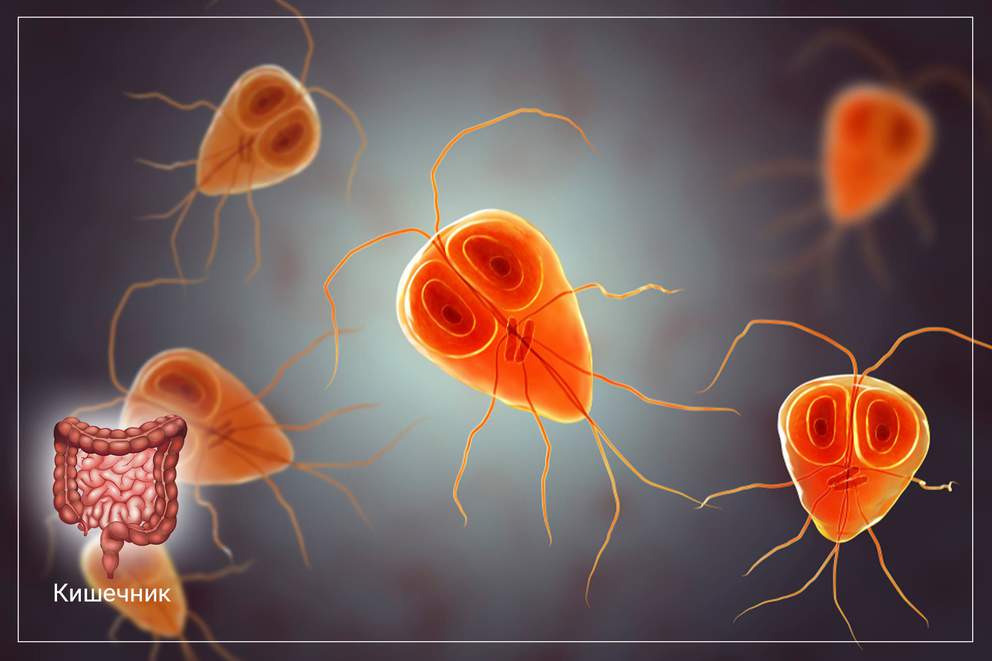
Как проявляется лямблиоз у взрослых
Среди всех протозойных заболеваний, лямблиоз у взрослых занимает лидирующие позиции. Заболеваемости лямблиозом в одинаковой степени подвержены все люди, независимо от пола и возраста. Эта патология вызывает тяжелые расстройства пищеварения, влияет на функциональное состояние органов желудочно-кишечного тракта и может провоцировать тяжёлые осложнения.
Характеристики лямблиоза
Лямблиоз относится к группе кишечных инфекций, и развивается при попадании лямблий в просвет тонкой кишки. Это заболевание распространено повсеместно, а в развитых странах заболеваемость лямблиозом составляет от 3 до 5%.В развивающихся странах, распространенность лямблиоза составляет от 10 до 15%. Повышенному риску заболеваемости этой протозойной инфекцией подвержены дети, посещающие дошкольные и школьные учреждения.
Причины развития
По своей природе, лямблии являются простейшими одноклеточными паразитами. Питаются эти микроорганизмы с помощью осмоса. Источником распространения инфекции является больной человек, который выделяет лямблий с испражнениями в окружающую среду. Распространителями лямблиоза, также могут быть животные (морские свинки, кошки, кролики, собаки). Благоприятные условия для распространения инфекции и инфицирования людей создаются районах с низким качеством питьевой воды, при недостаточном уровне навыков личной гигиены среди населения, а также при большой скученности людей.
К предрасполагающим факторам развития лямблиоза, можно отнести:
Клинические симптомы
С момента проникновения возбудителей лямблиоза во внутреннюю среду организма и до момента появления клинических симптомов проходит от 1 до 3-х недель. К основным симптомам лямблиоза у взрослых можно отнести:
Острая фаза клинических симптомов поражения тонкой кишки может продолжаться от 5 до 7 дней. После завершения острой фазы, лямблиоз самопроизвольно проходит или переходит в хроническое подострое течение.
От масштабов инвазивного поражения кишечника лямблиями напрямую зависит выраженность интоксикации. Кроме перечисленных симптомов, лямблиоз может сопровождаться увеличением температуры тела до субфебрильных показателей, увеличением регионарных лимфатических узлов, быстрой утомляемостью, бруксизмом и эмоциональной лабильностью. Если данное заболевание развивается в детском возрасте, то оно нередко сопровождается гиперкинезами, снижением артериального давления и обморочными состояниями.
Методы диагностики
Клинические симптомы лямблиоза неспецифичны, поэтому диагностировать данную патологию на основании жалоб невозможно. Для диагностики лямблиоза назначаются такие методы обследования:
Лечение
Комплексное лечение лямблиоза включает ряд таких последовательных этапов:
На завершающем этапе комплексного лечения важно позаботиться о восстановлении кишечной микрофлоры. С этой целью используются метапребиотики, которые стимулируют рост и размножение естественной кишечной микрофлоры. Метапребиотик Стимбифид плюс восстанавливает популяцию собственных бифидумбактерий человека, количество которых значительно уменьшается при лямблиозе. Данное средство используется для лечения кишечных инфекций и их профилактики.
Кроме того, Стимбифид Плюс стимулирует иммунитет и ускоряет процесс регенерации кишечного эпителия. Метапребиотик может быть использован для профилактики лямблиоза у детей с 3-х лет. Средство благоприятно воспринимается организмом взрослых и детей, а также помогает ускорить процесс выздоровления при лямблиозе.
Клиническая картина аскаридозa и энтеробиозa у детей на современном этапе
В чем заключаются трудности диагностики гельминтозов? Какова терапия гельминтозов? На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов
В чем заключаются трудности диагностики гельминтозов?
Какова терапия гельминтозов?
На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов (болезни адаптации), постоянного стресса, повышения уровня образованности и культуры населения многие давно известные заболевания человека изменили свою клиническую картину. Некоторые симптомы практически перестали встречаться, другие, наоборот, стали выходить на первый план. Это относится и к заболеваниям, вызываемым гельминтами, в частности, круглыми паразитическими червями (нематодами). В умеренном поясе наиболее широко распространенные нематоды — аскарида и острицы.
Гельминты могут вызывать нарушения функции желудочно-кишечного тракта (ЖКТ), быть причиной аллергических (или псевдоаллергических) реакций или усугублять их, вызывать интоксикацию, а также быть фактором, ослабляющим иммунитет [2]. В настоящее время редко встречаются случаи массивной инвазии, когда диагностика не вызывает затруднений, а клубки гельминтов вызывают обтурации кишечника, — значительно чаще гельминты стали являться причиной развития аллергических проблем. При этом гельминтозы относятся к тем заболеваниям, которые трудно диагностировать в связи с объективными и субъективными трудностями (длительные периоды отсутствия яйцекладки, возможность отсутствия среди паразитирующих особей самок, вероятность технических ошибок). Поэтому важно знать клиническую картину данных заболеваний, чтобы иметь возможность назначать углубленное обследование или эффективную терапию по совокупности косвенных признаков, даже не имея прямых доказательств наличия гельминтоза.
С целью оценить клиническую картину при нематодозах проанализированы жалобы, анамнез и результаты осмотра 150 детей, у которых были обнаружены аскариды (116 детей), острицы (27 детей), аскариды и острицы (7 детей). Гельминты выявлены стандартными методами: обнаружение яиц аскарид в фекалиях методом мазка или яиц остриц в соскобе на энтеробиоз, а также визуальное обнаружение аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки [3].
Среди детей было 67 мальчиков, 83 девочки. Распределение по возрасту представлено в табл. 1. Преобладали дети младшего дошкольного возраста (от одного до трех лет), их количество составило 63%. Именно в этом возрасте — наибольшие эпидемиологические предпосылки появления нематодозов.
У 150 детей с доказанными инвазиями аскаридами и/или острицами отмечались следующие клинические проявления.
У 107 детей (71,3%) были аллергические проблемы: кожные высыпания, диатез, атопический дерматит, нейродермит — у 99 (66%), из них у 18 эти проблемы носили периодический характер, у двух детей, кроме кожных высыпаний, отмечались конъюнктивиты; у десяти (6,7%) отмечалась доказанная пищевая аллергия на какие-то продукты с высоким уровнем специфических IgE в сыворотке крови; у шести детей (4%) отмечался астматический компонент или был установлен диагноз бронхиальная астма.
У 113 детей (75,3%) отмечались нарушения функции желудочно-кишечного тракта: неустойчивый стул, непереваренный стул, наличие в кале «зелени», слизи — у 66 (44%); запоры или склонность к запорам — у 55 (36,7%), у 17 детей (11,3%) отмечался неустойчивый стул со склонностью к запорам, т. е. периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, проявлялся у 30 детей (20%); тошнота, рвота, регургитация отмечались у 29 детей (19,3%).
У 60 (40%) детей, которые по возрасту могли пожаловаться на боли в животе, отмечался болевой абдоминальный синдром: чаще всего отмечались так называемые «летучие боли», которые возникали независимо от еды, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне). Такие боли проходили сами по себе без медикаментов или на фоне приема сорбентов, спазмолитиков, некоторым детям нужно было какое-то время полежать; болевой синдром такого характера отмечался у 54 детей (36%). У восьми детей (5,3%) боли в животе носили постоянный характер, часто были связаны с едой (возникали после еды), были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии; одному ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у двух детей отмечался болевой абдоминальный синдром обоих типов.
У 66 детей (44%) отмечались нарушения аппетита: у 54 (36%) аппетит был чаще снижен или избирательный; у 12 (8%) — повышен (ребенок постоянно хочет есть). Часто на вопрос об аппетите родители отвечали «когда как», т. е. были периоды нормального аппетита и снижения или повышения аппетита. В оценке данного показателя не обходится без большой доли субъективности, т. к. родители по-разному оценивают аппетит своих детей.
Бруксизм (скрежетание зубами) — симптом, который часто связывается с глистными инвазиями, но фактически является неспецифическим признаком интоксикации центральной нервной системы и может сопровождать любые хронические интоксикации — отмечался у 25 детей (16,7%).
Нарушения ночного сна отмечались у 81 ребенка (54%): беспокойство к вечеру, затруднения засыпания — у 15 детей (10%); беспокойный ночной сон (вскрикивания, постанывания, метания во сне, пробуждения, плач, бессонница, кошмарные сновидения) — у 76 (50,7%). Некоторые родители старших детей затруднялись охарактеризовать ночной сон ребенка, т. к. ребенок спит в другой комнате. Проблемы с засыпанием и ночным сном — важный симптом глистных инвазий, т. к. известно, что кишечные нематоды (в том числе аскариды и острицы) часто активизируются именно ночью.
У 54 детей (36%) отмечались зуд и/или покраснения в области заднего прохода (анальная эскориация) — у 43 детей (28,7%); зуд — у 38 (25,3%); оба симптома — у 27 (18%). Анальная эскориация и зуд считаются симптомами энтеробиоза (острицы), но при этом из 54 детей, у которых отмечались данные симптомы, энтеробиоз был доказан у 17 детей (31,5% от числа детей с этими симптомами). У других 37 детей (68,5% от числа детей с данными симптомами) было доказано наличие аскаридоза, но ни визуально, ни в анализах не были обнаружены острицы. Это может свидетельствовать либо о том, что в данных случаях присутствовали острицы, которые не были диагностированы, т. е. гельминтоз был смешанным, либо о том, что анальная эскориация и зуд — симптомы, характерные не только для энтеробиоза, но и аскаридоза.
У 29 детей (19,3%) отмечались признаки общего ослабления иммунитета: часто или длительно болеющие дети (по общепринятой классификации Monto J. et al., 87) — 18 детей (12%); рецидивирующие стоматиты, гингивиты отмечались у 13 детей (8,7%); кариес зубов — у шести (4%); рецидивирующие гнойные заболевания кожи или слизистых — у трех (2%).
У 15 детей (10%) имелись результаты исследования иммунного статуса по крови: у 13 детей было снижено количество Т-клеток; у всех 15 детей было снижено количество Т-хелперов, причем у шести из них — существенно; у 12 детей было снижено хелперно-супрессорное соотношение; у семи детей отмечалось снижение уровня IgA (секреторный иммуноглобулин), в том числе у трех — существенное, у остальных же восьми детей уровень IgA в сыворотке крови был либо нормальным, либо повышенным; у шести детей отмечалось снижение количества лимфоцитов, в том числе у одного ребенка была выраженная лимфо- и нейтропения. Эти результаты подтверждают известные данные о том, что аскариды и острицы угнетающе влияют на функции иммунитета, а также что у людей с ослабленным иммунитетом большая вероятность появления гельминтоза [1].
У 49 детей (32,7%) отмечались различные симптомы, которые также можно связать с воздействием гельминтов на организм: «географический» язык — у 12 детей (8%); отставание в физическом развитии, недостаточная прибавка в весе или похудание за какой-то период времени — у 21 ребенка (14%); болезненный вид (синева под глазами, бледность) выявлен при осмотре у семи детей (4,7%); неприятный запах изо рта, особенно по утрам, отмечался у десяти детей (6,7%); повышенная утомляемость, астенический синдром — у восьми детей (5,3%); эмоциональная лабильность, капризность, раздражительность ребенка — у четырех (2,7%), причем этот показатель субъективен, как и оценка родителями аппетита; гиперсаливация — еще один симптом, который обычно ассоциируют с гельминтозами, отмечался у трех детей (2%); различные проявления гиповитаминозов, в том числе рахит — у пяти детей (3,3%). Нередко при осмотре выявлялись изменения кожного покрова в виде «гусиной кожи».
У большинства детей отмечалось более одного симптома. Обобщенные данные по клинической картине представлены в табл. 2.
Терапия во всех случаях состояла из двух этапов: сначала — антигельминтная терапия, причем назначались два разных препарата (декарис и вермокс) с интервалом три — пять дней между ними, чтобы максимально охватить различные стадии жизни гельминтов; через некоторое время после антигельминтной терапии — препараты для микробиологической и функциональной коррекции. Соответственно оценивались результаты противоглистной терапии, результаты всего лечения, а также катамнез в течение шести месяцев после терапии. В большинстве случаев улучшение наступало быстро в процессе лечения. У 36 детей только после антигельминтной терапии существенно уменьшились или полностью исчезли аллергические проявления, у 39 детей после первого этапа терапии нормализовалась работа ЖКТ, у 41 ребенка сразу прекратились боли в животе, по остальным симптомам также наступало улучшение после противоглистных препаратов. Это подтверждает то, что симптомы были вызваны наличием гельминтов.
У 92 детей после всего лечения не было никаких жалоб; о 37 нет данных об изменениях состояния в процессе и после лечения; у 16 детей эффект был неполным, т. е. какие-то симптомы сохранялись и после окончания лечения; у четырех детей эффект от терапии оказался нестойким, поскольку возникли рецидивы после окончания лечения; у трех детей эффекта от терапии не было.
Анизакидоз. Клинический случай из практики
Анизакидоз — заболевание, вызванное любым членом семейства Anisakidae. Нематоды инфицируют человека чаще всего там, где потребляют сырую, маринованную или плохо приготовленную рыбу или морепродукты. В статье приводится описание клинического случая анизаки
Anisakiasis is a disease caused by any member of the Anisakidae family. Nematodes infect humans most often in eating raw, pickled or undercooked fish or seafood. The article describes the clinical case of anisakiasis in a 11-year-old girl.
О таком заболевании, как анизакидоз, впервые стало известно в 60?е годы прошлого века после описания в Нидерландах желудочно-кишечной инфекции у больных, употреблявших сырую рыбу и маринованные рыбные продукты. В настоящее время анизакидоз — довольно распространенное заболевание, особенно в прибрежных регионах и у лиц, традиционно использующих такие блюда [1–3].
Анизакиз (Anisakis simplex) — паразит рыб, нематод семейства Anisakidae. Аnisakis simplex (А. simplex) и Pseudoterranova decipiens являются основными возбудителями, обнаруживаемыми при инфицировании человека [1–5]. Возбудитель анизакидоза — личиночная стадия А. simplex (селедочный червь), род Pseudoterranova — Pseudoterranova decipiens, род Phocanema (тресковый червь), род Contracaecum, род Hysterothylacium и другие объединены общим названием «анизакиды». Термин «анизакидоз» используют для обозначения заболевания, вызванного любым членом семейства Anisakidae, тогда как термин «анизакиаз» — представителями рода Anisakis и Pseudoterranova [1].
Жизненный цикл А. simplex
Жизненный цикл нематода включает несколько разных хозяев. При этом морские млекопитающие — китообразные (дельфины, морские свиньи и киты) — основные хозяева для А. simplex, тогда как ластоногие (тюлени, моржи, морские львы) являются источником обитания P. decipiens [1–3]. Взрослые черви откладывают яйца в слизистой оболочке желудка хозяина, которые затем через кал попадают в морскую воду. Впоследствии личинки поглощаются мелкими ракообразными (первый промежуточный хозяин), паразиты созревают, их поедают морские рыбы или кальмары (второй промежуточный хозяин), у которых личинки мигрируют во внутренние органы и брюшную полость (степень миграции в мышечную ткань рыб зависит от условий окружающей среды и/или видов паразитов и самих рыб). Личинки передаются от рыбы до рыбы по пищевой цепи, и, как результат, хищные рыбы могут накапливать их в большом количестве. В конечном счете, заглатывание инфицированной рыбы или кальмаров морскими млекопитающими (окончательный хозяин) приводит к развитию четвертой стадии личинки, а затем взрослых паразитов. Потребление человеком сырых или недоваренных рыб является основным путем попадания в слизисто-мышечную оболочку его желудка и кишечника личинок А. simplex, которые затем могут мигрировать в сальник, печень, поджелудочную железу или желчный пузырь. На дальнейшее развитие паразита влияют протеолитические ферменты слизистой оболочки желудка или кишечника. Кроме того, сами личинки секретируют или экскретируют белки, трипсин-подобные сериновые протеазы и другие вещества.
Эпидемиология
Еще одну группу риска представляют работники рыбной промышленности, которые могут инфицироваться нематодами при обработке загрязненных морских продуктов [1]. Случайное воздействие аллергенов рыб или моллюсков (в том числе скрытых) во время обработки представляет определенную опасность для здоровья сенсибилизированных лиц. Как показало исследование, недавно проведенное в Испании, А. simplex был наиболее частым скрытым аллергеном, провоцирующим серьезную аллергическую реакцию у больных [7].
Интересный факт: распространенность сенсибилизации к А. simplex среди населения различных регионов Италии характеризовалась резко выраженным колебанием: от 0,4% до 22% — с преобладанием у жителей прибрежных районов и крупных городов [8]. В Испании таковых было около 10% [9].
Диагностика
Ограниченная распространенность аллергии на анизакиз среди населения в целом подтверждает тот факт, что потребление маринованной и сырой рыбы — основная причина обнаружения сенсибилизации у обследованных лиц [1–5]. Однако остается важный вопрос, является ли высокий титр sIgE к А. simplex у лиц, не имеющих клинические симптомы, результатом перекрестной реактивности между аллергенами анизакиды и беспозвоночных (креветки, паразиты, тараканы, клещи). Действительно, у большинства больных с аллергией на анизакиз (по некоторым данным 64,7–86%) одновременно обнаруживают в крови sIgE к клещам и плесневым грибам [9–11]. Кроме того, общая антигенная структура между этими таксономически далекими источниками (вероятно, это — паналлергены парамиозин и тропомиозин) может стать также причиной ложноположительных результатов кожных проб и лабораторных исследований [3]. Не исключается и влияние ряда технических факторов на кросс-реактивность (используют ли нативный экстракт или метод иммуноблоттинга; имеет значение, когда определяют уровень sIgE на А. simplex, например, через 1 год после приема зараженной рыбы при асимптомном течении заболевания и т. п.) [1–3].
По данным норвежских исследователей, около 16–22% донорской крови содержало детектируемый уровень sIgE на анизакиз [12]. Хотя у некоторых больных с острой и хронической крапивницей обнаруживают sIgE к А. simplex, такую аллергию часто гипердиагностируют, особенно при хронической крапивнице [13]. Сенсибилизацию к анизакидам (по данным кожных проб и определения sIgE в сыворотке крови) иногда обнаруживают у лиц, которые никогда не ели сырую рыбу или анчоус, что подтверждает существование термостабильных молекул аллергенов, в том числе кросс-реактивных [1–5].
В каждой из вышеуказанных ситуаций врач рассматривает прежде всего «золотое правило» аллергологии: выявление только сенсибилизации еще не подтверждает причину заболевания — более того, часто сенсибилизация вовсе не связана с клинически проявляющейся аллергией [14].
Исследователи рассматривают следующие возможные причины сенсибилизации к анизакидам: 1) наличие самой инфекции после заражения; 2) контакт с термостойкими аллергенами при приготовлении или консервировании рыбных продуктов; 3) частый контакт с паразитом (особенно у работников рыбной промышленности); 4) паналлергены (например, тропомиозин) могут быть ответственны за перекрестную реактивность с другими нематодами или членистоногими; 5) кросс-реактивность из-за гликанов гликопротеидов других нематод (это может привести также к ложноположительным результатам аллергологического обследования) [1–6, 9]. У некоторых здоровых людей выявляют высокие уровни sIgG1?антител из-за кросс-реактивности с биотинилированными ферментами, широко распространенными у гельминтов, животных, бактерий и растений [15].
Разработаны лабораторные тест-системы по определению уровней антител IgM, IgA, IgE и IgG для диагностики в течение первого и последующих месяцев инфицирования человека. Хотя клинические симптомы анизакидоза появляются в основном в течение нескольких часов после заражения (максимально — в течение нескольких дней), гуморальный ответ достигает своего пика через 4–6 недель, когда в сыворотке человека обнаруживаются sIgE [1–3]. По данным M. Caballero и др., уровень sIgE к А. simplex класса 1 и 2 (ImmunoCap) с высокой вероятностью коррелирует с бессимптомной сенсибилизацией (66,7%), тогда как класса ≥ 4 — с высокой вероятностью указывает на аллергию на анизакиз (95,2%) [9].
На сегодня рекомбинантный rAni s 1, экспрессируемый на Escherichia coli, считается единственным аллергеном в диагностике анизакидоза, обладающим 100% чувствительностью и специфичностью в in vivo и in vitro тестах [1–4]. В то же время уровень sIgE к rAni s 1 в 90% случаев был отрицательным у больных с низким уровнем sIgE на Anisakis (≤ 0,6 кЕ/л) [3].
Определение отдельных молекул аллергенов имеет большое значение в разграничении и диагностике заболевания. Идентифицировано 9 аллергенов А. simplex, из которых Ani s 1 и Ani s 7 признаны лучшими маркерами и «золотым стандартом» для диагностики анизакидоза [2–4]. Специфичность обоих аллергенов очень высока (100%), а чувствительность составляет 61,1% и 93,9% для Аni s 1 и Ani s 7 соответственно [1]. У 86% пациентов с аллергией на анизакиды были обнаружены sIgE к Ani s 1 [1, 15]. С другой стороны, этот параметр имеет ограниченную диагностическую ценность у больных с гастроинтестинальным анизакидозом, однако в острых случаях крапивницы он проявляет 100% чувствительность [1]. Белки мышечной ткани Ani s 2 (парамиозин) и Ani s 3 (тропомиозин) также являются основными аллергенами А. simplex, которых характеризует широкая перекрестная реактивность с другими тропомиозинами нематод и беспозвоночных. Как известно, тропомиозин способен выдержать тепловую обработку всеми кулинарными методами приготовления пищи. Лица с sIgE к Ani s 3 распознают тропомиозин креветок, клещей домашней пыли, тараканов и улиток.
Еще один метод — тест трансформации базофилов с экстрактом А. simplex — продемонстрировал 100% специфичность [6].
Интересный факт: у некоторых обследованных больных результаты прик-тестов оставались положительными в течение более чем 10 лет [1].
В асцитической жидкости, полученной путем пункции, иногда находят преобладание эозинофилов [1]. Хотя эозинофилия периферической крови характерна для гельминтозов, при анизакидозе она встречается лишь в 30% случаев заболевания [1–3, 9]. Эозинофилия в сочетании с лейкоцитозом чаще присуща желудочной форме анизакидоза, чем кишечной (особенно если паразит остается в желудке) [9].
Современный подход к диагностике аллергии на А. simplex включает следующие основные критерии: анамнестически — наличие у пациента аллергических или других неблагоприятных реакций после употребления рыбных продуктов или контакта с морепродуктами; отрицательные результаты кожных проб на коммерческие экстракты рыб, но положительные — на аллергены анизакиз по прик-тесту и/или повышенный уровень sIgE к А. simplex [1–5]. Разумеется, обнаружение паразитов при эндоскопии желудочно-кишечного тракта — самый точный метод диагностики заболевания. Их находят, по крайней мере, в течение 6 дней после употребления морепродуктов. Личинки А. simplex белые или молочного цвета, 19–36 мм в длину и 0,3–0,6 мм в ширину, с тупым хвостом, длинным желудком и Y-образными боковыми шнурами. Напротив, личинки P. decipiens желто-коричневого цвета, они длиннее (25–50 мм) и шире (0,3–1,2 мм) [2]. Помимо видимых паразитов, эндоскопически в местах внедрения гельминтов обнаруживают отек слизистой оболочки с множественными точечными эрозиями, эритему, иногда сильный выраженный эрозивный гастрит, опухолевидное образование или изъязвления [1, 16]. Оболочка и подслизистый слой могут быть инфильтрированы эозинофилами и лимфоцитами. Иногда формируется флегмона, а при хронической инфекции — абсцесс и/или гранулема. Рентгенографические данные зависят от очага инфекции: нитеобразные дефекты наполнения и отек слизистой выявляют при исследовании барием в случае желудочной инфекции. Кишечные инфекции могут сопровождаться утолщением стенки, отеком слизистой и сужением просвета кишечника [1, 16]. Компьютерной томографией выявляют лимфаденопатию, очаговые образования и/или асцит [16]. При копроскопии личинки или яйца анизакид не обнаруживаются.
Клиника
Употребление в пищу контаминированных морских продуктов может обусловить у больных четыре основных клинических проявления анизакидоза: желудочное, кишечное, внематочное и аллергическое [1–4].
Желудочный анизакидоз характеризуется острым началом (как правило, в течение 1/2–24 ч после приема в пищу рыбы) в виде сильной боли в эпигастрии, тошноты, рвоты, субфебрильной температуры; иногда у пациента появляется сыпь, реже — кровавая рвота и кровохарканье [1, 17].
Острые симптомы проходят в течение нескольких дней, однако у некоторых инфицированных лиц сохраняются жалобы на постоянные неопределенные боли в животе, тошноту и рвоту в течение недель и месяцев после заражения нематодом [2]. Если у пациента нелеченная язвенная болезнь, она может обостриться.
Кишечный aнизакидоз характеризуется перемежающейся или постоянной болью в животе, которая начинается через 5–7 дней после приема зараженного личинками продукта. У инфицированных больных появляется нерегулярный стул, иногда — перитонеальные симптомы и асцит [1, 5]. В последующем развивается воспалительная реакция главным образом в подвздошной и толстой кишках (реже в тощей кишке). Редкие осложнения включают кишечную непроходимость, стеноз подвздошной кишки, перфорацию кишечника и пневмоперитонеум [16].
Внематочный, или внутрибрюшинный, aнизакидоз — менее распространенное осложнение, которое развивается в результате миграции паразита из желудка или кишечника в брюшную полость (реже — в плевральную), брыжейку, печень, поджелудочную железу, яичники и подкожную клетчатку (после перфорации) [1].
Аллергическая форма анизакидоза является частой причиной пищевой аллергии в местах, где традицией считается потребление сырых или иных рыбных продуктов или имеющих профессиональный контакт (работники рыбной промышленности). Чаще всего аллергию вызывает А. simplex, особенно при употреблении анчоусов [1–5]. Как правило, через 0,5–24 ч после приема в пищу зараженного рыбного продукта у пациента появляются генерализованная крапивница и/или изолированный отек Квинке, анафилаксия, которые иногда сопровождаются гастроинтестинальными симптомами. Описан случай анафилаксии у 61-летней женщины после потребления сырой скумбрии [18]. Серологически у пациента был выявлен повышенный уровень sIgE к А. simplex, тогда как на скумбрию результаты были отрицательными.
У некоторых пациентов IgE-опосредованная пищевая аллергия на анизакиз может проявиться в виде общих аллергических симптомов (зуд, жжение, покалывание, отек в полости рта), которые развиваются в течение первых 2 ч после потребления продукта.
Заражение P. decipiens характерно только для желудочной формы. Иногда такие инфицированные пациенты жалуются на «покалывание в горле». Бессимптомные инфекции, вызванные видом Pseudoterranova, сначала могут проявиться даже в виде кашля или рвотой живым или мертвым паразитом (часто в течение ≤ 48 ч после употребления зараженной рыбы).
Дифференциальный диагноз
Подробный эпидемиологический анамнез (указание факта употребления в пищу морской рыбы (сельдь, треска и другие) и морепродуктов (кальмары, ракообразные), термически недостаточно обработанных или в сыром и полусыром виде; пребывание на географически эндемичной территории по анизакидозу и потребление там морепродуктов) в сочетании с гастроинтестинальными и аллергическими проявлениями — ключевой момент при проведении дифференциальной диагностики анизакидоза у пациентов с подозрением на аллергию на рыбу [1, 17]. Еще одна клиническая ситуация — это пациенты с идиопатической анафилаксией: для исключения возможных причин анафилаксии их также следует обследовать на уровень sIgE к А. simplex [17]. За рубежом в обязательном порядке рассматривают эту паразитарную инвазию у каждого пациента, поступившего в отделение неотложной помощи по поводу острого живота [1]. Желудочный aнизакидоз иногда ошибочно диагностируют как язвенную болезнь, гастрит или опухоль желудка. Описаны редкие случаи аллергических реакций, вызванных загрязнением пищевых продуктов нематодом А. simplex [19]. Так, у пациентки с аллергическими симптомами, которые появились после употребления салата из курицы и рыбы (ранее хорошо переносимых), после отрицательных результатов аллергологического обследования (кожные пробы и определение sIgE на курицу и рыбу) обнаружен высокий уровень sIgE к А. simplex (паразитом был инфицирован корм для птиц) [19].
Правильная диагностика кишечной формы aнизакидоза может быть затруднена из-за длительного промежутка времени, прошедшего между потреблением рыбных продуктов и появлением симптомов заболевания. Кишечный анизакидоз дифференцируют с аппендицитом, дивертикулитом, эозинофильным гастроэнтеритом (при системных васкулитах и гиперэозинофильном синдроме), холециститом, опухолью толстой кишки и воспалительными заболеваниями кишечника. Внекишечные инфекции схожи с острым перитонитом, туберкулезным перитонитом и раком поджелудочной железы.
Лечение
Эндоскопическое удаление паразита является радикальным методом лечения желудочного aнизакидоза. Замедление удаления может привести к проникновению личинки в подслизистый слой, поэтому эндоскопию необходимо проводить в течение 12 ч после потребления зараженной рыбы. Хирургическое удаление паразита иногда требуется также при кишечной или внекишечной инфекциях, особенно когда они осложняются кишечной непроходимостью, аппендицитом или перитонитом. Если диагноз «кишечный анизакидоз» может быть установлен без проведения инвазивных процедур, пациенту назначают консервативную терапию. Ограниченные данные свидетельствуют, что у взрослых альбендазол (400–800 мг ежедневно в течение 6–21 дня) является наиболее эффективным методом лечения анизакидоза [1, 5].
Профилактика
Учитывая популярность суши и растущую доступность специфических сырых/копченых рыбных блюд (например, севиче и гравлакс), заболеваемость aнизакидозом существенно увеличилась за последнее десятилетие во всем мире.
Лучшая профилактика aнизакидоза — просвещение общественности об опасности употребления в пищу морепродуктов слабосоленой обработки, а иногда в сыром и полусыром виде [1–5]. Риск инфицирования человека может быть уменьшен путем визуального осмотра рыбы и уничтожения пораженных рыб [1]. Если рыбу употребляют в пищу в сыром виде, в США обязательной ее является глубокая заморозка при –20 °C в течение 7 дней (в ЕС — до 4 дней) или при –35 °C на ≥ 15 ч [1]. Длительная засолка при высокой концентрации соли также поможет предотвратить заражение паразитом. Хотя эти профилактические меры могут свести к минимуму аллергию на анизакиз, определенные аллергены нематода очень устойчивы к денатурации под воздействием тепла или холода. По литературным данным, стандартные меры предосторожности не могут обеспечить защиту от аллергических реакций примерно у 20% сенсибилизированных лиц [1, 17].
Приводим описание клинического случая. Девочка, 11 лет, обратилась к аллергологу-иммунологу с жалобами на боль в животе, тошноту, урчание в животе, метеоризм. Болеет с лета, после приезда из Испании, где девочка проживала в течение 6 месяцев. Со слов мамы, там девочка часто потребляла несколько блюд из сырой или маринованной в уксусе рыбы, в том числе анчоусы. В общем анализе крови отмечалась гиперэозинофилия до 32–28%. Наследственность по атопии не отягощена. Пищевую и лекарственную аллергию отрицают. При проведении ультразвукового исследования брюшной полости выявлены незначительная гепатомегалия, перегиб в желчном пузыре. В биохимическом анализе крови — без отклонений от нормы. По данным гастроскопии — эндоскопические признаки локального гастродуоденита. Гастроинтестинальные симптомы после лечения, назначенного гастроэнтерологом, улучшились, однако в общем анализе крови у пациентки сохранялась гиперэозинофилия. Осмотр аллерголога-иммунолога не выявил физическую крапивницу. По данным серологических исследований были исключены паразитарные заболевания, в том числе стронгилоидоз, а также другие причины вторичной (реактивной) гиперэозинофилии. При копроскопии личинки или яйца гельминтов не обнаружены. Учитывая эпидемиологический анамнез — пребывание на географически эндемичной территории по анизакидозу и потребление там полусырых морепродуктов, было сделано предположение о том, что основным фактором риска заражения ребенка стали анизакиды. Серологический анализ выявил повышенный уровень IgG-антител к А. simplex (1,8 у.е.). Определение уровня специфических IgE и рекомбинантных антител к A. simplex не проводили. Назначенное лечение мебендазолом в течение 10 дней привело к нормализации уровня эозинофилов в крови. Наблюдение в динамике: жалоб нет, уровень эозинофилов в крови — 4%.
Литература
* ФГБОУ ВПО РУДН, Москва
** «Медионика», Москва
*** «Фидес-Лаб», Москва