Сильно растерла ляшки что делать
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Что делать, если при ходьбе натирает между ног
Вы также страдаете от натирания между ног во время ходьбы, особенно в летнее время? Не спешите отчаиваться: мы расскажем, что действительно поможет убрать дискомфорт и предотвратить появление ран в уязвимых местах.
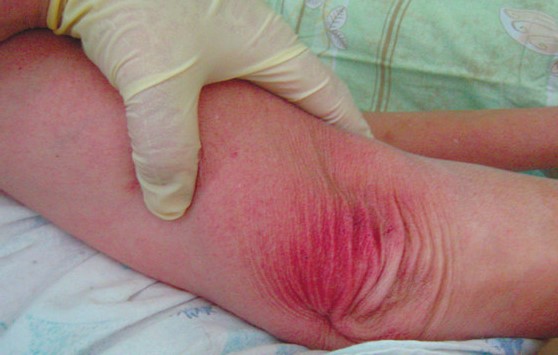
Это одна из тез вещей, о которых люди предпочитают молчать. Ну, кому нравится рассказывать, что его бедра во время движения трутся друг об дружку и истирают кожу в кровь? Но это, действительно, проблема, от которой мучаются множество людей. Кстати, не только женщины. И не только толстяки, как часто думают.
У некоторых людей, например, ноги расположены близко друг к другу, и при нагревании тела летом у них появляются симптомы трения между бедрами. Также неправильно подобранная одежда может спровоцировать появление потертостей. Но независимо от причин появления болезненных ощущений при ходьбе, от них нужно избавляться. Представляем вам самые эффективные методы:
Детская присыпка
Одно из самых простых решений – присыпать проблемные места тальком. Таким образом, трение кожи будет сведено к минимуму. Однако если бедра сильно трутся друг о друга, эффект не продлится долго и обновлять слой присыпки придется намного чаще.
Средства для спорта
Кроме присыпки эксперты также советуют пользоваться средствами защиты кожи, которые часто применяются в спорте. Специальные смазочные карандаши, так называемые бодиглайды, наносятся точечно на пораженные участки, предотвращая жжение и образование волдырей при трении. Они прозрачные, легко впитываются, не оставляют ощущения жирности, но при этом устойчивы к истиранию и водонепроницаемы. Одного применения хватает на целый день.
Твердый дезодорант-стик
На многих форумах можно прочитать, что сухие дезодоранты очень помогают при данной проблеме. Специалисты также подтверждают эффективность этого средства и объясняют, что благодаря своим составляющим дезодорант минимизирует потоотделение между бедер и образует пленку, способствующую лучшему скольжению кожи.
Нижнее белье
Да, ходить по жаре в утягивающих панталонах или велосипедках не каждому по вкусу. Но это реально помогает. По словам экспертов, корректирующие свойства ткани не допускают распространения отека, а волокна защищают эпидермис от раздражения.
Альтернативный вариант – приобрести бандалетки. Эти изделия также предназначены для защиты от натирания, они, как правило, выполнены из тонкого эластичного полотна и практически незаметны под одеждой. Женщин же особенно порадуют модели из кружева.
Опрелости и пролежни: как лечить на разных стадиях
У тяжелобольных людей, особенно лежачих, со временем меняется состояние кожи — она становится сухой, чувствительной и тонкой. Это происходит из-за уменьшения уровня выработки коллагена и жиров. Такая кожа легко травмируется и долго заживает. Если за ней ухаживать неправильно, появится раздражение, присоединится инфекция — возникнут опрелости и пролежни.
В этой статье мы расскажем, что это такое и как лечить.
Но сначала — базовые правила ухода за лежачим больным. Их важно знать в том числе и для лечения опрелостей и пролежней.
Помните: опрелости и пролежни — не самостоятельные заболевания. Это — следствия плохого ухода.
Пролежни образуются в результате постоянного сдавливания мягких тканей. Проще говоря, когда человек долго лежит в одном положении, какие-то части тела постоянно сдавливаются. Кровообращение и питание нарушается, мягкие ткани начинают потихоньку отмирать. Это называется некроз мягких тканей.
Процесс образования пролежней «запускается» уже через два часа неподвижности тела!
Для пролежней характерно изменение цвета кожи с четкими границами, припухлость, мокнущие раны. Если их своевременно не лечить, объем и глубина поражений стремительно увеличиваются. Чаще всего пролежни возникают на пятках, коленях, локтях, копчике, ягодицах. Это зависит от того, в какой позе преимущественно лежит человек.
Как выглядит: Бледный участок кожи или, наоборот, устойчивое покраснение. Кожные покровы не повреждены. Если надавить пальцем в центр зоны покраснения, кожа побледнеет. Это говорит о том, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП
Пролежень 1 стадии. Фото: Центр ЕЦДО
Как лечить
Важно не допустить, чтобы процесс образования пролежней развивался дальше. Следите, чтобы человек не лежал на травмированном месте, используйте защитные пленочные дышащие повязки (по типу “второй кожи”).
Кстати, в этой статье мы подробно рассказываем, какие повязки бывают и в каких случаях, что применять.
Можно легонько массировать здоровую кожу вокруг зоны покраснения — поглаживать ее по часовой стрелке. Допустимо использовать для массажа активирующие средства. Они улучшают микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов.
К таким средствам относятся специальные кремы и гели с камфорой или гуараной. Но, помните, ни в коем случае нельзя использовать камфорный спирт и ему подобные средства.
Эта статья поможет разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях — при пролежнях, установленной стоме, недержании мочи и кала.
Как выглядит: Цвет кожи — синюшно-красный, пятна с четкими краями; кожа с поверхностными повреждениям — потертостостями, пузырями. Обычно уже сопровождается болью.
Пролежень 1 стадии. Фото: Центр паллиативной помощи, г.Москва
Пролежень 2 стадии. Фото: Центр паллиативной помощи, г.Москва
Что делать при обморожении?
По статистике более 90% случаев обморожения приходится на лиц находящихся в тяжелом алкогольном опьянении.
Обморожению способствует: тесная обувь, повышенная потливость ног, заболевания сосудов ног, приводящие к недостаточному кровообращению, мокрая одежда, физическая усталость, голод, неудобная поза, в которой человек находится долгое время, предшествующая холодовая травма, заболевания сердца (опять же проблемы кровообращения), тяжелые механические повреждения с кровопотерей, курение на морозе и другие факторы.
Признаки и симптомы обморожения:
Переохлаждение организма:
Переохлаждение организма – первый признак, предупреждающий о возможном обморожении. Причину у переохлаждения те же, что и у обморожения: тесная обувь, сырая одежда и т.п. Есть три степени переохлаждения:
Знакомо всем по состоянию «гусиная кожа» На этой стадии температура тела падает до 34-32 градусов, кожа бледнеет, появляется озноб, дрожание нижней челюсти, затрудняется речь. Пульс замедляется до 60-66 ударов в минуту, артериальное давление может быть немного повышено. Легкое переохлаждение сигнализирует о возможном обморожении I-II степени.
Основной признак – сонливость. Температура тела падает до 32-29 градусов. Сознание пациента угнетено, взгляд бессмысленен, кожа бледная или синеватая иногда с мраморным отливом. Пульс замедляется до 50-60 ударов в минуту, наполнение слабое, артериальное давление слегка понижено, дыхание редкое – до 8-12 в минуту, поверхностное. Среднее переохлаждение сигнализирует об имеющем место обморожении лица и конечностей I степени и возможном обморожении II-IV степени.
Температура тела падает ниже 31 градуса, больной без сознания, наблюдаются судороги, возможна рвота. Пульс замедлен до 45-35 ударов в минуту, наполнение слабое, артериальное давление снижено. Тяжелое переохлаждение – гарантированное свидетельство обморожений II-IV степени, а возможно даже оледенений конечностей.
Первая помощь при обморожении:
1. Уйти с холода. На морозе растирать и греть поражённые участки тела бесполезно и опасно.
2. На поражённую поверхность наложить теплоизоляционную повязку, например, такую: слой марли, толстый слой ваты, снова слой марли, а сверху клеёнку или прорезиненную ткань, обернуть шерстяной тканью.
3. Обмороженную руку или ногу можно согреть в ванне, постепенно повышая температуру воды с 20 до 40 градусов и в течении 40 минут нежно массируя конечность.
4. Выпить тёплый и сладкий чай.
Необходимо отслеживать общее состояние и место обморожения в течение суток. Если появились симптомы 2-й и 3-й ступени обморожения, срочно обратитесь к врачу.
Народные средства при обморожении конечностей:
Можно воспользоваться и народными методами лечения обморожений, например, подержать руки в теплой воде, где недавно варилась картошка.
Кашицу из яблока прикладывали к пострадавшим от отморожения участкам тела еще со времен крещения Руси.
Сварить полтора килограмма сельдерея в литре воды, остудить до температуры тела и погрузить в этот отвар отмороженную конечность до остывания воды. После этого конечность обмывают в холодной воде, обтирают и смазывают гусиным жиром, либо салом.
Кора дуба используется для ванн, компрессов, для приготовления отвара полкилограмма молотой коры варят полчаса в трех литрах воды.
Кашица из золотого уса применяется для нанесения на повязки. К месту обморожения прикладывается не кашицей, а тканью. Бинтуется не туго.
Что НЕ следует делать при обморожении:
«Железное» обморожение или что делать, если ребенок лизнул качели:
Вместо того, чтобы отрывать «с мясом» вопящего отпрыска, просто полейте железку теплой водой. Конечно, это не всегда возможно и иногда приходится отрывать кожу, как есть. К счастью такие раны скорее болезненны, чем опасны и обычно достаточно промыть их теплой водой и обработать перекисью водорода. После этого к ране прикладывается сложенный в несколько раз бинт. Однако если рана обширна, естественно, следует обратиться к врачу. Кстати, наибольшая часть «железных» травм происходит во время катания с горки на санках. Поэтому если при температуре ниже 20 градусов вы идете на горку развлекаться, не поленитесь обмотать изолентой металлические детали санок.
Как не замерзнуть и не получить обморожение:
Как избежать переохлаждения и обморожения?
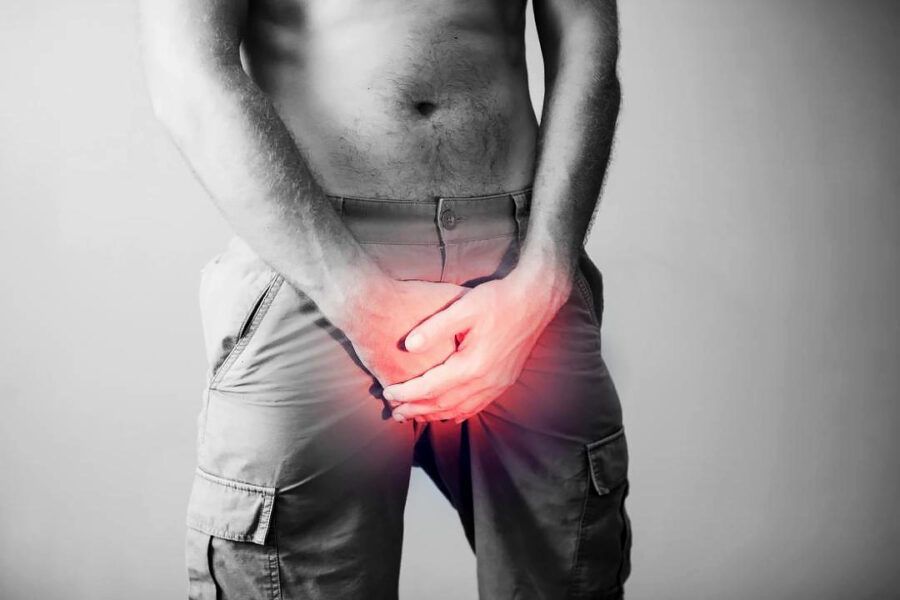
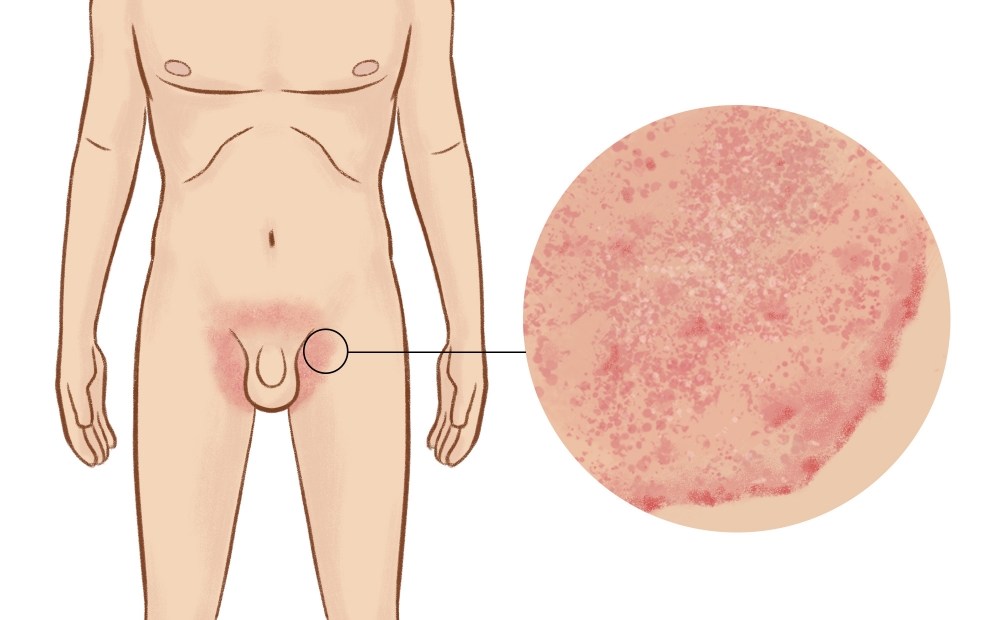
Зуд в паху у мужчин: причины, проявления на коже, лечение
Проанализируем причины, которые могут вызывать зуд, красноту и шелушение в области паха, особенно у мужчин. Необходимо отделить заразные заболевания от аллергии и других состояний, которые сопровождаются раздражением кожи.
Заразные болезни, вызывающие зуд в паху
В первую очередь это могут быть.
Чесотка
При ней характерны двухточечные высыпания по всему телу. В кожных складках, в том числе паховых, их больше всего. Особый признак — кожа сильнее чешется в ночные часы.
Лобковые вши
От них не защищает даже презерватив, поскольку эти насекомые живут в окружающих половые органы волосах. При внимательном осмотре через лупу врач уролог-венеролог может их увидеть.
Грибки
Чаще это грибки рода Кандида, передающиеся при половом акте. Одновременно с покраснением и зудом в паху, у мужчины будет воспаление и налёт на головке полового члена, белые выделения из уретры.
Иногда раздражение в паховых складках вызывают обычные кожные грибки-сапрофиты. Пятна в паху у мужчины будут в форме кольца, с припуханием кожи по краю.
Другие болезни, передающиеся половым путём
Хламидиоз, уреаплазмоз, генитальный герпес возникают после полового общения с больным партнёром. Неприятные ощущения в паху сопровождаются болезненностью при мочеиспускании, выделениями из мочевыводящего канала. Уплотняются паховые лимфоузлы.
На фото: грибковые высыпания
Незаразные причины
Вызывать зуд и красноту в паху у мужчин также могут и другие причины.
Аллергии
Тонкая кожа паховых складок и мошонки восприимчива ко многим аллергенам. Это могут быть:
При устранении фактора, вызвавшего аллергию, наступает улучшение. Помогают выявить аллергию анализы на иммуноглобулины, иммунный статус крови.
Чаще аллергия протекает в форме атопического дерматита — сухое покраснение и шелушение в паху у мужчин; если появились маленькие пузырёчки на фоне красноты, говорят об экземе.
Потница
Сыпь в паху у мужчин и зуд может вызвать ношение тесного или синтетического белья. Усугубляют состояние пребывание в жаркой атмосфере, длительные поездки, когда нет возможности вымыться с мылом и дать телу подышать.
Суть потницы в том, что пот активно выделяется, а потовые железы закупориваются сальными выделениями, чешуйками кожи. В паховых складках появляются белые узелки, красные пятна.
Системные болезни
Провоцировать зуд могут сахарный диабет, болезни печени и жёлчного пузыря, почечная недостаточность, псориаз. Во всех таких случаях имеются другие важные симптомы этих недугов, и чешется по всему телу, а не только в паху. При железодефицитной анемии зуд усиливается во время контакта с водой.
Психологические причины
В некоторых случаях причиной сильного зуда в паху у мужчины может стать общая нервозность, обсессивно-компульсивные расстройства. Расчёсывания травмируют кожу, в царапины попадает стрептококковая инфекция, начинается воспаление.
Лечение зуда в паху у мужчин
Назначается в зависимости от причины, вызвавшей эти симптомы. При потнице помогают мытьё с мылом, высушивание кожи после мытья. На ночь паховые складки присыпают тальком. В других случаях могут потребоваться антибиотики или противогрибковые препараты, противоаллергические или успокаивающие средства.
При зуде, покраснении, шелушении, сыпи в паху обращайтесь к урологу-венерологу Клиники Dr. AkNer. Наши медики проведут обследование, выявят причину и помогут избавиться от недуга.