Синдром лауна ганонга левина что это
Синдром преждевременного возбуждения
Синдром преждевременного возбуждения – это ускорение проведения нервного возбуждения в желудочки из предсердий по аномальным дополнительным путям. Проявляется характерными изменениями на ЭКГ-ленте и пароксизмальной тахиаритмией.
Патология является результатом врожденных нарушений в проводящей системе сердца. Синдром WPW (синдром Вольфа-Паркинсона-Уайта) встречается приблизительно у 2% населения, синдром LGL (синдром Лауна-Ганонга-Левина) в среднем у 0,6% взрослого населения. Примерно у 30% людей с тахиаритмией наблюдается наличие дополнительных проводящих путей. Патология может наблюдаться в любом возрасте.
Причины возникновения
Признаки появления синдрома
Виды синдрома преждевременного возбуждения
В эту группу аритмий входят синдром Лауна-Ганонга-Левина (синдром LGL, короткого интервала PQ), синдром Вольфа-Паркинсона-Уайта (WPW-синдром).
Симптоматика и постановка диагноза
Диагноз специалист может установить на основании жалоб, анамнеза, данных осмотра и ЭКГ. Заболевание имеет приступообразное течение и для него характерны следующие симптомы:
Синдром преждевременного возбуждения не имеет характерных симптомов, кроме связанных с тихиаритмией. У молодых людей симптоматика будет минимальной, даже при высокой частоте сердечных сокращений.
На основании жалоб пациента и осмотра кардиолог ОН КЛИНИК назначает проведение:
Лечение синдрома преждевременного возбуждения в ОН КЛИНИК
Из немедикаментозных методов врач назначает вагусные пробы. Они основаны на стимуляции блуждающего нерва, замедляющего ритм сердца. К вагусным пробам относят массаж каротидного синуса, надавливание на глазные яблоки, натуживание, погружение в холодную воду лица. Эти процедуры необходимо выполнять только после рекомендаций кардиолога.
Лекарственную терапию назначают после обследования. Его можно пройти в отделении кардиологии ОН КЛИНИК – быстро и с максимальным комфортом.
Медикаменты назначаются для каждого пациента с учетом индивидуальных особенностей организма и наличия сопутствующих болезней. В сложных клинических случаях решается вопрос о проведении электрической кардиоверсии.
Специалисты ОН КЛИНИК также информируют пациентов об образе жизни, рассказывают:
ОН КЛИНИК предлагает лечение, консультирование и реабилитацию в комфортных для пациентов условиях.
Не стоит ждать, пока приступ пройдет сам – заболевание опасно развитием осложнений.
Видео с участием врачей
Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
БИСЕКОВ САЛАМАТ ХАМИТОВИЧ
Хирург, флеболог, врач высшей категории, кандидат медицинских наук
Во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по многоканальному номеру телефона +7 495 223-22-22
Синдром преждевременного возбуждения
Общая информация
Краткое описание
Синдром преждевременного возбуждения – под преждевременным возбуждением понимают ситуацию, в которой мышечная масса желудочков активизируется раньше, чем это бы произошло под влиянием синусового импульса, который проводится по нормальной проводящей системе.
I45.6 Синдром преждевременного возбуждения (аномалии атриовентрикулярного возбуждения)
Сокращения, используемые в протоколе:
Дата разработки протокола: 01.05.2013
Категория пациентов: детский возраст от 20 кг (протокол для детей и взрослых).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
— УЗДГ сосудов нижних конечностей при наличии показаний (наличие клиники – похолодание нижних конечностей, отсутствие пульсации артерий нижних конечностях).
— эндокардиальное картирование ДПЖС и его радиочастотную абляцию (РЧА).
Дифференциальный диагноз
Лечение
Цели лечения: Устранение дополнительного предсердножелудочкого соединения ДПЖС.
Тактика лечения:
Купирование и профилактика пароксизмов различных видов наджелудочковых тахикардий.
− Перечень дополнительных лекарственных средств (вероятность менее 100%)
Другие виды лечения:
Катетерная абляция больных с синдромом WPW. Перед катетерной абляцией ДПЖС выполняется ЭФИ, целью которого является подтверждение наличия дополнительного пути, определение его электрофизиологических характеристик и роли в формировании тахиаритмии. После определения локализации дополнительного пути выполняется РЧА ДПЖС с использованием управляемого абляционного катетера.
Препараты (действующие вещества), применяющиеся при лечении
| Амиодарон (Amiodarone) |
| Бисопролол (Bisoprolol) |
| Верапамил (Verapamil) |
| Дилтиазем (Diltiazem) |
| Диэтиламинопропионилэтоксикарбониламинофенотиазин (этацизин) (Diethylaminopropionyletoxycarbonylaminophenothiazine) |
| Пропафенон гидрохлорид (Propafenone Hydrochloride) |
| Соталол (Sotalol) |
Госпитализация
Частые или затянувшиеся пароксизмы тахикардии.
Госпитализация экстренная и/или плановая.
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: отклонение от протокола допустимо при наличии сопутствующей патологии, индивидуальных противопоказаний к лечению. Данный протокол подлежит пересмотру каждые три года, либо при появлении новых доказанных данных по проведению процедуры реабилитации.
Синдром преждевременного возбуждения, синдром Вольфа-Паркинсона, Лауна-Ганонга-Левина
Синдром преждевременного возбуждения — это заболевание, при котором желудочки сердца деполяризуются слишком рано, что приводит к их частичному преждевременному сокращению.
Это состояние является аномалией предсердно-желудочкового возбуждения. Данная аномалия может выражаться в следующих состояниях:
Как правило, предсердия и желудочки электрически изолированы, и электрический контакт между ними существует только в «желудочковом узле». При любом типе синдрома преждевременного возбуждения присутствует еще один проводящий путь.
С физиологической точки зрения нормальная электрическая волна задерживается на атриовентрикулярном узле, чтобы предсердия, а затем и желудочки, могли сократиться. Однако задержки волны в данном узле не происходит, и электрический импульс попадает в желудочек через желудочно-кишечный тракт быстрее, чем обычным путем — через пучок Гиса. Поэтому желудочки деполяризуются (приходят в возбужденное состояние) преждевременно.
Синдром Вольфа-Паркинсона
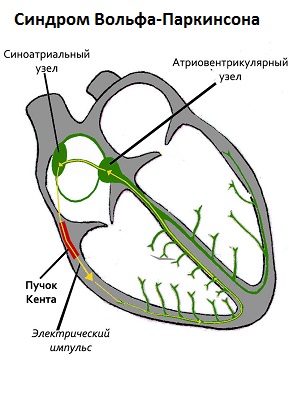
Синдром Вольфа-Паркинсона (или Вольфа-Паркинсона-Уайта, синдром WPW) был впервые описан в 1930 году. Врачи Вольф, Уайт и Паркинсон описали ряд медицинских случаев, при которых пациенты подвергались тахикардическим атакам и имели характерные отклонения на электрокардиограмме. В настоящее время синдром Вольфа-Паркинсона-Уайта определяется как врожденное заболевание. Для него характерна аномальная проводимость сердечной ткани между предсердиями и желудочками, проявляющаяся в возвратной тахикардии и суправентрикулярной тахикардии. Участок, являющийся причиной заболевания, называется пучок Кента. Он может быть расположен между двумя предсердиями и соединяется с одним любым желудочком.
Единственной причиной синдрома Вольфа-Паркинсона является врожденное наличие пучка Кента. Эта аномалия носит генетический характер. Экологических факторов, способствующих появлению данного порока, не выявлено. Четко прослеживается лишь одна закономерность — наследственная передача дефекта через поколение или в каждом поколении.
Рисунок 1. Синдром Вольфа-Паркинсона
Заболевание может проявиться в любом возрасте, и его симптомы зависят от множества факторов, в том числе и от общего состояния здоровья, возраста, веса и хронических заболеваний.
Основные клинические проявления синдрома Вольфа-Паркинсона:
Важным фактором развития заболевания является возраст. При таких сопутствующих факторах, как атеросклероз, ожирение, диабет вероятность развития синдрома Вольфа-Паркинсона сильно возрастает.
Симптомы синдрома Вольфа-Паркинсона у детей младшего возраста:
Может присутствовать интеркуррентное (случайно присоединяющееся к основному) воспалительное заболевание.
Симптомы у детей старшего возраста:
Для диагностики данного заболевания необходимы не только визуализационные исследования, но и анализ крови — биохимический, электролитный. Визуализационные методы включают телеметрию, холтеровский мониторинг, электрокардиограмму.
Стресс-тестирование является вспомогательным методом диагностики и может помочь определить тахикардию и эффективность антиаритмической лекарственной терапии.
Лечение синдрома Вольфа-Паркинсона проводится несколькими методами:
Кроме того, проводится лечение, направленное на устранение ишемических симптомов, кардиомиопатии, перикардита, электролитных нарушений, заболеваний щитовидной железы и анемии — эти заболевания нередко сопровождают аномалии предсердно-желудочкового возбуждения и осложняют лечение основного заболевания.
Лекарственные препараты, используемые для лечения синдрома Вольфа-Паркинсона:
Дозировка определяется врачом.
Хирургическое вмешательство
Катетерная радиочастотная абляция практически отменила необходимость хирургического вмешательства на открытом сердце. Однако операция всё еще проводится, в особенности таким пациентам:
Долгосрочная антиаритмическая терапия основана на использовании таких лекарственных препаратов, как флекаинид, пропафенон, амиодарон, соталол; дозировка всех средств определяется врачом.
Синдром Лауна-Ганонга-Левина
Синдром Лауна-Ганонга-Левина (LGL) — это заболевание, для которого характерны приступы тахикардии, перемещающиеся длительными периодами нормального сердцебиения. Это заболевание относится к классу аномалий предсердно-желудочкового возбуждения, как и синдром Вольфа-Паркинсона.
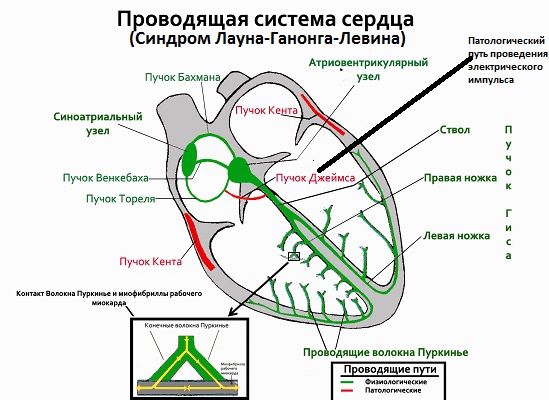
О структурных аномалиях, лежащих в основе синдрома Лауна-Ганонга-Левина известно намного меньше, чем о синдроме Вольфа-Паркинсона. Основная теория возникновения заболевания базируется на существовании интранодальных или паранодальных волокон, которые обходят весь атриовентрикулярный узел или его часть. Эти волокна получили название пучка Джеймса.
Ранее медики довольно часто приписывали наличие синдрома Лауна-Ганонга-Левина тем пациентам, у которых фиксировались короткие приступы тахикардии на фоне общей нормальной функции сердца. Однако позднее врачи пришли к выводу, что при отсутствии тахикардии в течение длительного времени пациенты могли считаться здоровыми.
PR-интервал – это промежуток, через который первичный электрический импульс Р достигает правого желудочка. Этот промежуток на ЭКГ не отображается из-за отсутствия электрической активности в процессе его осуществления.
Показатель QRS — это общая картина, которую может продемонстрировать электрокардиограмма. Благодаря этому виду диагностики врачи могут установить, нормально ли работает сердце, а также определить продолжительность задержек, то есть, PR-интервалов.
Впервые заболевание было описано в 1938 году — врачи Левин, Кларк и Критеско описали возникновение частых приступов тахикардии у пациентов с коротким интервалом PR и общим нормальным QRS. В 1952 году врачи Лаун, Ганонг и Левин, чьи фамилии фигурируют в настоящем названии синдрома, определили существование волокон, которые берут начало в нижней части предсердия и заканчиваются в нижней части атриовентрикулярного узла — это и есть пучок Джеймса.
Основным критерием синдрома Лауна-Ганонга-Левина является PR-интервал меньше или равный 0,12 (120 мс).
Рисунок 2. Синдром Лауна-Ганонга-Левина
Единственной причиной синдрома Лауна-Ганонга-Левина является врожденное наличие пучка Джеймса. Эта аномалия носит генетический характер. Экологических факторов, способствующих появлению данного порока, не выявлено. Четко прослеживается лишь одна закономерность — наследственная передача дефекта через поколение или в каждом поколении.
Лечение
Специфического и четко определенного метода лечения синдрома Лауна-Ганонга-Левина не существует. В зависимости от степени развития заболевания и симптоматической картины, а также возраста, пола, общего состояния здоровья больного, схема лечения может отличаться, как и интенсивность симптомов. Основной упор лечения делается на устранение тахикардии.
В случае гемодинамической нестабильности наличие тахикардии является причиной для госпитализации. Диетических ограничений при данном заболевании не требуется, однако необходимо исключить алкоголь, контролировать вес и уровень сахара в крови.
5 вариантов завтрака, которые помогут избавиться от жира на животе
Неправильные формы микропластика разрушают клетки человека и вызывают аллергию
Бег в районах с плохой экологией так же опасен, как и низкий уровень физической активности
Ученые: Из-за устойчивости к антибиотикам будет ежегодно погибать 10 млн человек
Деятельность, которая может спровоцировать инсульт в течение следующих 60 минут
Исследование: Человек эволюционировал и стал жить долго благодаря постоянной физической нагрузке
Синдром Лауна-Ганонга-Левайна
Синдром Лауна-Ганонга-Левайна (ЛГЛ) – пароксизмальная (возникающая приступами) тахикардия (учащение пульса) с коротким интервалом Р-R на кардиограмме (быстрое прохождение импульса к желудочкам) при нормальной продолжительности комплекса QRS (нормальное распространение импульса по желудочкам). Это устаревший диагноз, который в Европе не ставят. Он относится к наджелудочковым тахикардиям.
Причины и механизмы развития синдрома Лауна-Ганонга-Левайна
Это врожденное заболевание. Его причина – мутации генов ионных каналов. Женщины страдают вдвое чаще мужчин. Риск тахикардии на фоне заболевания увеличивается с возрастом. У большинства пациентов приступы появляются после 30 лет. Факторы внешней среды, влияющие на риск патологии, не выявлены.
Чтобы понять суть синдрома ЛГЛ, необходима краткая информация о проводящей системе сердца. В норме импульс распространяется верху вниз. Он генерируется в правом предсердии, оттуда сразу попадает в левое предсердие. Вниз импульс проходит через атриовентрикулярный узел, который находится в межпредсердной перегородке, а затем в межжелудочковой перегородке он разделяется на три ветви: две идут к левому желудочку, ещё одна – к правому.
Синдром Лауна-Ганонга-Левайна относится к синдромам предвозбуждения желудочков. В норме импульс от предсердий к желудочкам проходит только через атриовентрикулярное соединение – единственное сообщение между участками миокарда этих камер сердца. При синдроме ЛГЛ появляются дополнительные внутриузловые и околоузловые волокна, которые обходят атриовентрикулярный узел. По ним импульсы идут быстрее.
Импульсы проходят по:
Ещё одно объяснение синдрома: недоразвитие атриовентрикулярного узла.
Патология впервые описана А. Сlerc, R. Levy и C. Critesco в 1938 году, поэтому заболевание также называют синдром Клерка-Леви-Кристеско. Авторы B. Lown, W.F. Ganong и S.A. Levine описали его позже, в 1952 году.
Симптомы синдрома Лауна-Ганонга-Левайна
Заболевание проявляется приступами тахикардии. Во время приступов пациенты ощущают:
При наличии сопутствующих сердечно-сосудистых заболеваний возможны обмороки. На фоне тахикардии увеличивается потребность миокарда в кислороде, поэтому в случае сопутствующей ишемической болезни сердца возникает стенокардия: приступ загрудинной боли из-за недостаточного кровоснабжения сердечной мышцы.
Диагностика синдрома Лауна-Ганонга-Левайна
Основной метод диагностики – ЭКГ. Критериев диагноза синдрома ЛГЛ три:
Обнаружение одного только укороченного интервала P-R не является поводом для установления соответствующего диагноза. Это считается вариантом нормы и характеризуется как усиленная атриовентрикулярная проводимость. То есть, предполагается, что импульс проходит через атриовентрикулярный узел, а не в обход, но распространяется быстрее, чем обычно. Это функциональная характеристика узла, а не клинический диагноз.
Дополнительные методы диагностики:
При отсутствии задокументированных приступов тахикардии и неэффективности холтеровского мониторирования в течении нескольких дней, проводят имплантацию ЭКГ-регистратора на срок до 3 месяцев.
Лечение синдрома Лауна-Ганонга-Левайна
Основа лечения – медикаментозная терапия. Для борьбы с тахикардией врачи используют:
Пациент принимает лекарства постоянно. Приступ тахикардии купируется немедикаментозными методами: прием Вальсальвы или массаж каротидного синуса. Если эти процедуры не помогают, внутривенно вводят противоаритмические препараты. Лечение проводят под контролем артериального давления и электрокардиографии.
Изредка требуется хирургическое лечение. Основной метод: абляция атриовентрикулярного узла или пучка Гиса с имплантацией кардиостимулятора.
Показания к операции:
Вмешательство выполняется эндоваскулярным методом: через сосуды на ноге. Это малоинвазивная процедура, после которой не нужно долго восстанавливаться. Пациент проводит в больнице лишь несколько дней.
Суть вмешательства: с помощью радиочастотного метода врач нагревает и разрушает ткани в области атриовентрикулярного узла. То есть, он «перерезает кабель», по которому импульсы проходят из предсердий в желудочки. Так решается проблема слишком быстрого проведения импульсов. Но возникает серьезный побочный эффект: теперь импульсы не проходят вообще. В итоге предсердия и желудочки сокращаются в разном ритме. Причем частота желудочковых сокращений снижена: она недостаточна для поддержания эффективной гемодинамики.
Эта проблема решается дополнительным этапом лечения: установкой кардиостимулятора. Это устройство, которое генерирует импульсы и доставляет их в миокард через имплантированные электроды. В стандартном варианте используются двухкамерная стимуляция. Один электрод устанавливают в правое предсердие, ещё один – в правый желудочек. Теперь между этими камерами сердца нет прямой связи, но искусственный водитель ритма подает импульсы таким образом, чтобы синхронизировать предсердные и желудочковые сокращения.
Процедура по установке кардиостимулятора минимально травматичная. Само устройство имплантируют под кожу грудной клетки через разрез 4-5 см. Электроды доставляют к сердцу через кровеносные сосуды. Аппарат может работать 7-10 лет, после чего батарея разряжается, и кардиостимулятор нужно заменить. Врач проверяет работоспособность электродов: если они функционируют, то их замена не требуется.
Прогноз синдрома Лауна-Ганонга-Левайна
Для большинства пациентов синдром ЛГЛ не опасен. У некоторых он может спровоцировать:
Риск смерти и осложнений очень низкий. Какой он точно, сказать нельзя, потому что диагноз синдром Лауна-Ганонга-Левайна перестали использовать ещё в ХХ веке. Это клинический диагноз, который исчез с появлением электрофизиологического исследования. К тому же, встречается патология достаточно редко, и в большинстве исследований пациентов слишком мало, чтобы можно было адекватно оценивать статистику.
A Case of Lown-Ganong-Levine Syndrome: Due to an Accessory Pathway of James Fibers or Enhanced Atrioventricular Nodal Conduction (EAVNC), American Journal of Case Reports, 2018
О.Л. Бокерия, Т.Н. Канаметов, Синдром Лауна-Ганонга-Левайна, Анналы Аритмологии, 2015
Сычев О.С. Нарушения ритма сердца. Руководство по кардиологии, 2008
Синдром преждевременного возбуждения (I45.6)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Синдромы предвозбуждения (преждевременного возбуждения) желудочков представляют собой результат врожденных нарушений в проводящей системе сердца, связанных с наличием дополнительных аномальных проводящих путей между миокардом предсердий и желудочков, часто сопровождаются развитием пароксизмальных тахикардий.
В клинической практике наиболее часто встречаются 2 синдрома (феномена) предвозбуждения:
Клиническое значение синдромов предвозбуждения определяется тем, что при их наличии нарушения сердечного ритма (пароксизмальные тахикардии) развиваются часто, протекают тяжело, иногда с угрозой для жизни больных, требуя особых подходов к терапии.
Диагностика синдромов предвозбуждения желудочков основывается на выявлении характерных признаков ЭКГ.
Синдром CLC (Клерка — Леви — Кристеско) обусловлен наличием дополнительного аномального пути проведения электрического импульса (пучка Джеймса) между предсердиями и пучком Гиса.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Существует два типа синдрома WPW:
Этиология и патогенез
Синдромы предвозбуждения желудочков обусловлены сохранением в результате незавершенной в эмбриогенезе перестройки сердца дополнительных путей проведения импульса.
Наличие дополнительных аномальных проводящих путей при синдроме WPW (пучки, или пути, Кента) является наследственным нарушением. Описана связь синдрома с генетическим дефектом в гене PRKAG2, расположенном на длинном плече 7 хромосомы в локусе q36. Среди кровных родственников больного распространенность аномалии повышена в 4-10 раз.
Синдром WPW нередко (до 30% случаев) сочетается с врожденными пороками сердца и другими сердечными аномалиями такими как аномалия Эбштейна (представляет смещение трикуспидального клапана в сторону правого желудочка с деформацией клапанов; генетический дефект при этом предположительно локализован на длинном плече 11 хромосомы), а также стигмами эмбриогенеза (синдром дисполазии соединительной ткани). Известны семейные случаи, при которых чаще встречаются множественные дополнительные пути и повышен риск внезапной смерти. Возможны сочетания синдрома WPW с генетически детерминированной гипертрофической кардиомиопатией.
Проявлению синдрома WPW способствуют нейроциркуляторная дистония и гипертиреоз. Синдром Вольффа—Паркинсона—Уайта может проявляться также на фоне ИБС, инфаркта миокарда, миокардитах различной этиологии, ревматизме и ревматических пороках сердца.
Синдром СLC также является врожденной аномалией. Изолированное укорочение интервала PQ без пароксизмальных наджелудочковых тахикардий может развиваться при ИБС, гипертиреозе, активном ревматизме и носит доброкачественный характер.
Суть синдрома (феномена) преждевременного возбуждения желудочков состоит в аномальном распространении возбуждения от предсердий к желудочкам по так называемым дополнительным путям проведения, которые в большинстве случаев частично или полностью «шунтируют» АВ-узел.
В результате аномального распространения возбуждения часть миокарда желудочков или весь миокард начинают возбуждаться раньше, чем это наблюдается при обычном распространении возбуждения по АВ-узлу, пучку Гиса и его ветвям.
В настоящее время известны несколько дополнительных (аномальных) путей АВ-проведения:
Наличие дополнительных (аномальных) путей приводит к нарушению последовательности деполяризации желудочков.
Образовавшись в синусовом узле и вызвав деполяризацию предсердий, импульсы возбуждения распространяются к желудочкам одновременно через предсердно-желудочковый узел и добавочный проводящий путь.
В связи с отсутствием физиологической задержки проведения, свойственной АВ-узлу, в волокнах добавочного пути распространившийся по ним импульс достигает желудочков раньше, чем тот, который проводится через АВ-узел. Это обусловливает укорочение интервала PQ и деформацию комплекса QRS.
Однако основное клиническое значение дополнительных путей проведения состоит в том, что они нередко включаются в петлю кругового движения волны возбуждения (re-entry) и способствуют, таким образом, возникновению наджелудочковых пароксизмальных тахикардий.
В настоящее время предлагается преждевременное возбуждение желудочков, не сопровождающееся возникновением пароксизмальной тахикардии, называть “феноменом предвозбуждения”, а случаи, когда имеются не только ЭКГ-признаки предвозбуждения, но и развиваются пароксизмы наджелудочковой тахикардии — “синдромом предвозбуждения”, однако ряд авторов не согласны с таким разделением.
Как уже упоминалось выше, при синдроме WPW аномальный импульс возбуждения распространяется по пучку Кента, который может быть расположен справа или слева от атриовентрикулярного узла и пучка Гиса. В более редких случаях аномальный импульс возбуждения может распространяться через пучок Джеймса (соединяет предсердие с конечной частью АВ узла или с началом пучка Гиса), или пучок Махайма (проходит от начала пучка Гиса к желудочкам). При этом ЭКГ имеет ряд характерных особенностей:
Эпидемиология
Признак распространенности: Крайне редко
Распространённость синдрома WPW составляет по разным данным от 0.15 до 2%, синдром СLC выявляется приблизительно у 0.5% взрослого населения.
Наличие дополнительных путей проведения обнаруживают у 30% пациентов с суправентрикулярной тахикардией.
Чаще синдромы предвозбуждения желудочков встречаются среди мужчин. Синдромы предвозбуждения желудочков могут проявляться в любом возрасте.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клинически синдромы предвозбуждения желудочков не имеют специфических проявлений и сами по себе не оказывают влияния на гемодинамику.
Клинические проявления синдромов предвозбуждения могут наблюдаться в различном возрасте, спонтанно или после какого-либо заболевания; до этого момента пациент может быть асимптоматичен.
Синдром Вольффа-Паркинсона-Уайта часто сопровождается различными нарушениями сердечного ритма:
У больных с синдромом CLC также имеется повышенная склонность к возникновению пароксизмальных тахикардий.
Диагностика
Характерные особенности ЭКГ при синдроме WPW
ЭКГ при синдроме WPW (тип А):
ЭКГ при синдроме WPW (тип Б):
Синдромы CLC и WPW часто являются причиной ложноположительных результатов при проведении нагрузочных проб.
В связи с распространением в последние годы хирургических методов лечения больных с синдромом WPW (деструкция аномального пучка) постоянно совершенствуются способы точного определения его локализации. Наиболее эффективными являются методы внутрисердечного ЭФИ, в частности эндокардиальное (предопреационное) и эпикардиальное (интраоперационное) картирование.
При этом с помощью сложной методики определяют область наиболее ранней активации (предвозбуждения) миокарда желудочков, которая соответствует локализации дополнительного (аномального) пучка.
Электрофизиологическое исследование сердца (ЭФИ) используется у пациентов с синдромом WPW в следующих целях:
— С целью оценки электрофизиологических свойств (способности к проведению и рефрактерные периоды) дополнительных аномальных путей и нормальных проводящих путей.
— С целью определения количества и локализация добавочных путей, что необходимо для проведения дальнейшей высокочастотной аблации.
— С целью выяснения механизма развития сопутствующих аритмий.
— С целью оценки эффективности медикаментозной или аблационной терапии.
В последние годы с целью точного определения локализации аномального пучка применяют методику поверхностного многополюсного ЭКГ-картирования сердца, которая в 70–80% случаев также позволяет ориентировочно определить местоположение пучков Кента. Это существенно сокращает время интраоперационного выявления дополнительных (аномальных) пучков.
Дифференциальный диагноз
Осложнения
Осложнения синдромов предвозбуждения желудочков
К факторам риска внезапной смерти при WPW-синдроме относят:
— Длительность минимального интервала RR при мерцательной аритмии менее 250 мс.
— Длительность эффективного рефрактерного периода дополнительных путей менее 270 мс.
— Левосторонние дополнительные пути или несколько дополнительных путей.
— Наличие симптоматичной тахикардии в анамнезе.
— Наличие аномалии Эбштейна.
— Семейный характер синдрома.
— Рецидивирующее течение синдромов предвозбуждения желудочков.
Лечение
Синдромы предвозбуждения желудочков не требуют лечения при отсутствии пароксизмов. Однако необходимо наблюдение, так как нарушения ритма сердца могут проявиться в любом возрасте.
Купирование пароксизмов ортодромной (с узкими комплексами) реципрокной наджелудочковой тахикардии у больных с синдромом WPW проводят также, как и других наджелудочковах реципрокных тахикардий.
Антидромные (с широкими комплексами) тахикардии купируются аймалином 50 мг (1.0 мл 5% раствора); эффективность аймалина при пароксизмальных наджелудочковых тахикардиях неуточненной этиологии заставляет с большой вероятностью подозревать WPW. Может быть эффективно также введение амиодарона 300 мг, ритмилена 100 мг, новокаинамида 1000 мг.
В случаях, когда пароксизм протекает без выраженных расстройств гемодинамики и не требует экстренного купирования, вне зависимости от ширины комплексов при синдромах предвозбуждения особо показан амидарон.
Препараты IC класса, «чистые» антиаритмики III класса при WPW-тахикардиях не используются в связи с высокой опасностью свойственного им проаритмического эффекта. АТФ может успешно купировать тахикардию, но должен применяться с осторожностью, так как может спровоцировать мерцательную аритмию с высокой ЧСС. Верапамил также следует использовать с особой осторожностью (опасность нарастания ЧСС и трансформации аритмии в мерцание предсердий!) – только у пациентов с успешным опытом его применения в анамнезе.
Мерцание предсердий при участии дополнительных путей проведения представляет реальную опасность для жизни вследствие вероятности резкого учащения сокращений желудочков и развития внезапной смерти. Для купирования фибрилляции предсердий в данной экстремальной ситуации используют амиодарон (300 мг), прокаинамид (1000 мг), аймалин (50 мг) или ритмилен (150 мг). Нередко фибрилляции предсердий с высокой ЧСС сопровождается выраженными нарушениями гемодинамики, что обусловливает необходимость в неотложной электрической кардиоверсии.
Радиочастотная катетерная абляция добавочных путей является в настоящее время основным методом радикального лечения синдрома преждевременного возбуждения желудочков. Перед выполнением абляции проводятэлектрофизиологическое исследование (ЭФИ) для точного определения места нахождения добавочного пути. При этом следует иметь в виду, что таких путей может быть несколько.
Успех лечения, даже при наличии нескольких добавочных путей, достигается примерно в 95 % случаев, а частота осложнений и летальность составляют менее 1 %. Одним из наиболее тяжелых осложнений является возникновение предсердно-желудочковой блокады высокой степени при попытке абляции добавочного пути, расположенного вблизи предсердно-желудочкового узла и пучка Гиса. Риск рецидивов не превышает 5—8 %. Необходимо отметить большую экономичность катетерной абляции по сравнению с длительной медикаментозной профилактикой и операцией на открытом сердце.
Показания к проведению высокочастотной аблации: