Синдром наджелудочкового гребешка по экг что это
Синдром наджелудочкового гребешка по экг что это
У здоровых людей, чаще у молодых и особенно у детей, на ЭКГ в правых грудных отведениях (V1, V3R,V2) нередко наблюдается второй зубец r (обозначается r) малой амплитуды и ширины — тип rSrvl или расщепление на восходящем колене зубца SV1. Этот небольшой зубец связывают с возбуждением гипертрофированного еще у плода «наджелудочкового гребешка», расположенного в области легочного конуса правого желудочка. Данная область возбуждается последней, поэтому ее гипертрофия вызывает увеличение ЭДС в конце периода QRS.
Гипертрофия гребешка развивается еще у плода и не связана с патологией гемодинамики после рождения. В связи с этим людей с гипертрофированным «наджелудочковым гребешком» следует считать здоровыми.
Наличие небольшого зубчика r’v1, который обычно меньшей амплитуды, чем зубец rvl или равен ему, при отсутствии его уширения, уширенного SV6, уширения QRS и других изменений ЭКГ характерных для неполной блокады правой ножки пучка Гиса, следует расценивать как вариант нормальной ЭКГ. Мы считаем, что признаки «синдрома наджелудочкового гребешка» следует указывать в первой — описательной части протокола по ЭКГ.
Если специалист, анализирующий ЭКГ убедился, что эти признаки не связаны с гипертрофией правого желудочка или «неполной» («частичной») блокадой правой ветви пучка Гиса (см. соответствующие главы), то в заключении упоминать данный синдром не следует, так как он не связан с патологией.
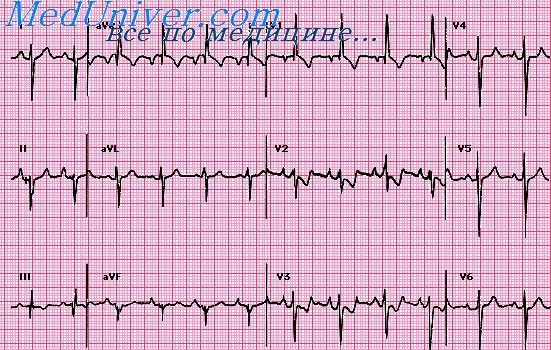
ЭКГ здорового мужчины К., 27 лет. Ритм синусовый правильный, 63 в 1 мин. Интервал Р — Q=0,17 ceк. Р=0.08 сек. QRS=0,08 сек. Q — Т=0,36 сек. RII>RIII>RI. AQRS=+80°. At=+49°. Угол QRS—Т=31°. АР=+43°. Зубец PI,II,V2-V6 положительный. РIII,V1 двухфазный (+-) с основной положительной фазой. Комплекс QRSIII типа qR. QRSII,V4V6 типа qRS. Комплекс QRSV1, типа rS с выраженным расщеплением на восходящем колене зубца S. Зубчик расщепления достигает уровня изоэлектрической линии. Зубец Т и сегмент RS—Т во всех отведениях нормальные.
Заключение. Вариант нормальной ЭКГ. Вертикальное положение электрической оси сердца.
Представленные ЭКГ не исчерпывают всего множества вариантов нормальной ЭКГ, но являются основными. Продемонстрированный анализ этих ЭКГ позволит врачу разобраться в других вариантах нормальной ЭКГ.
Электрокардиограмма при гипертрофии отделов сердца
Гипертрофия отделов сердца развивается при различных болезнях, которые вызывают гемодинамические нарушения в большом и малом круге кровообращения, приводящие к длительной перегрузке желудочка или предсердия. Изменения гемодинамики, ведущие к концентрической гипертрофии желудочка, могут возникать вследствие затруднений выброса (изометрический тип гиперфункции, систолическая перегрузка); например, из левого желудочка при стенозе устья аорты или при гипертонической болезни и других гипертензиях в большом круге кровообращения.
Дилатация и гипертрофия могут развиться в связи с увеличением систолического объема камеры сердца (изотонический тип гиперфункции, диастолическая перегрузка); например, при аортальной или митральной недостаточности.
Изменения ЭКГ в различных соотношениях и форме выявляются при гипертрофии одного предсердия или одного желудочка, а также при комбинированном поражении гемодинамически взаимосвязанных предсердия и желудочка, одновременно двух предсердий или двух желудочков. Определение комбинированной гипертрофии, особенно желудочков, представляет большие трудности, так как увеличение одновременно обоих направленных в противоположные стороны составляющих векторов (ЭДС желудочков или предсердий) может не дать отклонения суммарного вектора сердца. Однако в ряде случаев удается обнаружить на ЭКГ признаки и комбинированной гипертрофии обоих желудочков или предсердий.
Синдром наджелудочкового гребешка
Медицинский эксперт статьи
Синдром наджелудочкового гребешка обычно считается не отдельным заболеванием, а лишь феноменом ЭКГ (электрокардиограммы), особым вариантом нормы.
Врачи, как правило, рекомендуют родителям, у чьих детей увидели подобный синдром, не волноваться, так как он не перерастает в порок сердца.
Причины синдрома наджелудочкового гребешка
Наджелудочковым гребешком называются один из многочисленных мышечных пучков, которые расположены в сердце (между передним и задним отделом правого желудочка). На данный момент причин синдрома наджелудочкового гребешка не найдено. Как правило, подобное явление заметно у детей, но опытные врачи-педиатры не рекомендуют переживать по этому поводу, особенно, если при этом нет шумов в сердце или других феноменов.

Патогенез
Электрокардиограмма у ребенка в значительной мере отличается от ЭКГ взрослого. Как правило, интервалы P-Q и Q-T могут быть менее продолжительными, QRS отличается меньшей шириной, иногда заметна синусовая аритмия. Это можно объяснить тем фактом, что в детском возрасте частота сердечных сокращения является выше, чем у взрослых. Иногда на этом фоне врач может заметить так называемый синдром наджелудочкового гребешка.
Так как он не является патологией и не рассматривается в виде отдельного заболевания, обычно подобное явление остается без внимания. Подобный синдром обычно исчезает со временем, поэтому не требует лечения.

Симптомы синдрома наджелудочкового гребешка
Внешних симптомов, которые могли бы быть заметны невооруженным глазом, обычно нет. После прохождения ЭКГ у детей до шести лет с синдромом наджелудочкового гребешка заметны:
Первые признаки
К сожалению, первые признаки синдрома наджелудочкового гребешка отсутствуют. Иногда у ребенка может быть повышенное сердцебиение, часто приходить чувство усталости, проявляться боль в грудной клетке после сильных физических нагрузок. В таком случае родители обычно показывают малыша врачу, который проводит электрокардиограмму. Только с ее помощью можно увидеть изменения в желудочке.
Синдром наджелудочкового гребешка у взрослых у взрослых проявляется довольно редко. Это связано с тем, что стенки грудной клетки после 18 лет уже не настолько тонкие, как в детском возрасте. Но в очень редких случаях ЭКГ все же показывает наличие подобного синдрома. Не стоит переживать. Этот феномен является вариантом нормы и не считается заболеванием или патологией. Обычно, при правильном ритме жизни данный синдром проходит самостоятельно, без какого-либо вмешательства.
Подобный феномен намного чаще проявляется у детей, чем у взрослых, так как грудная стенка еще не достаточно уплотнена. Такое явление не вызывает никаких неприятных симптомов и не требует медикаментозного лечения. Как правило, оно либо проходит само со временем, либо перерастает в неполную блокаду пучка Гиса, которая также не лечится.

Синдром наджелудочкового гребешка по экг что это
К сожалению, некоторые родители сталкиваются с диагнозом кардиолога «WPW феномен» или «WPW синдром».
Давайте сразу определимся, чем они отличаются, так как это важно для определения дальнейшей тактики в обследовании и лечении пациентов. При феномене WPW какие-либо внешние клинические проявления у пациента отсутствуют (врачи иногда применяют термины — бессимптомный или асимптомный WPW), и только на ЭКГ регистрируются его особые признаки, указывающие на прохождение импульса по более быстрому пути, чем это должно быть в норме. При синдроме помимо изменений на ЭКГ появляется тахикардия, сопровождающаяся определёнными симптомами.
Синдром WPW опасен высоким риском развития прогностически неблагоприятных нарушений ритма (чаще всего это — реципрокная наджелудочковая тахикардия, фибрилляция или трепетание предсердий), которые без адекватного лечения могут перейти в угрожающе жизни аритмии и привести к остановке сердца.
Причиной возникновения столь грозных изменений ритма является врожденная патология в строении проводящих путей сердца, суть которой заключается в существовании аномальных/дополнительных путей проведения импульсов.
Диагностика WPW проста — в первую очередь необходимо сделать ЭКГ.
Существуют так называемые семейные варианты WPW, поэтому если у вас или у ваших детей выявлен данный феномен, имеет смысл сделать ЭКГ всем членам семьи. Заболевание может проявить себя в любом возрасте, а может никак не проявиться на протяжении всей жизни.
Что делать при выявлении WPW феномена (когда изменения зафиксированы только на ЭКГ, клинических проявлений заболевания нет)? В первую очередь необходимо обратиться к кардиологу, который после тщательного осмотра ребёнка даст рекомендации о дополнительном обследовании (чаще это эхокардиография, холтеровское мониторирование ЭКГ; реже ЧПЭКС, ЭФИ), так же даст рекомендации об образе жизни (например, какие физические нагрузки разрешаются, а какие запрещены), а также назначит лечение, если оно необходимо. Пациент с феноменом WPW должен регулярно наблюдаться у кардиолога!
Во время приступа появляется чувство замирания сердца или наоборот более частного сердцебиения, ощущение нехватки воздуха, головокружение, обморочное состояние, могут быть болевые ощущения в области сердца, похолодание конечностей, чувство страха, ощущение «бульканья» в горле, в области сердца. Такой приступ может длиться от нескольких секунд до нескольких часов. Иногда проходит самостоятельно. При появлении подобных симптомов у ребёнка с диагностированным феноменом WPW требуется немедленное обращение к врачу (вызов скорой медицинской помощи). Если такой приступ был хотя бы один раз, вы должны понимать, что он может повториться, ребёнка нельзя оставлять одного без присмотра.
Наличие таких симптомов (это уже синдром WPW) координально меняет подход к лечению пациента: кардиологом может назначаться антиаритмическая терапия, чреспищеводная электрокардиостимуляция, катетерная РЧА.
Уважаемые родители, вы должны быть готовы к развитию заболевания по любому из описанных выше направлений. Будьте внимательны, прислушивайтесь к своему ребёнку. О наличие у вашего ребёнка диагноза «феномен WPW» и тем более «синдром WPW» следует поставить в известность медицинского работника школы или ДДУ, которое посещает ребёнок, а также учителя/воспитателя, что бы в случае приступа ребенку своевременно была оказана медицинская помощь.
Синдром наджелудочкового гребешка
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром наджелудочкового гребешка обычно считается не отдельным заболеванием, а лишь феноменом ЭКГ (электрокардиограммы), особым вариантом нормы.
Врачи, как правило, рекомендуют родителям, у чьих детей увидели подобный синдром, не волноваться, так как он не перерастает в порок сердца.
Причины синдрома наджелудочкового гребешка
Наджелудочковым гребешком называются один из многочисленных мышечных пучков, которые расположены в сердце (между передним и задним отделом правого желудочка). На данный момент причин синдрома наджелудочкового гребешка не найдено. Как правило, подобное явление заметно у детей, но опытные врачи-педиатры не рекомендуют переживать по этому поводу, особенно, если при этом нет шумов в сердце или других феноменов.

Патогенез
Электрокардиограмма у ребенка в значительной мере отличается от ЭКГ взрослого. Как правило, интервалы P-Q и Q-T могут быть менее продолжительными, QRS отличается меньшей шириной, иногда заметна синусовая аритмия. Это можно объяснить тем фактом, что в детском возрасте частота сердечных сокращения является выше, чем у взрослых. Иногда на этом фоне врач может заметить так называемый синдром наджелудочкового гребешка.
Так как он не является патологией и не рассматривается в виде отдельного заболевания, обычно подобное явление остается без внимания. Подобный синдром обычно исчезает со временем, поэтому не требует лечения.

Симптомы синдрома наджелудочкового гребешка
Внешних симптомов, которые могли бы быть заметны невооруженным глазом, обычно нет. После прохождения ЭКГ у детей до шести лет с синдромом наджелудочкового гребешка заметны:
Первые признаки
К сожалению, первые признаки синдрома наджелудочкового гребешка отсутствуют. Иногда у ребенка может быть повышенное сердцебиение, часто приходить чувство усталости, проявляться боль в грудной клетке после сильных физических нагрузок. В таком случае родители обычно показывают малыша врачу, который проводит электрокардиограмму. Только с ее помощью можно увидеть изменения в желудочке.
Синдром наджелудочкового гребешка у взрослых у взрослых проявляется довольно редко. Это связано с тем, что стенки грудной клетки после 18 лет уже не настолько тонкие, как в детском возрасте. Но в очень редких случаях ЭКГ все же показывает наличие подобного синдрома. Не стоит переживать. Этот феномен является вариантом нормы и не считается заболеванием или патологией. Обычно, при правильном ритме жизни данный синдром проходит самостоятельно, без какого-либо вмешательства.
Подобный феномен намного чаще проявляется у детей, чем у взрослых, так как грудная стенка еще не достаточно уплотнена. Такое явление не вызывает никаких неприятных симптомов и не требует медикаментозного лечения. Как правило, оно либо проходит само со временем, либо перерастает в неполную блокаду пучка Гиса, которая также не лечится.

Синдром наджелудочкового гребешка по экг что это
В детской кардиологии среди заболеваний сердечно-сосудистой системы нарушения сердечного ритма занимают особое место. Они имеют высокую распространенность, достигающую по данным скрининговых исследований у детей школьного возраста 20-30% [2, 5]. Значение аритмий определяется их распространенностью, склонностью к хроническому течению, сложностью терапии, высоким риском внезапной смерти. Распространенность синдрома слабости синусового узла в детском возрасте достаточно высока, по данным разных авторов колеблется от 2,9 до 42% среди всех нарушений сердечного ритма [1,6,7]. Даже у практически здоровых детей синдром слабости синусового узла отмечается в 0,1% случаев [3].
Ранее выявление группы риска по развитию патологии кардиоваскулярной системы, позволяет своевременно начинать проведение профилактических и лечебных мероприятий, предотвратив, таким образом, формирование хронической патологии у лиц взрослого возраста, что в итоге позволяет снизить смертность от сердечно-сосудистых заболеваний [4].
Целью работы явилось изучение особенностей состояния сердечно-сосудистой системы у детей с дисфункцией синусового узла.
Обсуждение. Проведенный анализ позволяет говорить о таких клинических особенностях течения дисфункции синусового узла в детском возрасте, как частые жалобы на слабость, утомляемость, головокружения, довольно редкие синкопальные состояния. Стандартное 12-канальное электрокардиографическое обследование характеризуется высокой частотой выявления нарушений функций автоматизма синусового узла, высокой дефектностью функции проводимости и частым изменением процессов реполяризации в миокарде после сердечного сокращения. Однако, с точки зрения выявления эктопических нарушений ритма стандартное 12-канальное электрокардиографическое исследование оказалось гораздо менее эффективным, чем суточное мониторирование ЭКГ, которое также позволило оценить временную представленность и степень тяжести изменений функции автоматизма основного водителя ритма. Из результатов эхокардиографического исследования необходимо отметить довольно высокую частоту повышения показателей размеров левых отделов сердца и наличие доклинических изменений глобальной сократительной способности миокарда легкой степени выраженности.
Выводы