Синдром поликистозных яичников что это такое
Синдром поликистозных яичников
Евграфова Ольга Николаевна
Среди главных причин женского бесплодия первое место принадлежит поликистозу яичников. Этот синдром возникает в результате комплексного гормонального расстройства, при котором нарушается нормальная работа не только яичников, но и эндокринной части поджелудочной железы, коры надпочечников, инсулиновых рецепторов мышечной и жировой ткани. Данное расстройство затрагивает настолько много желез и систем организма, что очень сложно выделить единственную провоцирующую причину.
Исследования синдрома поликистозных яичников четко указывают на присутствие наследственного (генетического) фактора. Вероятность возникновения синдрома у родных сестер пациентки с СПКЯ равна 20%. В мире это заболевание находят у каждой десятой женщины детородного возраста в мире.
Установлено, что высокий уровень тестостерона у женщины в период вынашивания резко повышает риск поликистоза у ребенка-девочки. Пока что это подтверждено опытами, проводимыми на животных. Избыток тестостерона у женщин – это один из симптомов синдрома, поэтому наследственный фактор в данном случае может быть обусловлен не генетикой, а искажением гормонального фона на протяжении внутриутробного периода.
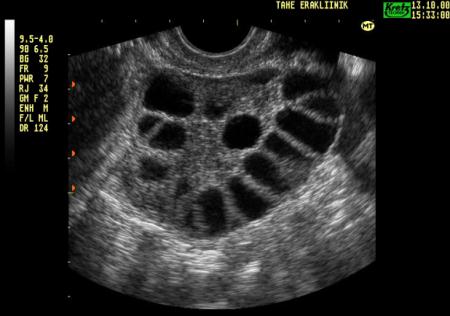
СПКЯ на УЗИ
Известен также механизм нарушения менструального цикла при поликистозе яичников. Он связан с постоянно высоким уровнем лютеинизирующего гормона, провоцирующего овуляцию, который вырабатывается гипофизом. На гипофиз в свою очередь действуют определенные нейроны головного мозга, которые активизируются антимюллеровским гормоном (АМГ). В свою очередь этот гормон продуцируется фолликулами, количество которых при поликистозе увеличивается.
Постоянное присутствие высокого уровня лютеинизирующего гормона вызывает наращивание продукции тестостерона. Причем действует лютеинизирующий гормон не только на женщину, но и на ее ребенка (девочку) в период беременности. У беременных с наличием поликистоза уровень этого гормона оставался в несколько раз выше, чем у здоровых женщин в том же положении. Проникновению тестостерона сквозь плаценту в норме противостоит особый фермент, превращающий этот гормон в один из видов эстрогена. Но при синдроме поликистозных яичников большое содержание антимюллеровского гормона приводит к блокировке фермента, трансформирующего тестостерон. В итоге плод подвергается излишней тестостероновой нагрузке. Так формируется предрасположенность ребенка-девочки к поликистозу. Однако эта цепочка взаимодействий была исследована только на лабораторных мышах, что не дает достаточных оснований проводить гормональную коррекцию на людях.
Симптомы
В медицинской литературе СПКЯ также встречается под названием «синдром Штейна-Левенталя». Это нарушение затрагивает функцию яичников, поджелудочной железы, коры надпочечников, гипофиза и гипоталамуса. Диагноз СПКЯ ставится, если у пациентки обнаружено:
Далее рассмотрим развернуто симптомы, которыми сопровождается СПКЯ
Андрогены. У больных поликистозом яичников отмечается высокий уровень тестостерона, который в свою очередь может проявляться симптомами гирсутизма, андрогенной алопеции (облысение по мужскому типу), маскулинизации. Степень проявления этих симптомов зависит от уровня мужских гормонов.
Менструальный цикл. При синдроме поликистозных яичников на фоне гормонального дисбаланса неизбежно нарушается регулярность овуляции. Менструации могут быть очень редкими, скудными, совсем отсутствовать либо проходить болезненно с обильными выделениями.
Отсутствие зачатия. СПКЯ нередко приводит к бесплодию, основная причина которого – отсутствие овуляции. Даже если овуляция редкая, вероятность забеременеть сильно снижается, поэтому такие пациентки жалуются на невозможность зачатия при регулярной половой жизни без средств контрацепции.
Масса тела. Расстройство эндокринной системы на фоне СПКЯ приводит к избыточной выработки инсулина, который легко превращается в жировую ткань. Но у женщин с поликистозом чаще всего наблюдается рост отложений в центральной части тела (талия, бедра). Жир также откладывается и внутри брюшной полости.
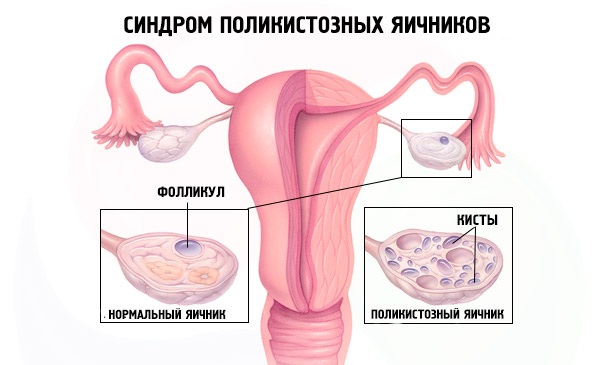
Яичники. Визуально поликистоз обнаруживается при ультразвуковом исследовании. Ткани яичников усыпаны светлыми сферическими образованиями. При этом сами яичники могут до трех раз увеличиваться в размерах. Их поверхность утолщается и становится более гладкой из-за натяжения.
Матка. Продолжительное воздействие эстрогенов, плохо контролируемых прогестероном, приводит к утолщению эндометрия матки и его гиперплазии.
Кожа. Гормональный дисбаланс способствует ухудшению состояния кожных покровов, вызывает акне, себорею, пигментацию складок кожи, появлению растяжек (стрий).
Самочувствие. Комплекс симптомов синдрома поликистозных яичников вызывает различные болезненные состояния, сопровождающиеся дискомфортом, а иногда и болями в области пораженных органов. Болеть может не только внизу живота, но и в пояснице. Периодическое болезненное набухание молочных желез, приступы слабости, перепады настроения, храп с длительными задержками дыхания.
Все приведенные симптомы не характеризуют заболевание как комплекс проявлений, но в той или иной комбинации и степени встречаются у пациенток, болеющих поликистозом.
Возможные осложнения при поликистозе яичников
Нарушения в работе организма при синдроме поликистозных яичников могут привести не только к снижению фертильности или к полному бесплодию, но и к серьезным рискам для общего здоровья женщины. На фоне этого расстройства увеличивается риск сердечно-сосудистых, эндокринных (сахарный диабет второго типа), онкологических (рак молочной железы) заболеваний. У беременных женщин с СПКЯ чаще случаются выкидыши.
Среди раннего проявления синдрома на первом месте чрезмерное оволосение, с жалобами на которое приходят пациентки. Среди них более половины – девушки 16-20 лет. Волосы у них растут преимущественно над верхней губой и по центру живота от лобка до груди, а также вокруг сосков, что является признаком гирсутизма. Проблема избыточного роста волос начинается, как правило, после первой менструации и постепенно прогрессирует.
Общие проявления синдрома снижаются с возрастом по мере естественного ослабления функции яичников и снижения гормональной функции надпочечников. Но это не затрагивает проблему снижения чувствительности тканей к инсулину, которая с возрастом только нарастает.
Наши специалисты о синдроме
Лечение и профилактика при поликистозе яичников
Поскольку синдром поликистозных яичников представляет собой комплекс симптомов проявления гормонального дисбаланса, единой методики лечения в данном случае не существует. Стратегия лечения строится, исходя из имеющейся клинической картины, возраста пациентки, ее жалоб и результатов обследования. Чаще всего пациентки обращаются к врачу по причине внешних проявлений синдрома или из-за невозможности зачатия естественным образом.
При установленном диагнозе СПКЯ женщинам репродуктивного возраста назначают лечебные мероприятия, направленные на нормализацию менструального цикла и профилактику систем, органы которых страдают при проявлениях поликистоза.
Методы лечения могут быть как терапевтическими, так и хирургическими
Оперативное вмешательство с целью хирургических манипуляций с поликистозными яичниками часто дает позитивные результаты и восстанавливает фертильность пациентки. Но когда операция невозможна, тогда прибегают к консервативному лечению. Но решение об операции принимается, обращая внимание на возраст пациентки. Если у молодой нерожавшей девушки обнаружена киста яичника, то сначала следует применить консервативные методики, которые могут предотвратить развитие поликистоза и сохранить фертильность.
Для лечения применяется комплексный подход, предполагающий восстановление гормонального фона и обмена веществ, нормализации массы тела путем диеты и физической нагрузки, назначение фармакологических препаратов, повышающих эффективность дефицитных гормонов и улучшающих индекс НОМА (при развитии диабета второго типа).
Беременность и синдром поликистозных яичников
Есть два момента важных для женщин с СПКЯ, планирующих рождение ребенка – возможность забеременеть и сохранение плода. Если женщина регулярно (планово) посещает кабинет гинеколога, то о наличии поликистоза она будет знать еще до того, как запланирует рождение ребенка. Врач оценит состояние детородных органов и влияние заболевания на органы-мишени, после чего составит стратегию преодоления бесплодия, если женщина не может зачать ребенка на протяжение года.
СПКЯ – не приговор: многое зависит от комплекса симптомов, степени их проявления, состояния огранов-мишеней, гормонального профиля и т.д. Если консервативное или хирургические методы лечения не приводят к желаемой беременности, то с большой степенью вероятности поможет программа ЭКО. Эта программа включает в себя несколько этапов. Для успеха искусственного зачатия при синдроме поликистозных яичников сначала проводят коррекцию веса (если необходимо). Потом проводят гормональную терапию для стимуляции яичников, чтобы получить готовые к оплодотворению яйцеклетки. Затем производится внедрение сперматозоида в яйцеклетку вне тела женщины и ее трансплантация.
При успешной трансплантации женщины с поликистозом наблюдаются у специалистов на всем протяжении беременности. Внимание уделяется контролю их гормонального фона и фактора чувствительности клеток к инсулину, а в остальном это обычный режим для женщин, вынашивающих ребенка. При контроле гормонов вероятность преждевременных родов не превышает статистическую норму для здоровых женщин.
Беременность при СПКЯ нередко наступает и естественным путем. Выравнивание гормонального фона и стимуляция яичников приводят к созреванию фолликула и овуляции. Если у женщины нет иных патологий детородных органов, то вероятность естественного зачатия высока. Многое зависит и от возраста женщины. Но надежда не положительный исход есть на всем протяжении детородного возраста.
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Поликистоз яичников. Подходы к лечению
Поделиться:
В целом лечение синдрома заключается либо в достижении регулярности менструального цикла с помощью КОК (заодно это профилактика рака яичников и эндометрия и возможность не залететь, а забеременеть), либо в коррекции метаболических нарушений (ожирение, сахарный диабет, профилактика депрессии, тромбозов). И, конечно, при этом не забываем главную цель — благополучно родить здорового ребенка.
Гинеколог часто спрашивает женщин с СПКЯ: «А чего вы сами хотите?». Женщины, как правило, хотят всего и побольше: «Я хочу вылечиться,чтобы забеременеть! И чтобы лишних волос не было. И месячные регулярные. И вообще — можно побыстрее?». Врач реагирует на эти и другие запросы, предлагая и обосновывая схему лечения. Посмотрим, как это выглядит на практике.
Чего хочет женщина: «Хочу регулярные менструации и чтобы волосы в неправильных местах не росли»
Эта задача довольно проста, если женщина не планирует беременность в ближайшие пару-тройку лет.
Что предлагает врач: гормональное лечение
Здесь препаратами первого выбора будут комбинированные оральные контрацептивы. На фоне приема КОК менструальноподобные реакции станут регулярными и комфортными. Заодно мы предотвратим гиперплазию эндометрия с маточными кровотечениями и снизим риск развития рака эндометрия и яичников.
Предпочтительно использовать КОК с антиандрогенными свойствами. Это препараты, в состав которых входит ципротерона ацетат, дроспиренон, хромадинона ацетат (Диане-35, Ярина/Ярина Плюс, Мидиана, Белара). Препарат придется принимать длительно, поэтому необходимо учитывать существующие метаболические нарушения, риск венозных тромбозов и множество других факторов.
Если КОК противопоказаны (при СПКЯ врачу следует быть очень внимательным и отслеживать пациенток с ожирением, повышенным артериальным давлением, курящих, со случаями инсультов/инфарктов у родителей), то легких путей нет. Регуляцию цикла придется проводить с помощью циклического применения гестагенов, а с оволосением бороться с помощью монотерапии антиандрогенами. При этом необходима строжайшая контрацепция: беременность на фоне приема антиандрогенов недопустима.
Женщина упрямится: «Хочу забеременеть, но не хочу худеть»
Ожирение при СПКЯ бывает часто. Именно эти пациентки чаще всего обращаются к нам с жалобами на бесплодие — индекс массы тела выше 40, окружность талии 120 см, но: «Помогите, доктор, только на вас надежда. Уже у всех врачей была, пять лет не могу забеременеть, даже ЭКО уже два раза делала — ничего не помогает».
Что говорит врач: снижение веса обязательно
Ожирение — признанный фактор развития бесплодия и невынашивания. У пациенток с избытком массы тела достоверно чаще встречаются нарушения овуляторной функции. Это защитный барьер, выставленный матерью-природой, потому что беременность у таких женщин часто осложняется развитием тяжелейших поздних гестозов, угрожающих жизни матери и плода, и гестационного сахарного диабета.
Снижение веса на 5–10 % от исходного может привести к восстановлению овуляторных циклов и способности к зачатию (Консенсус по восстановлению фертильности у женщин с СПКЯ в Салониках, 2007 г.).
Худеть придется обязательно. Нельзя планировать беременность, страдая ожирением. Целевые параметры: ИМТ = 29,9, окружность талии менее 80 см. Если это недостижимо, а возраст супругов критический, необходимо добиться хотя бы нормализации артериального давления и обмена веществ.
Попытки забеременеть в период быстрого снижения массы тела вне зависимости от метода снижения веса нежелательны. Ограничение калорийности питания, увеличение физической нагрузки и использование препаратов для похудения на ранних сроках беременности могут серьезно повредить развитию плода. Снижать массу тела и менять образ жизни следует до наступления беременности, в идеале — до начала лечения бесплодия.
Чего хочет врач: «Хочу, чтобы у пациентки не было сахарного диабета и сердечно-сосудистых заболеваний»
Эта задача намного сложнее. В первую очередь потому, что эта цель больше тревожит врача, чем пациентку, а прикладывать усилия придется именно женщине. К сожалению, женщины до поры до времени ассоциируют избыточный вес только с внешней привлекательностью, считая, что это их личное дело.
Что предлагает врач: контроль давления, холестерина, уровня глюкозы
Первая линия терапии у женщин с избыточной массой тела и ожирением — изменение образа жизни. Не получится обойтись только диетами. Непременно придется идти в спортзал, чтобы под руководством жестокого тренера физическая нагрузка была достаточной. Не менее важно и увеличить общую физическую активность: ходить пешком по лестницам, ходить пешком на работу и с работы (начиная от 1-2 остановок и постепенно увеличивая длину маршрута), завести собачку и не только бродить с ней вокруг дома по 15 минут утром и вечером, а начать ездить на выставки и увлечься собачьими видами спорта.
Волшебной таблетки все еще нет. Метформин, который пытались применять у пациенток с ожирением и СПКЯ с середины 90-х годов ХХ века, снижает риск развития сахарного диабета всего на 16 %, а модификация образа жизни — на 32 %. Сегодня этот препарат назначается по строгим показаниям: при доказанной инсулинрезистентности в случаях, когда изменения образа жизни оказалось недостаточно.
Прогноз зависит от возраста, веса и артериального давления: чем старше, толще и выше, тем более тщательно придется выполнять рекомендации.
Пациентка торопится: «Я уже похудела и выполняю все ваши дурацкие рекомендации, но забеременеть не получается. Давайте что-то делать!»
Если другие причины бесплодия исключены, пациентка подготовлена к беременности, можно смело переходить к активным действиям.
Что предлагает врач: три линии терапии
Первая линия — стимуляция овуляции Кломифеном. Кломифен (клостилбегит) хорошо изучен, доступен по цене, риски невелики. Максимально проводится 12 лечебных циклов, но не более 6 циклов подряд. Однако после шести неуспешных попыток правильнее перейти к плану Б.
План Б, или вторая линия терапии предполагает два примерно равнозначных варианта: продолжить стимуляцию овуляции более мощными средствами, или отправляться в операционную.
Если пациентке ближе мысль о медикаментозном лечении, врач может предложить стимуляцию гонадотропинами (например, Гонал-Ф). Пациенткам с СПКЯ стимуляцию проводят в маленьких дозах, для того, чтобы получить только один лидирующий фолликул.
К сожалению, так получается далеко не всегда, и в рост может пойти целая группа фолликулов. Это чревато не только многоплодными беременностями, но и развитием синдрома гиперстимуляции яичников, вплоть до скопления жидкости в брюшной и грудной полости с болями в животе, рвотой, диареей, одышкой. Таким пациенткам требуется срочная госпитализация.
Хирургическое лечение СПКЯ имеет свои традиции — еще 80 лет назад Штейн и Левенталь успешно помогали пациенткам забеременеть, выполняя клиновидную резекцию яичников.
Сегодняшние лапароскопические операции (электрокаутеризация, лазерный дриллинг и множественная биопсия яичников), значительно более безопасны и реже оставляют после себя спаечный процесс. Однако хирургическое лечение все равно не является основным. Оно показано только если не сработала первая линия терапии или если есть подозрения на непроходимость труб, спаечный процесс в малом тазу, эндометриоз в сочетании с СПКЯ и бесплодием.
И наконец, третья линия терапии — вспомогательные репродуктивные технологии. Если не помогает ни модификация образа жизни, ни Кломифен, ни лапароскопическая операция, остается только использовать методы экстракорпорального оплодотворения. При ановуляторном бесплодии в сочетании с непроходимостью маточных труб, выраженным эндометриозом, необходимостью генетической предымплантационной диагностики и/или мужским фактором бесплодия ничего другого и не остается.
СПКЯ — не приговор. Даже при длительном отсутствии овуляций, один-два раза в год овуляция может «стрельнуть». У меня есть пациентки с подтвержденным диагнозом, которые легко родили двух детей и тщательно предохраняются, веря, что «залет» возможен при малейшей погрешности. Важно другое: незапланированная беременность при некомпенсированных симптомах поликистоза яичников грозит женщине и плоду самыми разными проблемами. Именно поэтому так важно разумно планировать свою жизнь, заранее готовясь к желанным беременностям и тщательно предупреждая нежеланные.
Товары по теме: [product](Диане-35), [product](Ярина), [product](Ярина Плюс), [product](Мидиана), [product](Белара), [product](Кломифен), [product](клостилбегит), [product](Гонал-Ф), [product](метформин)