Синус гистиоцитоз лимфоузлов что это
Синус гистиоцитоз лимфоузлов что это
Наиболее часто медикаментозная лимфаденопатия наблюдается у больных с гиперчувствительностью к противосудорожным препаратам (арбамазмин, дилантин, фенитоин). но может также наблюдаться при гиперчувствительности к другим лекарственным средствам. У больных обычно отмечается лихорадка, кожная сыпь и генерализованная лимфаденопатия с эозинофилией.
В лимфатических узлах определяется, главным образом, расширение паракортикальной зоны за счет В и Т-бластных клеток, малых лимфоцитов, гистиоцитов, нейтрофилов и эозинофилов. Ядра бластых клеток могт быть увеличены, но атпия отсутствует.
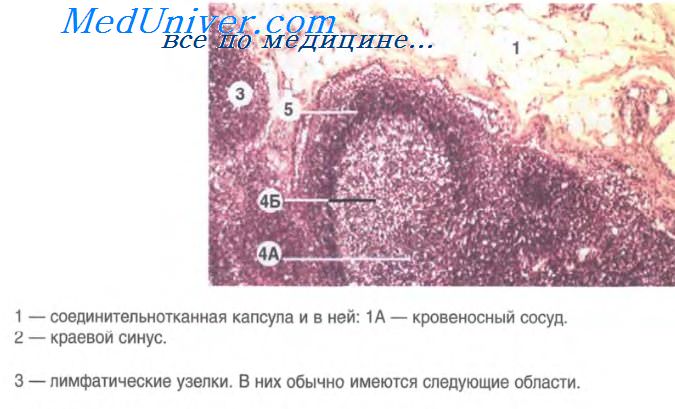
Синусовый гистиоцитоз.
Реактивные процессы в лимфатических узлах, особенно средостениых и брыжеечных, сопровождаются изменением синусон: они заметны на общем фоне и содержат большое количество гистиоцитов. Такие изменения часто наблюдаются в лимфатических узлах, собирающих лимфу от злокачественных опухолей. Признаки атипии в гистиоцитах не определяются. Наряду с гистиоцитами в синусах можно видеть и другие воспалительные клетки.
Отдельные гистиоциты содержат овальные тельца различных размеров, которые гематоксилином-эозином окрашиваются в зеленый цвет. Эти включения, известные как тельца Хамазаки-Везенберга. построены из восковидного липида — цероида, и в препаратах, окрашенных по Цилю-Нильсену, проявляют устойчивость к кислоте. Вероятно, они образуются в результате возросшего транспорта через липидные мембраны. Не следует путать их с микроорганизмами.
Болезнь Розаи-Дорфмана.
Впервые болезнь была описана в Англии Розаи и Дорфманом как синусовый гистиоцитоз с массивной лимфаденопатией. При заболевании в равной степени могут поражаться как лимфатические узлы, так и эктраиодальиые области. В связи этим для названия более подходит эпоним — болезнь Розаи-орфмана. Заболевание может наблюдаться в любом возрасте, но преимущественно болеют дети и молодые люди. Мужчины болеют чаше женщин (соотношение 4 : 3). У больных обычно развивается лимфаденопатия шейных лимфатических узлов; другие лимфатические узлы поражаются реже.
Заболевание часто сопровождается массивным увеличением лимфатических узлов и имеет длительное течение. Могут отмечаться системные проявления: лихорадка, потливость по ночам, снижение веса, слабость и артралгии. При лабораторных исследованиях часто выявляется гипохромная микроцитарная анемия, гипер-у-глобулинемия и повышения СОЭ. В большинстве случаев наступает спонтанная регрессия или наблюдается перси стирующее локализованное течение. Описаны случаи смерти боль! ных (обычно при более распространенном поражении и часто при симптомах иммунодефицита).
В лимфатических узлах отмечается различной степени фиброз капсулы. Наиболее значимым гистологическим признаком является расширение синусов. Они заполнены гистиоцитами с обильной, часто вакуолизироввнной цитоплазмой и округлыми ядрами с крупным хроматином и различимым одиночнм ядрышком. В цитоплазме некоторых гистиоцитов определяются многочисленные лимфоциты без признаков дегенерации, что носит название эмпириополез, или лимфоцитарный фагоцитоз.
Менее часто фагоцитируются эритроциты, плазмоциты и полиморфные клетки. В промежуточных мозговых тяжах определяются большие количества плазмоцитов. Могут быть видны резидуальные центры размножения, но со временем они регрессируют. В затянувшихся случаях пораженные узлы замещаются соединительной тканью, что приводит к персистенции лимфаденопатии. С косметической целью или для устранения обструкции может возникнуть необходимость в хирургической операции.
Изучение гистиоцитов с использованием Х-связанных полиморфных локусов показало их поликлональность при болезни Розаи-Дорфмана. Атипичные гистиоциты эксирсссирукп CD68 и мурамидазу. В отличие от гистиоцитов реактивных синусов, они являются SlOO-позитивными, что, возможно, указывает на их происхождение из антиген-представляющих клеток. В отношении CD1а гистиоциты проявляют негативность.
Лангерганс-клеточный гистиоцитоз, представлявющий собою лимфаденопатию, встречается нечасто и в этой книге описан в соответствии с классификацией ВОЗ в разделе «Гистиоцитарные дендритно-клеточные опухоли». Для него характерно преимущественно синусовая пролиферация, что определяет необходимость дифференциальной диагностики с болезнью Розаи-Дорфмана. Гистиоцитоз при этих днух мболсванинх имеет различные морфологические характеристики. Оба окрашиваютсяс SlOO-протеином, но CDla экспрессируют только клетки Лангерганса.
Гистиоцитоз Х. Причины, симптомы и лечение
1. Общие сведения
Гистиоцитами называются блуждающие клетки рыхлой соединительной ткани, которые при определенных условиях (раздражение, воспаление) активизируются и выполняют функции иммунных макрофагов – «пожирателей» чужеродных клеток, микроорганизмов и вредоносных частиц. Гистиоциты называют также Х-клетками или клетками Лангерганса. Отсюда происходят синонимические названия заболевания, о котором речь пойдет ниже: гистиоцитоз Х, лангергансоклеточный гистиоцитоз, легочный гранулематоз X и т.п. Суть патологического процесса заключается в аномально интенсивном производстве гистиоцитов и пролиферации (разрастании) состоящих из них образований – гистиоцитарных гранулем.
Фактически, во внутренних структурах организма, никогда не подвергавшихся травматизации, образуются множественные рубцы, – подобные тем, которые затягивают тканевые дефекты после ранений, ожогов или гнойных воспалений. Такие Х-клеточные гранулемы развиваются преимущественно в костных структурах и легочной паренхиме, хотя могут быть обнаружены и в других тканях.
Гистиоцитоз Х относится к редким заболеваниям. Эпидемиологические оценки существенно расходятся – от 1,5 до 5 случаев на 1 миллион человек в общей популяции. Нет также достоверных сведений о зависимости заболеваемости от пола: в одних источниках говорится о равном риске для мужчин и женщин, в других сообщается о 24кратном преобладании мужчин – что, возможно, объясняется большей распространенностью главного фактора риска (см.ниже) среди представителей мужского пола.
2. Причины
Этиопатогенез лангергансоклеточного гистиоцитоза остается практически не изученным. Выдвигаются различные гипотезы (онкологическая, гематологическая, аутоиммунная и т.д.), однако ни одна из них пока не получила достаточно убедительного подтверждения.
Наиболее значимым фактором риска является табакокурение; известно, в частности, что практически любое лечение, – даже трансплантация легкого, – малоэффективно в тех случаях, когда пациент не отказывается от этой зависимости.
Кроме того, по неизвестным пока причинам заболевание (по крайней мере, некоторые его формы) зачастую манифестирует в раннем детском, подростковом или молодом возрасте. Логично предположить, что и в этих случаях провоцирующую, если не патогенетическую роль играет пассивное курение.
Неопределенность этиологии заболевания в сочетании с его редкостью приводят к разноголосице в трактовках. Так, в литературе встречается деление гистиоцитоза на три основные формы (см.ниже), реже на две; некоторые источники интерпретируют диагноз как собирательный, объединяющий группу разнородных по сути процессов.
В целом, необходимы дальнейшие глубокие исследования, – клинические, лабораторные и медико-статистические, – для установления истинных причин и механизмов развития гистиоцитоза Х.
3. Симптомы и диагностика
Как указано выше, большинство авторов различает три основные формы лангергансоклеточного гистиоцитоза.
Первично-острая (диссеминированная) форма, или болезнь Абта-Леттерера-Сиве. Встречается преимущественно у детей первых двух лет жизни. Развивается и протекает, по определению, остро, с одновременным поражением множества органов (печень, кожа, кости, слизистые, селезенка, органы слуха и т.д.). В легких формируются гистиоцитарные кисты и более крупные буллы, спонтанный прорыв которых приводит к повторным пневмотораксам. Отмечается общая слабость, лихорадочное состояние, анемия, прогрессирующая дыхательная и сердечная недостаточность. В совокупности данные клинические проявления обусловливают высокую летальность (по разным оценкам, от 60% до 100%).
Первично-хроническая (доброкачественная) форма, или болезнь Хенда-Шюллера-Крисчена. Проявляется клиникой несахарного диабета, поражением черепных костных структур, экзофтальмом. Нередко вследствие присоединившегося воспаления среднего уха развивается глухота. Увеличиваются печень, селезенка, лимфатические узлы. В некоторых случаях в процесс вовлекаются десны; примерно у трети больных поражаются легкие, однако встречаются случаи и изолированного легочного гистиоцитоза. Среди заболевающих преобладают дети дошкольного возраста, реже болезнь манифестирует среди подростков и молодых людей. Летальность оценивается на уровне 20-40%.
Локальная эозинофильная гранулема, легочный гистиоцитоз Х, в отечественной литературе – болезнь Таратынова. Процесс развивается, в основном, в костных структурах, как плоских, так и трубчатых. Легкие поражаются лишь в каждом пятом случае, хотя встречается, действительно, изолированное их поражение. Реже отмечается гепатоспленомегалия, увеличение лимфоузлов, кожные высыпания, симптоматика несахарного диабета. Данная форма развивается преимущественно в молодом возрасте или у взрослых. Иногда регистрируется бессимптомное течение и спонтанное излечение. Летальность до 2%.
Таким образом, общими признаками различных форм гистиоцитоза Х выступают образование гранулем в костных и легочных тканях, печени и других органах. Как следствие – сердечно-легочная недостаточность, слабость, лихорадка; при длительном течении – характерная деформация пальцевых фаланг и ногтевых пластин по типу, соотв., барабанных палочек и часовых стекол, деформация костей черепа, односторонний или двусторонний экзофтальм, гепатоспленомегалия, анемия.
Особо следует отметить такие симптомы легочного гистиоцитоза Х, как одышка, непродуктивный (сухой) кашель, боли в грудной клетке, спонтанный пневмоторакс.
Нередко гистиоцитоз Х выявляется случайно, на бессимптомной стадии, при флюорографическом исследовании, – и вызывает значительные диагностические сомнения. Как правило, больного направляют на КТ, МРТ, рентгенографию, бронхоскопию, бронхоальвеолярный лаваж («смыв» содержимого бронхов с последующим лабораторным анализом), исследования крови и мочи.
В ряде источников рекомендуется наиболее надежным способом подтверждения и уточнения диагноза считать биопсию и гистологический анализ образца.
4. Лечение
Поскольку терапевтические мишени до настоящего времени в точности не определены, все применяемые методы лечения являются эмпирическими паллиативами. Как правило, назначают глюкокортикостероидные препараты, цитостатики. При прогрессирующей дыхательной недостаточности показана пересадка легкого, однако такая операция весьма проблематична по ряду причин. Прогноз резко ухудшается в случаях, когда пациент продолжает курить, – прежде всего, из-за высокой вероятности малигнизации (озлокачествления). В противном случае пятилетняя выживаемость, согласно литературным данным, составляет порядка 75%.
Гистиоцитоз Х – это системное заболевание, характеризующееся образованием специфических клеточных гранулем в различных органах и тканях. Наиболее типичные клинические проявления включают кожные высыпания, кашель, односторонний экзофтальм. Также наблюдаются выпадение зубов, увеличение периферических лимфатических узлов, признаки несахарного диабета (полиурия, полидипсия). Диагноз верифицируется путем гистологического исследования кожи, легких или лимфатических узлов. В качестве лечения применяются противовоспалительные препараты (глюкокортикостероиды), химиотерапевтические средства. В случае выраженного поражения легких производится трансплантация органа.
МКБ-10
Общие сведения
Гистиоцитоз Х (гистиоцитоз из клеток Лангерганса, легочная эозинофильная гранулема) – системная патология, при которой происходит активная пролиферация клеток Лангерганса в тканях легких, костей, центральной нервной системы, ретикуло-эндотелиальной системы (в печени, селезенке, лимфатических узлах). Течение заболевания варьирует в зависимости от формы и может быть доброкачественным со спонтанной ремиссией или быстропрогрессирующим с высокой вероятностью летального исхода. Распространенность гистиоцитоза составляет 5 на 1 000 000 человек. Преимущественно страдают дети, подростки, взрослые в возрасте 20-30 лет. Гистиоцитоз встречается только у представителей белой расы, чаще у мужчин (соотношение с женщинами 2:1).
Причины
На сегодняшний день точная причина гистиоцитоза неизвестна. Предполагается роль иммунной аутоагрессии, вызванной инфицированием вируса герпеса 6-го типа. До сих пор ведутся научные дебаты о наследственной природе заболевания. У 50% пациентов в патологических клетках Лангерганса была обнаружена соматическая мутация гена V600E, кодирующего внутриклеточный сигнальный белок BRAF. Табакокурение рассматривается как один из основных факторов риска (более 90% больных являются курильщиками). Подтверждением этого служит тот факт, что симптоматика уменьшается после прекращения курения даже без применения какого-либо лечения.
Патогенез
Механизм развития гистиоцитоза изучен недостаточно. Основным звеном патогенеза считается накопление в тканях дендритных клеток (клеток Лангерганса, или гистиоцитов). Дендритные клетки синтезируются в костном мозге и мигрируют в дерму, паренхиму легких, ретикулоэндотелиальную систему и т.д. Их основная функция заключается в поглощении антигенов, поступающих из окружающей среды, и презентации Т и В-лимфоцитам для формирования иммунного ответа. После контакта с гистиоцитами лимфоциты начинают выделять провоспалительные цитокины и медиаторы, повышающие активность гистиоцитов и придающие им высокую подвижность.
При гистиоцитозе по неизвестным причинам у дендритных клеток нарушается процесс апоптоза (запрограммированной клеточной гибели). В сочетании с выделяемыми лимфоцитами факторами роста это приводит к их интенсивной пролиферации с последующим слиянием с эозинофилами. В результате образуются гигантоклеточные гранулемы, которые постепенно начинают замещать нормально функционирующую ткань того или иного органа. Присутствие большого количества Т-лимфоцитов в гранулемах позволяет предположить наличие специфического антигена.
Классификация
По локализации очагов выделяют моносистемную форму с единичным или множественным поражением одной анатомической области и мультисистемную форму с признаками нарушения функции органов или без них. Традиционно различают следующие клинические формы:
Симптомы гистиоцитоза
Клиническая картина крайне разнообразна. Заболевание начинается с появления общей слабости, повышения температуры тела, которая в основном бывает субфебрильной, но может достигать 40°С. Возможны диспепсические нарушения – тошнота, рвота, диарея. Кожа покрывается зудящими очагами гиперемии с чешуйками или корочками. Иногда наблюдаются геморрагические элементы, длительно незаживающие язвы. Высыпания присутствуют на коже головы, наружного слухового прохода, в области естественных складок (паховой, подмышечной). Увеличиваются лимфатические узлы по всему телу.
Возникает одышка, упорный сухой кашель и боли в грудной клетке. Затруднение дыхания может беспокоить только во время физической нагрузки или присутствовать даже в покое. Присоединяются тупые боли или тяжесть в правом подреберье из-за увеличения печени (гепатомегалии). При выраженном поражении печени кожа приобретает желтушный оттенок. Увеличение селезенки сопровождается болью в левом подреберье. Некоторые пациенты испытывают боль в костях. Деструкция костей глазницы ведет к образованию экзофтальма, чаще одностороннего. Боль в ухе ошибочно диагностируется как бактериальный или грибковый отит и безуспешно лечится антибактериальными и противогрибковыми препаратами. Остеолизис нижней челюсти приводит к периодонтитам и выпадению зубов.
При длительном течении гистиоцитоза больной начинает терять вес. В тяжелых случаях встречаются признаки костномозговой недостаточности – анемический синдром (бледность кожи, головокружение, учащенное сердцебиение), склонность к кровотечениям, сниженная сопротивляемость к инфекциям. Формирование гистиоцитарных гранулем в задней доле гипофиза вызывает угнетение выработки антидиуретического гормона. В результате развивается симптоматика несахарного диабета – сухость во рту, постоянная жажда (полидипсия) и повышенное мочеотделение (полиурия).
Осложнения
Широкая вариативность клинической картины при гистиоцитозе обусловливает разнообразие осложнений. Наиболее характерными считаются патологические переломы костей, особенно компрессионный перелом позвоночника. Типичные осложнения со стороны легких – легочная артериальная гипертензия вследствие диффузного фиброза легочной ткани, спонтанный пневмоторакс из-за разрыва тонкостенных булл. Массивная инфильтрация печени вызывает цирроз с печеночно-клеточной недостаточностью. К редким осложнениям относятся неблагоприятные последствия дефицита антидиуретического гормона (несахарного диабета) в виде гиперосмолярной гипогидратации, проявляющейся двигательным беспокойством, мышечными судорогами, нарушением сознания, вплоть до глубокой комы.
Диагностика
Пациентами с гистиоцитозом занимаются различные врачи – гематологи, пульмонологи, педиатры. Профиль специальности зависит от возраста больного и преимущественно пораженного органа. При общем осмотре отмечаются цианоз (синюшность) губ, участие в дыхании вспомогательной мускулатуры (при дыхательной недостаточности). При аускультации легких выслушивается жесткое дыхание, сухие хрипы по всем легочным полям. Дополнительное обследование включает:
Дифференциальный ряд включает большое количество нозологий и зависит от клинических симптомов гистиоцитоза. Кожные высыпания нужно дифференцировать с экземой, псориазом, атопическим дерматитом. Поражение легких следует отличать от туберкулеза, саркоидоза, лимфогранулематоза. Генерализованный гистиоцитоз дифференцируют с гематологическими заболеваниями (гемофагоцитарный синдром, острый лейкоз). Очаги деструкции костей требуют исключения гиперпаратиреоза, множественной миеломы, остеомиелита.
Лечение гистиоцитоза
Пациенты обязательно должны быть госпитализированы в стационар. При тяжелой дыхательной недостаточности показаны ингаляции кислорода или перевод на искусственную вентиляцию легких. При наличии признаков костномозговой недостаточности прибегают к переливанию компонентов крови и применению гранулоцитарного колониестимулирующего фактора.
Этиотропной терапии гистиоцитоза Х не существует. Наиболее важный этап в лечении – отказ от курения. Прекращение курения вызывает улучшение клинической, лабораторной, рентгенологической картины. В качестве патогенетической терапии используют глюкокортикостероиды (преднизолон, метилпреднизолон), химиотерапевтические средства (винбластин, меркаптопурин, этопозид).
Для лечения несахарного диабета назначается заместительная гормональная терапия аналогами вазопрессина (десмопрессин) в виде интраназального спрея или в таблетированной форме. При небольших остеолитических очагах выполняют кюретаж, при выраженной инфильтрации костей – резекцию или дистанционную гамма-терапию. При массивном деструктивном процессе в легочной ткани проводится трансплантация легких.
Прогноз и профилактика
Синус гистиоцитоз лимфоузлов что это
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский центр радиологии» Минздрава России, Москва, Россия
Срочное интраоперационное цитологическое исследование сторожевых лимфатических узлов при раннем раке молочной железы
Журнал: Онкология. Журнал им. П.А. Герцена. 2019;8(3): 169-174
Волченко Н. Н., Борисова О. В., Мельникова В. Ю., Ермолаева А. Г., Глухова Ю. К. Срочное интраоперационное цитологическое исследование сторожевых лимфатических узлов при раннем раке молочной железы. Онкология. Журнал им. П.А. Герцена. 2019;8(3):169-174.
Volchenko N N, Borisova O V, Melnikova V Yu, Ermolaeva A G, Glukhova Yu K. Urgent intraoperative cytological examination of sentinel lymph nodes in early breast cancer. P.A. Herzen Journal of Oncology. 2019;8(3):169-174.
https://doi.org/10.17116/onkolog2019803115169
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
При клинически негативных аксиллярных лимфатических узлах в настоящее время широко применяется срочное интраоперационное морфологическое исследование сторожевого (сигнального) лимфатического узла (СЛУ) при раннем раке молочной железы (РМЖ). Исследование СЛУ при раннем РМЖ на наличие метастазов является предикторным фактором поражения несигнальных лимфатических узлов и определяет объем лимфодиссекции. Цель исследования — оценить диагностическую ценность срочного цитологического исследования СЛУ при раннем РМЖ. Материал и методы. С августа 2016 г. по сентябрь 2018 г. в МНИОИ им. П.А. Герцена проведено исследование 837 СЛУ от 609 пациенток с ранним РМЖ. Определение СЛУ проводили с использованием радиоизотопного коллоида Технефит Tc, сцинтиграфии в режиме ОФЭКТ и ОФЭКТ-КТ. Интраоперационно для детекции СЛУ использовали портативный гамма-детектор NEO2000. Проводили разрез СЛУ вдоль длинной оси, затем соскоб с поверхности разреза. Для срочной окраски цитологических препаратов применяли набор для окраски Лейкодиф (Чехия). Исследованный лимфатический узел направляли для планового гистологического исследования. Результаты срочного цитологического исследования сравнивали с плановым гистологическим заключением. Результаты. Цитологически метастазы выявлены в 88 СЛУ (10,5%) у 68 пациенток, т.е. у каждой девятой, в том числе в 5 наблюдениях при микрометастазах. При плановом гистологическом исследовании метастазы выявлены в 139 (16,6%) СЛУ у 116 пациенток, т.е. практически у каждой пятой пациентки, из них в 22 (16%) наблюдениях микрометастазы. Таким образом, цитологически метастазы не выявлены в 51 СЛУ от 48 пациенток. Выводы. Чувствительность цитологического исследования СЛУ составила 94,6%, специфичность — 99,7%, достоверность — 99,6%, эффективность — 91,4%. Срочное цитологическое исследование СЛУ позволило обнаружить 71% макрометастазов и 23% микрометастазов. Эффективность цитологического исследования СЛУ объясняется наличием в 16% микрометастазов, а в остальных случаях — макрометастазов небольшого размера, не попавших в плоскость разреза (20% из всех макрометастазов). Метастазы в лимфатическом узле практически всегда начинают формироваться в корковом слое подкапсульно и не все метастазы попадают в плоскость разреза, с которого берется соскоб. Цитологическое обнаружение микрометастазов в большей степени является случайностью (23% микрометастазов выявлено цитологически). Истинная цитологическая гиподиагностика (единичные опухолевые клетки были пропущены цитологом) составляет 0,5%.
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский центр радиологии» Минздрава России, Москва, Россия
Метастатическое поражение аксиллярных лимфатических узлов у пациенток с карциномой молочной железы — важный фактор, определяющий тактику лечения заболевания. Тонкоигольная аспирационная биопсия является минимально инвазивным предоперационным методом, позволяющим оценить состояние подмышечных лимфатических узлов. При клинически негативных лимфатических узлах в настоящее время широко применяется срочное интраоперационное морфологическое исследование сторожевого (сигнального) лимфатического узла (СЛУ) при раннем раке молочной железы (РМЖ). СЛУ является первым лимфатическим узлом на пути оттока лимфы от первичной опухоли. Исследование СЛУ при раннем РМЖ на наличие метастазов является предикторным фактором поражения несигнальных лимфатических узлов и определяет объем лимфодиссекции.
Срочное интраоперационное исследование позволяет объективно оценить состояние лимфатического коллектора. Интраоперационная оценка состояния СЛУ может быть осуществлена с помощью цитологического исследования мазков-отпечатков, соскобов с поверхности разреза СЛУ или гистологического исследования криостатных срезов. Мазки-отпечатки характеризуются меньшим количеством полученного материала, поэтому чувствительность цитологического исследования несколько ниже. В 30—40% макроскопически неизмененных лимфатических узлов обнаруживаются метастазы, а в 25—30% лимфатические узлы макроскопически похожи на метастатические, однако при микроскопическом исследовании метастазы не выявляются. Срочное интраоперационное гистологическое исследование лимфатических узлов может быть неудачным в 25% наблюдений [1, 2]. Ложноотрицательные заключения как цитологические, так и гистологические являются серьезной проблемой в основном из-за ограниченной способности обнаружить микрометастазы, особенно подкапсульные, которые не попадают в срез или соскоб с поверхности разрезанного лимфатического узла. Кроме того, возможна потеря опухолевых клеток при приготовлении гистологического препарата. При отрицательном результате исследования СЛУ в принципе исключается наличие метастазов в других лимфатических узлах, однако это не всегда подтверждается на практике, поэтому по возможности необходимо исследовать все СЛУ, накапливающие препарат. Оптимально интраоперационно исследуют не более 5 лимфатических узлов из-за ограничения временны́х рамок.
По данным литературы [3—19], чувствительность срочного цитологического исследования лимфатических узлов колеблется от 33 до 96%. В статье J. Feng и соавт. [20] отмечается общая чувствительность интраоперационной цитологии 52,5% со специфичностью 100%. Авторы исследовали 454 СЛУ от 159 пациенток, произведя соскоб с поверхности разреза СЛУ. 17 ложнонегативных случаев: из них 6 узлов имели изолированные опухолевые клетки, 7 узлов — микрометастазы, а 4 узла — макрометастазы. Авторы отмечают, что размер метастазов, по-видимому, значительный фактор, определяющий цитологическое выявление метастазов. Большинство ложноотрицательных случаев отмечено при микрометастазах и изолированных опухолевых клетках. Кроме того, последующее вовлечение несигнальных лимфатических узлов составило 9% у пациентов с микрометастазами против 50% у пациентов с макрометастазами. Другие исследователи [21] параллельно брали мазки-отпечатки и соскобы с поверхности разреза, а также проводили срочное гистологическое исследование замороженных срезов, чувствительность каждого метода исследования составила 90% при 100% специфичности. Авторы [21] отмечают, что на результаты влияют вариации критериев отбора пациентов, опыт морфолога, техника забора материала и размер опухоли. S. Krishnamurthy и соавт. [22] в своем исследовании СЛУ более 0,5 см в диаметре разрезали дополнительно через каждые 2 мм и брали мазки-отпечатки с поверхности разреза, кроме того, они проводили срочное иммуногистохимическое (ИГХ) исследование замороженных срезов с применением общих цитокератинов. Проанализировано 297 СЛУ от 100 пациенток. Срочное цитологическое исследование СЛУ позволило обнаружить 67% макрометастазов и 13% микрометастазов, тогда как срочное интраоперационное исследование замороженных срезов обнаружило 100% макрометастазов и 75% микрометастазов. Срочное ИГХ-исследование выявило 100% макрометастазов и 50% микрометастазов с общей чувствительностью 80% для обнаружения метастатического заболевания в СЛУ. К. Motomura и соавт. [23—25] сообщили, что срочное цитологическое исследование СЛУ надежнее, чем срочное исследование замороженных срезов. Чувствительность, специфичность и общая точность цитологического исследования мазков отпечатков при серийном разрезе СЛУ составили 91, 98,5 и 96% соответственно. При оценке замороженных срезов чувствительность, специфичность и общая точность — 52, 100 и 88% соответственно. При срочном интраоперационном исследовании замороженных срезов хорошо выявляются макрометастазы, но не гарантируется обнаружение микрометастазов. Лучше исследовать серийные срезы, однако это трудоемкая процедура, занимающая много времени и она чревата «потерей» материала при приготовлении гистологических препаратов.
Мазки-отпечатки или соскобы для цитологического исследования имеют ряд преимуществ. В короткие сроки можно сделать несколько препаратов с поверхности разреза, лучше серийные, лимфатический узел в дальнейшем отправляется на плановое гистологическое исследование. Большинство авторов считают, что чувствительность и специфичность срочного цитологического исследования лимфатических узлов аналогичны исследованию криостатных срезов, поэтому цитологический метод является альтернативой срочному гистологическому исследованию лимфатических узлов.
Цель исследования — оценить диагностическую ценность срочного цитологического исследования СЛУ при раннем РМЖ.
Материал и методы
С августа 2016 г. по сентябрь 2018 г. в МНИОИ им. П.А. Герцена проведено исследование 837 СЛУ от 609 пациенток ранним РМЖ. Определение СЛУ проводили с использованием радиоизотопного коллоида Технефит 99 m Tc, сцинтиграфии в режиме ОФЭКТ и ОФЭКТ-КТ. Интраоперационно для детекции СЛУ использовали портативный гамма-детектор NEO2000. Проводили разрез СЛУ вдоль длинной оси на две равные части, в отдельных наблюдениях при крупном СЛУ размером более 1 см в 2—3 параллельных плоскостях, затем делали соскоб с поверхности разреза с двух половинок или серийных разрезов. При наличии на поверхности разреза вкраплений более плотных участков соскоб брали прицельно из этих мест. Для срочной окраски цитологических препаратов применяли набор для окраски Лейкодиф (Чехия). Исследованный лимфатический узел направляли для планового гистологического исследования. Результаты срочного цитологического исследования сравнивали с плановым гистологическим заключением.
Результаты
При срочной интраоперационной цитологической диагностике исследовано 837 СЛУ от 609 пациенток. Цитологически метастазы выявлены в 88 (10,5%) СЛУ от 68 пациенток, т. е. у каждой девятой пациентки, в том числе в 5 наблюдениях при микрометастазах. При плановом гистологическом исследовании метастазы выявлены в 139 (16,6%) СЛУ у 116 пациенток, т. е. практически у каждой пятой пациентки, из них в 22 (16%) наблюдениях микрометастазы. Таким образом, цитологически метастазы не выявлены в 51 СЛУ от 48 пациенток: микрометастазы в 15 СЛУ (n=15, изолированные опухолевые клетки в 2 СЛУ (n=2) и макрометастазы в 34 СЛУ (n=31).
В соответствии с пересмотром Американского объединенного комитета по классификации рака (8-е издание) метастазы были квалифицированы как макрометастазы, когда они имели размер более 2 мм в наибольшем измерении, микрометастазы более 0,2 мм, но менее 2 мм в наибольшем измерении, кроме того, в этой классификации отдельно рассматриваются изолированные опухолевые клетки размером менее 0,2 мм. В 15 СЛУ имелись микрометастазы, в 2 — изолированные опухолевые клетки, а в 34 — макрометастазы.
При тщательном пересмотре цитологических препаратов СЛУ после планового гистологического исследования опухолевые клетки дополнительно выявлены в 5 СЛУ у 4 (0,5%) пациенток. Имелись единичные мелкие скопления из клеток среднего размера с нерезко выраженными признаками атипии среди большого количества лимфоидных элементов. Эти клетки не выявлены при интраоперационном исследовании (рис. 1). 

Обнаружить микрометастазы весьма сложно. Размеры лимфатических узлов при микрометастазах были от 0,4 до 2 см, средний размер 1 см, поэтому цитологическое обнаружение микрометастазов в большей степени является случайностью. При срочном цитологическом исследовании СЛУ невозможно измерить размер метастаза и, следовательно, отличать макрометастаз от микрометастаза, что может быть чрезвычайно полезно в интраоперационном процессе принятия решений относительно того, следует ли завершить подмышечную лимфаденэктомию. При наличии единичных скоплений опухолевых клеток цитолог может предположить наличие микрометастаза (рис. 3). 
При срочном цитологическом исследовании в 451 наблюдении исследован 1 СЛУ, в 106 — 2 СЛУ, в 47 — 3 СЛУ, в 7 — 4 СЛУ, в 1 — 5 СЛУ, при этом в исследовании 2 СЛУ метастазы выявлены в 17 наблюдениях, 3 — в 11, 4 — в 2. Таким образом, в 30 случаях из 68 метастазы выявлены при исследовании 2 лимфатических узла и более. Количество метастатически измененных СЛУ из 116: 1 в 97 наблюдениях, 2 в 11 наблюдениях, 3 в 4 наблюдениях, 4 в 2 наблюдениях и по 1 наблюдению метастазы имелись в 5 и 19 лимфатических узлах, т. е. необходимо исследовать большее количество СЛУ для большей вероятности обнаружения метастаза.
В 1 наблюдении при срочном цитологическом исследовании высказано уверенное заключение о наличии метастаза в СЛУ, однако при плановом гистологическом исследовании метастазов не выявлено. В данном случае опухоль в молочной железе представлена дольковым раком, в лимфатическом узле по цитоморфологическим признакам также выявлен метастаз долькового рака. При пересмотре цитологических препаратов несколькими цитологами метастатическое поражение лимфатического узла подтверждено. По-видимому, имеет место «потеря» опухолевых клеток при приготовлении гистологических препаратов. Дольковый рак в отдельных наблюдениях сложен не только для цитологической, но и для гистологической диагностики. В таких случаях желательно проведение ИГХ-исследования. В 2 наблюдениях цитологически высказано подозрение на метастаз рака, однако при гистологическом исследовании метастазов не обнаружено. При пересмотре цитологических препаратов имелись скопления клеток гистиоцитарной природы, клетки крупные, с полиморфными ядрами, выраженными ядрышками образуют железистоподобные скопления, что заставило цитолога заподозрить рак. Гистиоцитоз синусов является одной из основных причин гипердиагностики метастазов в лимфатических узлах (рис. 4). 
Иммуноморфологическое интраоперационное исследование (иммуноцитохимическое (ИЦХ) и ИГХ) является достаточно трудоемкой процедурой, требующей временных затрат. В нашем исследовании срочное ИЦХ-исследование СЛУ не применяли, однако оно позволило бы избежать в 4 наблюдениях гиподиагностики, а в 2 — гипердиагностики. Во всех остальных случаях опухолевые клетки в цитологические препараты не попали, и, вероятно, ИЦХ-исследование их также не выявило бы. Срочное ИГХ-исследование также не всегда оправдано из-за низкого качества замороженных срезов и больших временны́х затрат. Применение интраоперационного ИЦХ-исследования оправдано при затруднениях морфологической диагностики на светооптическом уровне. Плановое ИГХ-исследование позволит в единичных наблюдениях дополнительно выявить микрометастазы.
Заключение
Срочное цитологическое исследование СЛУ является сложным, трудоемким и требующим временны́х затрат методом, необходим мультидисциплинарный командный подход с привлечением хирургов, специалистов радиоизотопного отделения, патологоанатомов и цитологов. Чувствительность цитологического исследования СЛУ составляет 94,6%, специфичность — 99,7%, достоверность — 99%, эффективность — 91,4%. Срочное цитологическое исследование СЛУ позволило обнаружить 71% макрометастазов и 23% микрометастазов. Эффективность цитологического исследования СЛУ объясняется наличием в 16% микрометастазов, а в остальных случаях макрометастазов небольшого размера, не попавших в плоскость разреза (20% из всех макрометастазов). Метастазы в лимфатическом узле практически всегда начинают формироваться в корковом слое подкапсульно и не все метастазы попадают в плоскость разреза, с которого берется соскоб. Большое значение имеет ошибка при выборке СЛУ для цитологического исследования или при маркировке СЛУ, цитолог исследует 1 СЛУ, а при плановом гистологическом исследовании метастазы выявляются в других лимфатических узлах, выделенных из клетчатки. В некоторых наблюдениях материал взят недостаточно адекватно, мазки скудные, в части случаев на исследование были доставлены готовые цитологические препараты (взяты мазки-отпечатки хирургами или патологоанатомами), что могло повлиять на результаты исследования. Цитологическое обнаружение микрометастазов в большей степени является случайностью (23% микрометастазов выявлены цитологически). Истинная цитологическая гиподиагностика (единичные опухолевые клетки были пропущены цитологом) составляет 0,5%.
Рекомендации для улучшения срочной цитологической диагностики метастатического поражения лимфатических узлов:
1. Необходимо отработать технику забора материала. При размере лимфатического узла более 5 мм делать многочисленные разрезы и соответственно соскобы с каждой поверхности разреза. С поверхности разреза лучше брать соскоб, а не мазки-отпечатки.
2. Оптимально исследовать более одного СЛУ, но не более 5 лимфатических узлов из-за ограничения временны́х рамок.
3. В случае затруднения цитологической оценки можно провести срочное иммунофлюоресцентное исследование с эпителиальным маркером Ber-EP4, что позволит избежать ряд ошибок.
Концепция и дизайн исследования — Н.Н.В., О.В.Б.
Сбор и обработка материала — О.В.Б., В.Ю.М., А.Г.Е., А.А.Т., Е.Н.С., Г. С.Р., Ю.К.Г.
Статистическая обработка — Н.Н.В., О.В.Б.
Написание текста — О.В.Б.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.