Систолическая функция левого желудочка снижена что это значит
Систолическая функция левого желудочка снижена что это значит
Сниженное систолическое артериальное (САД) давление является маркером неблагоприятного прогноза у пациентов с сердечной недостаточностью со сниженной фракцией выброса левого желудочка. Ассоциируется ли уровень САД с риском развития неблагоприятных событий (в том числе, уровнем смертности) у пациентов с ХСН с сохраненной ФВ, ранее известно не было.
Для ответа на этот вопрос авторы выполнили наблюдательное исследование в рамках регистра OPTIMIZE-HF. В исследование было включено 8873 пациента с ФВ ≥50%. У 3915 пациентов (44% из всех включенных больных) САД оставалось достаточно стабильным (колебания от момента поступления до момента выписки не превышали 20 мм рт.ст.). В свою очередь, у 1076 пациентов уровень САД при выписке был менее 120 мм рт.ст. Из этой выборки пациентов был отобран 901 пациент, результаты наблюдения за которыми сопоставляли с результатами наблюдения за выборкой пациентов аналогичной численности с САД > 120 мм рт.ст.; группы сравнения были составлены таким образом, что они были сбалансированы по 58 основным исходным характеристикам. Длительность наблюдения составила в среднем около 2 лет. Анализировалась смертность и повторная госпитализация по причине декомпенсации ХСН через 30 дней, через год и за весь период наблюдения.
Таким образом, величина систолического АД у пациентов, страдающих ХСН с сохраненной сократительной функцией ЛЖ, является значимым предиктором неблагоприятного прогноза. Учитывая это обстоятельство, оптимальная величина САД у этой категории пациентов требует уточнения в рамках клинических исследований.
Tsimploulis A, Lam PH, Arundel C, et al. Systolic Blood Pressure and Outcomes in Patients With Heart Failure With Preserved Ejection Fraction. JAMA Cardiol. Published online February 14, 2018. doi:10.1001/jamacardio.2017.5365
Текст подготовлен к.м.н. Шахматовой О.О.
Лечение сердечной недостаточности
Сердечная недостаточность представляет собой заболевание, которое сопровождается недостаточной сократительной способностью сердца, которая не соответствует метаболическим потребностям организма
Здоровое сердце с легкостью перекачивает кровь из левого желудочка через все тело к органам. Это позволяет обеспечить их кислородом и необходимыми питательными веществами. После выполнения своей функции насыщения кровь возвращается в сердце, но в правую его часть. Оттуда кровь направляется в легкие, где насыщается кислородом и снова начинает свой путь через левый желудочек.
Иными словами, заболевание представляет собой ослабление той самой насосной функции сердца. Поражение происходит либо в правой стороне сердца, либо в левой (правожелудочковая и левожелудочковая сердечная недостаточность, соответственно). Прогрессирующее заболевание может сопровождаться поражением обеих сторон сердца. Кроме того, недостаточность может быть хронической или острой.
Причины возникновения
Одной из основных причин хронического течения становится заболевание коронарных артерий – ишемическая болезнь сердца, стенокардия.
Ишемическая болезнь сердца зачастую вызвана сужением коронарных сосудов. Они представляют собой сосуды, обеспечивающие сердце кислородом и питательными веществами. Стеноз артерий нарушает работу сердца. Как следствие может возникнуть самое грозное осложнение – инфаркт миокарда, вследствие чего часто развивается сердечная недостаточность.
Артериальная гипертония является причиной сердечной недостаточности примерно у 20 процентов пациентов. По сути, это вторая по распространенности причина заболевания. Высокое кровяное давление дает увеличенную нагрузку на сердце, что приводит к постепенному изменению его формы, гипертрофии левого желудочка.
Также, заболевание может быть вызвано нестабильной работой сердечных клапанов – стенозом или недостаточностью.
Кроме того, существуют наследственные заболевания сердца, алкоголизм, наркомания, гиперактивность щитовидной железы и т.д. Все это может послужить причиной развития заболевания.
Виды и симптомы
Каждый отдельный тип сердечной недостаточности имеет свои симптомы, которые, в свою очередь, могут отличаться по интенсивности. Однако, основным симптомом все равно остается затрудненное дыхание в нагрузке или в покое. Также, к предупреждающих сигналам относят повышенное потоотделение, стеснения в груди, отечность нижних конечностей, увеличение в размерах печени.
Левожелудочковая сердечная недостаточность
Левая сторона сердца (левый желудочек) ответственна за перекачку насыщенной кислородом и питательными элементами крови к органам. При данном типе заболевания насосная функция снижена, что приводит к недостаточному насыщению органов кислородом. Вместо стабильной работы организма возникает застой крови, что приводит к одышке и отеку легких, затрудненному дыханию, слабости и головокружению.
Левожелудочковая сердечная недостаточность может проявиться как остро, так и развиваться годами и перейти в хроническую форму.
Правожелудочковая сердечная недостаточность
Правая сторона сердца ответственна за возврат крови с уже низким содержанием кислорода обратно в легкие для их последующего насыщения. Правожелудочковая сердечная недостаточность означает нестабильную работу правого желудочка. Это приводит к отекам нижних конечностей, увеличению в размерах печени и частому мочеиспусканию.
Причиной правожелудочковой сердечной недостаточности может послужить острое или хроническое увеличение сопротивления кровообращения. Оно, в свою очередь, обусловлено легочной эмболией, астмой, заболеванием лёгких, употреблением табака и т.д.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность развивается на фоне нестабильной работы клеток сердца или нарушений его насосной функции. При этом органы не насыщаются кислородом и питательными веществами в должной мере.
Диастолическая сердечная недостаточность сопровождается снижением эластичности желудочков сердца. Это приводит к тому, что он не расслабляется и не может наполниться необходимым образом. Одной из частых причин данного вида заболевания часто является высокое кровяное давление.
Хроническая и острая сердечная недостаточность
Хроническая недостаточность отличается длительным развитием. Организм компенсирует симптомы болезни в течение долгого времени.
Острая недостаточность наступает внезапно, в течение нескольких минут или часов после сердечного приступа. Среди симптомов выделяют сильное затруднение в дыхании, боль в груди, нестабильный сердечный ритм, холодный пот и бледность.
Диагностика
Процесс диагностики заболевания начинается с общей оценки состояния пациента и истории его болезни. Особое внимание уделяется симптоматике: начало, длительность, как себя проявляло. Обследованию подвергается не только сердце, но и легкие. При подозрении на сердечный приступ проводится ЭКГ с 12 отведениями. Также, проводится общий анализ крови и эхокардиография.
Лечение
Для лечения используются медикаменты. Чаще всего назначаются ингибиторы АПФ, бета-блокаторы, дигоксин и диуретики (мочегонные). Медикаментозное лечение помогает предотвратить осложнения и улучшить качество жизни.
Также, для лечения используют ритм-терапию и имплантацию кардиостимулятора. Второй метод позволяет активировать предсердия и желудочки. Зачастую как часть кардиостимулятора имплантируют дефибриллятор. Он противодействует серьезным нарушениям сердечного ритма.
К сожалению, сердечная недостаточность не может быть излечена полностью. Однако, своевременное лечение может увеличить продолжительность жизни пациента. Прогноз зависит не только от типа заболевания, но и от возраста, образа жизни и вредных привычек.
Систолическая функция левого желудочка снижена что это значит
а) Объемы и фракция выброса. Вероятно, самой частой задачей, стоящей перед эхокардиографическим исследованием, является оценка «функции левого желудочка». При этом понятие «функция» имеет несколько значений. Прежде всего, оно описывает глобальную насосную функцию как способность поддерживать минутный объем, соответствующий потребностям организма. Для этого сердце должно выбрасывать достаточный ударный объем (= разница между конечным диастолическим и конечным систолическим объемом).
1. Фракция выброса. Классическим параметром этой «систолической насосной функции» является фракция выброса (ФВ):
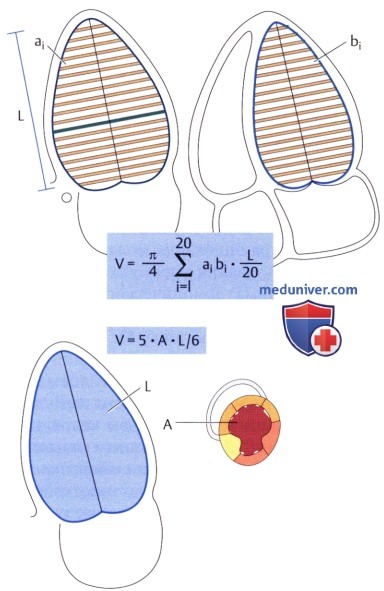
2. Объемы. Абсолютные величины объемов дополнительно могут быть критериями, свидетельствующими о:
— увеличении преднагрузки, особенно о наличии нагрузки объемом или проявлении закона Франка-Старлинга при сердечной недостаточности (повышение КДО);
— увеличении постнагрузки или снижении сократимости миокарда (повышение КСО).
Объемы левого желудочка можно определять различными эхокардиографическими методиками. От определения объемов на основании измеренных в М-режиме диаметров (что во многих аппаратах происходит при помощи встроенной «формулы Тейхольца») настоятельно рекомендуется отказаться, поскольку как раз там, где это важнее всего (а именно у пациентов со снижением функции левого желудочка на фоне КБС), она может приводить к совершенно ошибочным результатам, так как опирается исключительно на диаметр желудочка в базальной области. В то же время как двумерная, так и, в особенной степени, трехмерная ЭхоКГ позволяет надежно рассчитывать объемы и фракцию выброса.
3. Метод дисков. Эхокардиографические сообщества рекомендуют использовать метод дисков («модифицированный метод Симпсона»), опирающийся как на одноплоскостное (апикальная четырехкамерная позиция), так и на двухплоскостное (апикальная четырех- и двухкамерная позиции) исследование. Как правило, производится деление на 20 «дисков».
При определении этого важнейшего кардиологического параметра возникают следующие типичные проблемы:
— В четырехкамерной позиции часто «срезается» верхушка и, тем самым, вычисляются объемы меньше истинных. Поэтому необходимо следить за тем, чтобы для определения объемов датчик устанавливался в самое нижнее межреберье, где еще можно получить четырехкамерное изображение. Следует отметить, что эта ошибка менее значима для расчета фракции выброса, поскольку уменьшению подвергается как систолический, так и диастолический объем.
4. Метод «площадь-длина». При худшем контурировании эндокарда в области верхушки можно воспользоваться методом «площадь-длина», основанным на площади желудочка на уровне папиллярных мышц в парастернальном сечении по короткой оси (А) и размере длинной оси левого желудочка от плоскости митрального кольца до верхушки в четырехкамерной позиции (L):
Об измерении объемов при помощи трехмерной ЭхоКГ см. статьи по трехмерной эхокардиографии на этом сайте.
б) Циркулярная фракция укорочения. К важнейшим классическим «линейным» параметрам функции желудочка относится циркулярная фракция укорочения:
MWFS = (КСРЛЖ + ВП) * 100 / (КДР ЛЖ + ТМЖП/2 + ТЗСЛЖ/2),
г) Индекс Tei (myocardial performance index, индекс глобальной функции желудочка*). *В отечественной литературе также встречается обозначение этого индекса как «систолодиастолического индекса миокарда».
Этот индекс, предложенный С.Tei, является попыткой количественной оценки систолической и диастолической функции левого желудочка на основании технически несложных измерений. Допплеровский сигнал трансмитрального входящего потока и трансаортального выходящего используется для определения интервала от конца входящего митрального потока первого сердечного цикла до начала входящего митрального потока следующего цикла, а также для определения длительности фазы изгнания. Расчет индекса показан на рисунке ниже. Заболевания миокарда, особенно КБС, обычно приводят к увеличению как времени изоволюмического сокращения, так и времени изоволюмического расслабления, что отражается в нарастании этого безразмерного индекса, в норме не превышающего 0,49. Хотя была показана диагностическая и прогностическая ценность этого показателя как раз при легких степенях сердечной недостаточности, но индекс имеет ограничения, аналогичные ограничениям, известным для положенных в его основу систолических интервалов (особенно зависимость от пред- и постнагрузки), что делает его похожим на параметр IVRT (время изоволюмического расслабления).
д) Параметры тканевой допплерографии. Тканевая допплерография позволяет получить важные и клинически значимые параметры для оценки глобальной систолической функции. Во время систолы наряду с укорочением поперечника (в норме примерно на 25%), т.е. «циркулярным» сокращением левого желудочка, происходит также в процентном отношении менее значительное (около 12%) продольное укорочение длинной оси, причем преимущественно за счет базальных двух третей этой оси. Такое укорочение придает левому желудочку в конце систолы конусовидную форму, менее округлую, чем в конце диастолы. Уже давно было отмечено, что продольное укорочение, распознаваемое по смещению митрального кольца в сторону верхушки, вносит важный вклад в изгнание крови, что не учитывается при классическом анализе поперечника желудочка, например, на основании показателя фракции укорочения.
Было показано, что амплитуда и скорость движения митрального кольца позволяют хорошо оценить фракцию выброса левого желудочка, причем как раз в том случае, когда верхушка плохо визуализируется. Нормальное значение находится в диапазоне 12±2 мм. Измерение скорости продольного движения митрального кольца (максимальной в области базального бокового сегмента) при помощи тканевой допплерографии, наряду с определением пиковой систолической скорости (S), позволяет оценить глобальное систолическое укорочение, прежде всего означенной стенки, но также и всего желудочка (см. также статьи по эхокардиографической оценке тканей на данном сайте), В то время как скорости движения базальных сегментов (благодаря физической непрерывности зон миокарда) позволяют оценивать глобальную функцию желудочка, измерение параметров деформации (strain и strain rate) вносит вклад в количественную оценку региональной деформации.
е) Минутный объем. Относительно простая возможность оценки насосной функции заключается в расчете ударного объема: это произведение интеграла линейной скорости движения крови в выносящем тракте левого желудочка или в области клапана легочной артерии, вычисляемого на основании импульсно-волнового допплеровского исследования, и площади поперечного сечения соответствующей зоны.
Редактор: Искандер Милевски. Дата публикации: 26.12.2019
Хроническая сердечная недостаточность со сниженной сократительной способностью миокарда и терапия больных, получившая доказательства положительного влияния на их выживаемость с учетом новых требований
Опубликовано в журнале:
« Поликлиника » 5, 2018
Н.А. Мазур, С.В. Миклишанская
Кафедра кардиологии ГБОУДПО РМАНПО Минздрава России
В обзорной статье представлены данные об актуальности данной проблемы для решения вопросов охраны здоровья населения страны. Показана важность, особенно в условиях наличия ограниченных средств, выделяемых медицинским учреждениям на бесплатное лечение заболевших, использования только тех средств, которые имеют доказательства положительного влияния на сохранение трудоспособности и продолжительность их жизни. Дана критическая оценка тому, как сегодня нерационально используются выделяемые средства и личные средства больных. В качестве доказательства наиболее рационального ведения таких больных используются и сравниваются полученные данные, представленные почти одновременно (в 2016 и 2017 гг) в США и Европе в Руководствах по лечению больных сердечной недостаточностью со сниженной сократительной способностью миокарда. Сравнительный анализ показывает насколько несовершенны сегодня имеющиеся представления о том, чем и как лечить таких больных. Этим демонстрируется важность договоренностей о необходимости выработки общих критериев оценки эффективности средств, используемых для лечения больных. Сегодня принципы, которые были заложены в основу «доказательной медицины», требуют существенного уточнения.
Лечение больных с хронической систолической сердечной недостаточностью
Терапевтические мероприятия у данной группы больных включают:
Их выполнение больным может способствовать длительному сохранению компенсации на правильно подобранном лечении. Эти мероприятия включают:
Для своевременного выявления ухудшения состояния больному рекомендуется регулярно (не менее двух раз в неделю) определять свой вес. В случае его увеличения на 2 кг и более в течение 3 дней при сохранении обычного режима питания, необходимо обратиться к лечащему врачу в ближайшие дни или больной может самостоятельно (в согласованных заблаговременно с врачом пределах) увеличить дозу диуретика и ограничить прием соли.
У очень тяжелых больных с трудно контролируемой сердечной недостаточностью необходимо исключить прием всех продуктов, при приготовлении которых использовалась соль. Важность представленных рекомендаций была подтверждена в исследовании, результаты которого были сообщены во время конгресса Европейского общества кардиологов в 2014 году. В данном исследовании учитывалось количество NaCl, выделяемого c мочой в течение суток, а не его поступление с пищей, что определить точно у большого количества больных практически невозможно. Полученные в длительных наблюдениях результаты позволили прийти к следующим выводам: а) чем меньше соли выделяется с мочой, тем меньше летальность, б) выделение в течение 24 ч. с мочой 3.0-6.0 грамм NaCl ассоциируется с достоверно более высокой летальностью.
Прием жидкости, включая продукты её содержащие, при наличии гипонатриемии значительно ограничивается (менее 1 л в сутки); в обычных условиях больной может употреблять до 1,5-2 л в день.
Алкоголь не рекомендуется больным с подозрением на алкогольную кардиомиопатию. В других случаях разрешается, но не поощряется, прием весьма умеренного количества. Прием большого количества спиртных напитков может вызвать ухудшение состояния больного.
Масса тела. У многих больных с сердечной недостаточностью, обусловленной ИБС и артериальной гипертонией, имеется избыточная масса тела или ожирение (индекс массы более 30 кг/м 2 ), у которых не менее важной задачей, чем медикаментозная терапия, является обеспечение её снижения до нормальной величины (индекс массы менее 25 кг/м 2 ).
Окружающая среда. Больному рекомендуется избегать пребывания в очень жаркой с большой влажностью среде, а также перемещаться на большую высоту (более 1,5-2 км). При необходимости переезда в другое место следует избегать длительных поездок. Поэтому предпочтительнее использовать воздушный транспорт, но полет также должен быть непродолжительным. В противном случае возникает риск дегидратации, венозного тромбоза, избыточного отека нижних конечностей.
Сексуальная активность. Не рекомендуется запрещать или, наоборот, стимулировать. Больной должен понимать, что избыточные нагрузки, особенно у больных с III-IV ф.кл., могут провоцировать ухудшение состояния.
Физическая активность. У больных с острой сердечной недостаточностью или при дестабилизации состояния больного с хронической сердечной недостаточностью необходимо обеспечить соблюдение покоя (пребывание в постели).
При очень тяжелом состоянии показан полный физический покой, но при этом необходимо выполнение пассивных упражнений с целью профилактики венозного тромбоза. После улучшения состояния больному следует постепенно увеличивать объем нагрузок, которые начинают с проведения дыхательных упражнений.
Больным, находящимся в стабильном состоянии, показаны такие дневные нагрузки, которые не провоцируют появление симптомов (одышки, сердцебиения, усталости). Не рекомендуются спортивные нагрузки, участие в спортивных соревнованиях, играх, тяжелый физический труд, а также нагрузки, связанные с изометрическим напряжением.
Физические тренировки по специальной программе показаны больным с сердечной недостаточностью II-III ф.кл., у которых достигнута стабилизация состояния на фоне проводимой терапии. Результаты, полученные в небольших рандомизированных наблюдениях, свидетельствуют, что у таких больных удается существенно улучшить переносимость физических нагрузок (на 15-25%), улучшить самочувствие больных. Поэтому под эгидой Европейского кардиологического общества были разработаны рекомендации по методике осуществления реабилитации таких больных (2001 г.), в которых указаны величина нагрузки, их продолжительность и частота выполнения на различных этапах тренировки.
Начальный этап. На этом этапе больным, исходно имевшим сердечную недостаточность III-IV ф. кл., рекомендуется медленная ходьба со скоростью менее 50 метров в 1 мин и продолжительностью 5-10 мин несколько раз в течение дня, что определяется на основании учета переносимости больным такой нагрузки. Величина этой нагрузки не превышает 40-50% максимального потребления кислорода (VO2). Улучшение переносимости нагрузок происходит медленно (до 4 недель).
Больным, находящимся в более удовлетворительном состоянии, можно рекомендовать ходьбу со скоростью 50 метров в 1 мин один-два раза в день в течение 15 мин.
Этап увеличения нагрузок. Улучшение состояния больных позволяет постепенно увеличивать скорость ходьбы и её продолжительность до 1 5-20-30 мин 3-5 раз в течение недели. Проведение таких тренировок обеспечивает достижение максимального результата в течение 16-26 недель.
Этап поддержания физического состояния больных обычно начинается спустя 6 мес. от начала реабилитации и должен соблюдаться постоянно. Ограничение выполнявшихся физических нагрузок на протяжении 3 недель приводит к потере достигнутого результата.
Больным, находящимся в относительно удовлетворительном состоянии, возможно выполнение тренировок на велотренажере с последующей ездой на велосипеде. Начинаются тренировки с вращения педалей без сопротивления в течение 3 мин, далее для тренировок назначается нагрузка, составляющая 50% от уровня, который был достигнут при максимальной величине потребления кислорода (VO2). В восстановительном периоде больной вращает педали при сопротивлении 10 W.
Препараты, используемые для лечения и профилактики других заболеваний
У больных с тяжелой сердечной недостаточностью особенно важно учитывать взаимодействие между препаратами, которые могут быть назначены другими специалистами для лечения соответствующих заболеваний. Такая терапия может усиливать или резко снижать эффективность препаратов, используемых для контроля застоя крови. Требуют осторожности или следует избегать назначения следующих препаратов:
Медикаментозное лечение больных с систолической формой сердечной недостаточности
В 2016 и 2017 гг были опубликованы Европейские и Американские руководства по лечению больных хронической сердечной недостаточностью, т.е. почти одновременно, что позволяет сравнивать их содержание (6, 7). Большинство рекомендаций близки или повторяют друг друга. Но, к большому сожалению, имеется немало принципиальных расхождений, чему нет научных обоснований, а различия привносятся, как правило, специалистами, представляющими чью-то заинтересованность. Врачу самому надо быть высокограмотным специалистом, чтобы сразу отказаться от «навязываемых представлений». Поэтому в зарубежных медицинских журналах прозвучала достаточно нелицеприяная критика: «We hope that physicians will understand what the guidelines are, and more importantly, what they are not. Specifically, this paper describes the emergence of a new non-existent disease; the strange battle between two bradycardic drugs (digoxin and ivabradine); the confusion that reigns over the positioning and dosing ofinhibitors of the renin-angiotensin system; and the special recommendations that have been issued for certain special populations. As Otto von Bismarck remarked, guideline deliberations are like sausages». [Наш перевод: Мы надеемся, что врачи понимают, что наличие руководств более важно, чем их отсутствие. Именно в этом документе описывается экстренная помощь новой несуществующей болезни, идет странная борьба между двумя пульсурежающими препаратами (дигоксином и ивабрадином), путаница по применению, которая царит над позиционированием и дозами ингибиторов АПФ и их специальными рекомендациями. Как Отто вон Бисмарк заметил, что руководство надо обдуманно выбирать, подобно сосиске»]. Данная ситуация дополнительно оправдывает создание Международного Консорциума специалистов в защиту больных.
Ингибиторы АПФ. Данные, полученные во многих рандомизированных и плацебо контролируемых исследованиях, свидетельствует об эффективности и безопасности ингибиторов ангиотензин превращающего фермента (АПФ) при их использовании у больных систолической формой сердечной недостаточности (СН), включая её бессимптомную стадию, которая распознается при наличии фракции выброса (ФВ) левого желудочка менее 40-45%. Кроме положительного влияния на выживаемость, эти препараты улучшают функциональное состояние больных, хотя при этом оказывают малое влияние на их физические возможности (8). Ингибиторы АПФ тормозят дальнейшее расширение камер сердца и снижение фракции выброса левого желудочка. Терапия иАПФ больных, перенесших инфаркт миокарда, снижает также риск реинфаркта.
Препараты и их целевые дозы, установленные в контролируемых исследованиях и приняты в обоих Руководствах, представлены в таблице 2.
Таблица 2. Ингибиторы АПФ, получившие доказательства положительного влияния на выживаемость больных
| Препарат | Начальная доза | Дозы, снижающие летальность | |
| Целевая | Максимальная | ||
| Каптоприл | 6,25 мг | 50 мг 3 раза в сутки | 150 мг |
| Эналаприл | 2,5 мг | 10 мг 2 раза в сутки | 40 мг |
| Лизиноприл | 2,5 мг | 20-25 мг в день | 35 мг |
| Рамиприл | 1,25-мг 2,5 мг | 5 мг 2 раза в день | — |
| Трандолаприл | 1 мг | 4 мг в день | — |
Другие иАПФ (беназеприл, квинаприл, периндоприл, цилазаприл, фозиноприл) в длительных контролируемых исследованиях у больных с сердечной недостаточностью не изучались и поэтому их целевые дозы пока не определены. Эти препараты не рекомендованы Европейским и Американским обществами кардиологов для применения (201 6, 201 7 гг.) у больных сердечной недостаточностью.
Абсолютные противопоказания для назначения иАПФ:
Выбор дозы иАПФ. Впервые терапию начинают с назначения минимальной дозы. После первого приема даже минимальной дозы во избежание избыточного снижения артериального давления в вертикальном положении рекомендуется больному находиться в постели в течение нескольких часов или принять препарат перед сном. Риск гипотонии увеличивается у больных, принимающих большие дозы диуретиков, у больных с гипонатримией или с нарушенной функцией почек, а также у пожилых. Поэтому важно избегать их назначения в течение 24-48 часов после использования больших доз диуретиков, после обильного диуреза. До начала терапии иАПФ следует отменить калийсберегающие препараты и нестероидные противовоспалительные средства.
Систолическое артериальное давление ниже 90 мм рт.ст. на фоне терапии иАПФ и при сохранении удовлетворительного самочувствия больного (отсутствие головокружения, слабости, тахикардии в вертикальном положении) не служит показанием для отмены препарата.