Систолический шум в точке боткина что это
Систолический шум в точке боткина что это
В хирургической практике представляет большие трудности выявление аортального стеноза при одновременно существующем митральном стенозе. Определенную пользу в этом случае могли бы принести выслушивание систолического шума в югулярной точке и пальпаторное исследование здесь вихревой вибрации как признака интенсивных завихрений кровяного тока выше места сужения. Фонографически, как указывалось, выявляется наличие краткой паузы между систолическим аортальным шумом и II тоном.
Несколько слов об отличии систолического шума митральной недостаточности от такого же шума трикуспидальной недостаточности. Для последнего, по данным Я. В. Оберемченко и А. К. Мерзона (1964), характерно то, что он усиливается на вдохе в постинспирационном апноэ (симптом Caivallo) и в опыте Мюллера (блокированный глубокий вдох). Этот признак обнаруживается уже в ранней стадии трикуспидальной недостаточности, когда положительный венный пульс и симптом пульсации печени еще отсутствуют. Далее, в отличие от митрального систолический шум трикуспидальной недостаточности, как правило, не проводится в левую подмышечную область, более или менее резко «обрываясь» кнаружи от левой границы сердца (Г. Г. Гельштейн, Л. М. Фитилева). Наконец, такой шум, по нашим данным, обычно хорошо проводится и выслушивается над правой внутренней яремной веной.
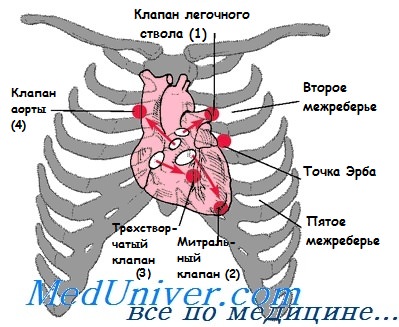
Точки аускультации сердечных шумов
В диагностике заболеваний сердца имеет важное значение выбор точек аускультации для обнаружения и оценки тех или иных сердечных шумов. К настоящему времени известно 10 точек аускультации и 6 точек эндоаускультации сердца. Прежде всего, сердце выслушивается в четырех основных местах: у верхушки сердца — левый желудочек; во втором межреберье справа у грудины — аортальный клапанный аппарат; во втором межреберье слева у грудины — легочная артерия; на нижнем конце грудины — правый желудочек. Здесь аускультируются и тоны, и шумы сердца.
Кроме того, описан ряд дополнительных точек. В 1867 г. С, П. Боткин обратил внимание на точку у места прикрепления III левого ребра или в третьем межреберье у грудины, где лучше всего выслушивается шум нанальной недостаточности аортальных клапанов. Это пятая точка. В некоторых случаях аортальной недостаточности диастолический шум бывает хорошо слышен несколько кнаружи от точки Боткина, по левой парастернальной линии — в точке Эрба. Иногда место в третьем левом межреберье у грудины, обнимающее эти две точки, называют точкой Боткина—Эрба (А. Л. Мясников), которая почти соответствует проекции аортального клапанного аппарата на переднюю грудную стенку.
Шестая точка описана в 1868 г. немецким клиницистом Б. Наунином; она находится несколько выше точки Боткина — во втором межреберье слева у грудины (по верхнему краю III ребра). В точке Наунина в ряде случаев хорошо выслушивается систолический шум недостаточности митрального клапана, особенно в начале заболевания. Хорошая проводимость митрального систолического шума в эту точку объясняется тем, что он возникает под ней в левом предсердии.
Седьмая точка служит целям аускультации, трехстворчатого клапана в случае опущения сердца, его гипертрофии или дилатации правого желудочка. Она описана Ц. А. Левиной в 1949 г. и находится на мечевидном отростке или под ним.
Восьмая — мезокардиальная точка аускультации сердца располагается в четвертом (иногда в пятом — при значительном расширении сердца) межреберье по левой окологрудинной линии. Она приблизительно соответствует месту прикрепления передней сосочковой мышцы левого желудочка к его стенке и является местом хорошей слышимости внутрижелудочковых систолических хордальных шумов. Вибрация сухожильных нитей, особенно при резкой их деформации, хорошо передается в эту точку по сосочковой мышце. Проведение грубого систолического шума в мезокардиальную точку свидетельствует о значительной деформации клапанного аппарата (в частности — сухожильных нитей) и в большинстве случаев — о сужении клапанного отверстия. Точка описана нами (1955, 1959, 1960).
Девятая — югулярная — точка аускультации сердца находится на дне яремной ямки. Здесь хорошо выслушиваются самые слабые систолические шумы сужения аортального отверстия и деформации аортальных клапанов, которые еще не слышны во второй точке аускультации. Более громкие шумы здесь особенно хорошо определяются. Тут же можно отметить шумы при склеротическом поражении аорты и ее аневризме. При пальпации дуги аорты в этой точке шумы легко дифференцируются посредством погружения указательного пальца: при аортальном стенозе толчок стенки аорты меньше нормального, при склерозе и особенно аневризме он усилен. Вероятно, эта точка аускультации использовалась и ранее, но мы специально заострили на ней внимание в 1960 г.
Десятая — нулевая—точка аускультации и фонографии сердца, как ее называют в Институте грудной хирургии, находится в пятом левом межреберье по передней подмышечной линии. В отличие от фонограмм, записанных в первой точке (с области верхушки сердца), фонограммы, снятые в этом месте, более нетко и типично отображают звуковую картину стеноза левого венозного отверстия (Г. Г, Гельштейп и Л. М. Фитилева, 1959).
Часть хирургов пользуется для фонографии, главным образом, другой нумерацией точек аускультации. Первая точка совпадает с вышеуказанной, второй — они используют мезокардиальную, третьей — точку на конце грудины и слева от нее, четвертой — второе межреберье справа, пятой — то же слева (Л. М. Фитилева). Конечно, нумерация — вопрос не принципиальный. Но нам кажется, что исторически сложившуюся нумерацию следовало бы сохранить.
Видео методики аускультации сердца
— Вернуться в оглавление раздела «Кардиология»
Систолический шум: этиология, механизмы развития

Проблема поиска заключается в возможности шума проявляться по всей области сердца. К примеру, если шумы, в следствие недостаточности клапана аорты, выслушаны справа во втором межреберном пространстве, то их нахождение может проявиться и в левой части органа ближе к краю грудины. Вызвать изменение кровеносного потока в сердечно-сосудистой системе могут преобразования в общей гемодинамической картине пациента. Подобная ситуация обуславливается видоизменением привычного тока крови в хаотичный, что вызывает сильную вибрацию в тканевой структуре органа. Важным показателем систолических шумов служат преграды в проходе для тока крови, сужение проточного канала.
Основные различия и типы
Медицина делит сердечные шумовые волны на важные категории: систолический шум функциональный (иначе, невинный) и органический, характерный при патологических изменениях в сердечной деятельности.
Невинный тип.
Свое название этот тип взял от течения болезней в организме человека, не имеющих патологическую природу. Тембр функционального шума имеет слабую частоту, отличается мягкостью, музыкальностью. Такие колебания звука становятся слабее при физических тренировках и не выводятся за пределы всей анатомической области органа. Характер звука зависит от положения туловища пациента, а изменения тембра и интенсивности при выслушивании не зависят от сердечного тона.
Органический тип.
Этиология обусловлена особенностями в строении межпредсердной (межжелудочковой) перегородки. Такому шуму свойственна грубость, стойкость и жесткость такта. Органические шумы длительные, их интенсивность резкая, с выраженным громким звуком. Они отмечаются за пределами сердца и отражаются в подмышечной и межлопаточных частях тела. После физических воздействий на организм интенсивность шумов заметно усиливается. Органические шумы тесно взаимодействуют с сердечными тонами, их возможно прослушать в различных расположениях тела пациента.
Акустические явления при систолических шумах достаточно разделить на следующие виды:
— систолические в ранней фазе;
— находящиеся в средней и поздней временной фазе;
— среднесистолические проявления шумовых волн.
Причины прослушивания: основные аспекты
Обнаруженные во время исследования звуковые колебания представляют угрозу для состояния здоровья пациента и имеют в своей основе следующую природу:
1. Аортальный стеноз (последствия болезни). Заболевание представляет собой сужение аорты в следствие сращивания створок сердечных клапанов. Это состояние может быть, как приобретенным, так и врожденным. При подобных состояниях нормальный кровоток в сердце невозможен. Аортальный стеноз относят к патологиям сердца у взрослых пациентов.
2. Аортальная недостаточность. Этиология заболевания сопряжена с эндокардитом инфекционного характера в анамнезе. Развитие этого недуга часто провоцирует ревматические состояния пациента. Сюда относится красная волчанка, сифилис любой степени, атеросклероз. Этот порок не сопряжен с травмами или врожденными патологиями. На фоне аортальной недостаточности шумы могут говорить об относительной недостаточности аорты в клапане, а возникновение связано со значительным разрастанием фиброзного кольца аорты и клапана сердца.
3. Митральное острое срыгивание. Считается одной из частых причин образования. Общая картина недуга строится на движении с быстрой скоростью жидкостей и газов в момент сокращения полых мышц в противном направлении правильного движения. Медики диагностируют явление, как изменение функциональных возможностей разделительных сердечных перегородок.
4. Звуковые волны в легочной артерии. Выражаются на фоне легочного стеноза. Состояние отмечается в 12% случаях от общего числа всех пациентов с пороками развития органа. Особо отмечается дрожание ритма. Такие колебания достигают большей интенсивности на сосудах шеи.
5. Стеноз трехстворчатого клапана. Для болезни характерна узость трехстворчатого клапана в следствие ревматической лихорадки в анамнезе больного. Симптоматический комплекс заболевания выделяет холодность кожных покровов, хроническую усталость, неудобство в анатомической зоне живота, шеи.
Клинические проявления в детском возрасте
1. Сердечный функциональный тип. Диагностирование шумовых проявлений функционального типа не говорит врачам о серьезных проблемах в здоровье пациента. Причины, вызывающие их появление у детей, могут быть разнообразны:
— усиление кровяного давления в клапане;
— анемии в любых стадиях развития;
— брадикардия и особенности строения органа в этапе становления организма малыша;
— изменения в тонусе мышечного строения, вегетативные нарушения;
— незначительные изменения в формировании второстепенных хорд, нарушение архитектонических параметров;
— лихорадочные состояния у ребенка.
Функциональные шумовые волны имеют мягкость и музыкальность тонов. Если их возникновение не сопряжено с наличием тяжелых сопутствующих патологических состояний, то волнения по этому поводу не обоснованы. Родителям стоит знать и о том, что формирование сердца у детей происходит до трех лет, поэтому любые тревожные состояния могут пройти с возрастом сами собой.
2. Органический тип. Возникает на фоне серьезных проблем с сердцем и его ритмами. Причиной таких шумов у ребенка может стать следствие каких-либо заболеваний, врожденных патологий развития важных органов.
Врачи выделяют основные виды органического шума в детском возрасте:
1. Шумовые проявления регургитационного характера. Этиологию связывают с дефектным строением перегородок, эндокардитом инфекционного или ревматического характера, полапсом митрального клапана. При прослушивании шумы имеют грубый тембр с дующим оттенком.
2. Шумовые волны изгнания. Возникновение связано с препятствием для нормального оттока крови из желудочков. Они могут прогрессировать на фоне развития артериальной гипертензии, гиперциркуляции. У детей отмечается мягкий музыкальный звуковой оттенок шумовых волн.
Когда у малыша прослушиваются сердечные шумы, необходимо провести срочное исследование для опровержения или подтверждения кардиологических заболеваний различной этиологии. Следует посетить кардиоревматолога, провести электрокардиографическое исследование, узи. Для назначения качественного и адекватного лечения необходимо пройти полный комплекс диагностических мероприятий по выявлению настоящих заболеваний.
Причины возникновения у маленьких пациентов
Для точного выявления причины возникновения шумов в сердце ребенка, врачи выделяют две группы: систолические и диагностические.
1. Диагностические шумы. При прослушивании шумов этой группы следует отнестись крайне внимательно. Они могут влиять на состояние здоровья ребенка. Возникновение диагностических шумов напрямую связано с определенными пороками в сердечной деятельности органа, узостью митрального отверстии. Шумы могут быть следствием аортальной недостаточности. При постановке конкретного диагноза требуется два и более признака, но порой, диагностический шум является единственным симптомом серьезной болезни, поэтому классифицировать болезнь бывает затруднительно.
2. Систолические шумовые волны. Возникают на фоне недостаточности митрального сердечного клапана, связанной с разделением его створок. Это не говорит о серьезных проблемах в сердце ребенка, чаще он возникает в адаптационный период малыша (явление больше известно у детей первых дней и месяцев жизни). Если прослушивание шумовых волн в сердечке младенца является единственным поводом для беспокойства, внешние клинические признаки заболеваний и патологических состояний отсутствуют, то нет необходимости тревожиться. Можно дополнительно заручиться мнением врача-кардиолога, чтобы полностью убедиться в здоровье своего ребенка.
Каждая группа шумовых колебаний и их виды имеет различное происхождение, свои особенности. Стоит знать, что любое звучание в сердце человека любого возраста не считается естественным состоянием. Если врач при обследовании прослушал шумы в сердце пациента, не стоит игнорировать его назначения и рекомендации на счет изменения или коррекции в образе жизни, лечении. Постоянный шумовые проявления в сердце служит веским основанием для проведения немедленного медицинского обследования. Вовремя выявленные проблемы позволят врачу назначить адекватное лечение, а скорое выздоровление не заставит себя долго ждать.
Публикации в СМИ
Недостаточность митрального клапана
Митральная недостаточность — неспособность левого предсердно-желудочкового клапана препятствовать обратному движению крови из левого желудочка в левое предсердие во время систолы желудочков сердца.
Частота. Митральную недостаточность регистрируют у 50% больных с различными пороками сердца. В чистом виде митральная недостаточность — редкое заболевание. У детей наблюдают значительно чаще, чем у взрослых. Часто сочетается с митральным стенозом или пороками клапанов аорты. Врождённая недостаточность митрального клапана составляет 0,6% всех ВПС. В 65% случаев она сочетается с дефектами перегородок, коарктацией аорты или открытым артериальным протоком. Около 5–6% здоровых женщин имеют ту или иную степень определяемой при ЭхоКГ митральной регургитации.
Этиология • Ревматизм • Изолированный пролапс митрального клапана (миксоматозная дегенерация, болезнь Барлоу) • Идиопатический разрыв хорд (14–23% случаев тяжёлой недостаточности, из них в 73–93% случаев выявляют дегенеративные изменения хорд) • Ишемическая дисфункция или разрыв папиллярных мышц (5% случаев трансмурального ИМ, чаще при нижнем ИМ) • Инфекционный эндокардит • Аннулярный кальциноз пожилых • Заболевания соединительной ткани (синдром Марфана и Элерса–Данло) • Осложнение митральной вальвулопластики • Относительная недостаточность при дилатации или субмитральной аневризме левого желудочка • Врождённые формы недостаточности (например, вследствие расщепления передней створки митрального клапана при полной форме открытого АВ-канала).
Патофизиология • Гемодинамика при острой недостаточности имеет существенные отличия от таковой при хроническом течении заболевания, когда компенсаторная гипертрофия и дилатация левого желудочка, степень которых зависит от тяжести митральной недостаточности, поддерживают сердечный выброс, иногда в течение многих лет • При острой митральной недостаточности (например, вследствие разрыва папиллярной мышцы или хорд) левый желудочек не успевает адаптироваться к резкому увеличению преднагрузки. В результате этого, а также вследствие низкой податливости нормального левого предсердия, возникает острая левожелудочковая недостаточность, приводящая к отёку лёгких и артериальной гипотонии • При хронически существующей регургитации вследствие повышения нагрузки левого предсердия объёмом происходит его гипертрофия и дилатация, более выраженная, чем при митральном стенозе, ведущая к хроническому застою в малом круге кровообращения • Часто при дилатации левого предсердия возникает пароксизмальная либо постоянная форма фибрилляции предсердий, а также тромбоз левого предсердия.
Клиническая картина и диагностика.
• В течении хронической митральной недостаточности условно выделяют три периода: компенсации, лёгочной венозной гипертензии и правожелудочковой недостаточности.
• Жалобы •• В период компенсации бессимптомное течение можно наблюдать в течение нескольких лет •• При появлении клинических симптомов у пациентов наиболее частые жалобы — одышка (98%), быстрая утомляемость (87%), кровохарканье (15%) •• При выраженной регургитации возникают симптомы сдавления возвратного гортанного нерва увеличенным левым предсердием (наиболее частый из них — синдром Ортнера — осиплость голоса), а в период правожелудочковой недостаточности — лёгочным стволом •• У пациентов в третьей стадии — симптомы застоя в большом круге кровообращения (отёки, увеличение печени, симптом Плеша, набухание шейных вен).
• Периферические симптомы обусловлены синдромом малого выброса — см. Недостаточность клапана аорты.
• Клапанные симптомы •• Мезосистолический щелчок возникает при пролапсе митрального клапана, отрыве хорд или папиллярной мышцы •• Ослабление I тона •• Систолический шум над верхушкой различного тембра, проводящийся в точку Боткина и левую подмышечную область; его интенсивность зависит от объёма регургитации •• Наиболее специфический признак шума митральной регургитации — усиление или появление при пробах, уменьшающих объём левого желудочка (пробе Вальсальвы, ортостатической пробе), или в клиностатическом положении при повороте на левый бок в связи с более близким расположением верхушки сердца к грудной клетке •• Систолическое дрожание над областью верхушки — при высокой скорости (обычно тонкой струи) регургитации •• Шум Кумбса возникает вследствие относительного стеноза митрального клапана из-за увеличенного объёма крови, изгоняемого из левого предсердия.
• Симптомы, связанные с увеличением камер сердца • Увеличение границ относительной тупости влево, вверх и вправо (при дилатации правых отделов) • Симптом Попова — разная степень наполнения пульса на лучевых артериях.
• Симптомы основного заболевания (ревматизма, синдрома Марфана, кардиомиопатии).
Специальные исследования
• ЭКГ •• Признаки гипертрофии и перегрузки левых отделов сердца, в первую очередь левого предсердия, а в третьей стадии заболевания и правых отделов сердца •• Суправентрикулярные тахиаритмии (фибрилляция и трепетание предсердий, суправентрикулярная экстрасистолия и тахикардия).
• Рентгенография органов грудной клетки •• Выраженные признаки лёгочной венозной гипертензии • Выбухание дуги левого предсердия и отклонение контрастированного пищевода по дуге большого радиуса •• Выбухание дуги левого желудочка •• В третьей стадии заболевания — признаки лёгочной гипертензии и выбухание дуг правых отделов сердца •• При сдавлении лёгочного ствола расширенным левым предсердием — ослабление лёгочного рисунка слева •• При рентгеноскопии в прямой проекции — симптом «коромысла» между дугами левого желудочка и левого предсердия.
• ЭхоКГ •• Гипертрофия и дилатация левых отделов сердца, особенно левого предсердия •• Визуализация хлопающей створки при отрыве хорд или папиллярной мышцы •• Увеличение конечного диастолического индекса (КДИ = [конечный диастолический объём левого желудочка] / [площадь поверхности тела]), степень которого имеет прогностическое значение: увеличение КДИ выше 30 мл/м2 ассоциируется с послеоперационной недостаточностью левого желудочка, выше 90 мл/м2 — с высокой послеоперационной летальностью •• В допплеровском режиме — поток митральной регургитации, объём которого (оценивают в режиме цветового картирования) соответствует степени выраженности порока •• В третьей стадии заболевания — гипертрофия и дилатация правых отделов сердца, повышение систолического давления в правом желудочке •• Чреспищеводную ЭхоКГ проводят с целью выявления тромбоза левого предсердия при наличии фибрилляции предсердий.
• Катетеризация левого и правого желудочков •• Повышение конечного диастолического давления левого желудочка, давления в левом предсердии, систолического давления в правом предсердии, давления заклинивания лёгочной артерии •• «Вентрикулизация» кривой лёгочного капиллярного давления (увеличение волны V более 15 мм рт.ст.).
• Левая вентрикулография •• Наличие и степень регургитации определяют по степени заполнения левого предсердия за одно сокращение контрастом, введённым в левый желудочек •• Также диагностируют комбинированные клапанные поражения.
ЛЕЧЕНИЕ
• Лекарственная терапия •• Хроническая митральная недостаточность ••• Бессимптомная лёгкая и умеренная недостаточность лечения не требует, а целесообразность приёма вазодилататоров спорна ••• Бессимптомная тяжёлая компенсированная недостаточность (КДИ менее 50 мл/м2, отсутствие лёгочной гипертензии и нормальная систолическая функция левого желудочка, отрицательные нагрузочные тесты): показано инвазивное исследование гемодинамики в покое и при нагрузочных пробах, а также постоянный приём ингибиторов АПФ •• Острая митральная недостаточность ••• Вазодилататоры (нитропруссид натрия или ингибиторы АПФ) и диуретики в/в ••• Внутриаортальная баллонная контрпульсация ••• При инфекционном эндокардите, отсутствии прогрессирования сепсиса или тяжёлой рефрактерной сердечной недостаточности допустимо проведение предоперационной антибиотикотерапии не дольше 3 сут ••• При тяжёлой недостаточности на фоне ИМ без разрыва папиллярных мышц — внутриаортальная баллонная контрпульсация, вазодилататоры.
• Хирургическое лечение •• Показания ••• Тяжёлая митральная недостаточность, бессимптомное течение или II функциональный класс, если конечный диастолический размер левого желудочка более 40 мм либо КДИ более 40 мл/м2, либо фракция выброса левого желудочка менее 55–60% (при митральной недостаточности, если сократительная функция левого желудочка не нарушена, фракция выброса левого желудочка должна быть не ниже 65%) ••• Тяжёлая митральная недостаточность, III–IV функциональный класс ••• Тяжёлая бессимптомная митральная недостаточность в сочетании с тяжёлой лёгочной гипертензией ••• Симптоматическая умеренная недостаточность при сохранённой систолической функции левого желудочка в случае положительных результатов инвазивного исследования гемодинамики •• Противопоказания ••• Тяжёлая сопутствующая патология, угрожающая жизни больного ••• Терминальная стадия недостаточности кровообращения ••• Отрицательный результат пробы с аминофиллином и кислородом •• Методы оперативного лечения ••• При отсутствии кальциноза и сохранённой подвижности створок и клапанного аппарата допустимо выполнение клапансохраняющих вмешательств (аннулопластика кольцом Алана Карпантье или по методике «двойного отверстия», эксцизия хлопающей порции задней створки, укорачивающая пластика хорд) ••• Несмотря на большую физиологичность клапансохраняющих операций и относительно низкую частоту тромбозов и инфекционного эндокардита, из-за высокой частоты рецидивов порока и необходимости в повторных операциях пластические вмешательства на клапанах выполняют фактически только при пролапсе, разрывах клапанных структур, относительной недостаточности клапана при дилатации его кольца и перед планируемой беременностью ••• Протезирование митрального клапана в условиях искусственного кровообращения с использованием биологических протезов выполняют детям или перед планируемой беременностью ••• В остальных случаях поражённый клапан заменяют механическим протезом.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Атриовентрикулярная блокада • Дистрофические изменения биологических протезов и необходимость в повторном протезировании.
Прогноз • Только у 5–10% пациентов с пролапсом митрального клапана происходит прогрессирование митральной регургитации • 5-летняя выживаемость — более 80%, 10-летняя — более 60% • При ишемическом генезе порока 5-летняя выживаемость не превышает 30% • Хирургическое лечение улучшает выживаемость и переносимость нагрузки, если исходная фракция выброса левого желудочка более 35%, сердечный индекс более 1,5 мл/мин/м2 • Хирургическое лечение малоэффективно при вторичной митральной недостаточности на фоне дилатационной кардиомиопатии и первичной — при фракции выброса левого желудочка менее 30% • Хирургическое лечение часто бывает эффективным при ишемической кардиомиопатии, когда одновременно проводят коронарное шунтирование и аннулопластику • Летальность при протезировании митрального клапана — 2–7%, при аннулопластике — 1–4% • 5-летняя выживаемость в среднем составляет 90%.
Синонимы • Недостаточность левого предсердно-желудочкового клапана • Недостаточность митрального клапана
Сокращения. КДИ — конечный диастолический индекс.
МКБ-10 • I05.1 Ревматическая недостаточность митрального клапана • I05.2 Митральный стеноз с недостаточностью • I34.0 Митральная (клапанная) недостаточность • Q23.3 Врождённая митральная недостаточность
Код вставки на сайт
Недостаточность митрального клапана
Митральная недостаточность — неспособность левого предсердно-желудочкового клапана препятствовать обратному движению крови из левого желудочка в левое предсердие во время систолы желудочков сердца.
Частота. Митральную недостаточность регистрируют у 50% больных с различными пороками сердца. В чистом виде митральная недостаточность — редкое заболевание. У детей наблюдают значительно чаще, чем у взрослых. Часто сочетается с митральным стенозом или пороками клапанов аорты. Врождённая недостаточность митрального клапана составляет 0,6% всех ВПС. В 65% случаев она сочетается с дефектами перегородок, коарктацией аорты или открытым артериальным протоком. Около 5–6% здоровых женщин имеют ту или иную степень определяемой при ЭхоКГ митральной регургитации.
Этиология • Ревматизм • Изолированный пролапс митрального клапана (миксоматозная дегенерация, болезнь Барлоу) • Идиопатический разрыв хорд (14–23% случаев тяжёлой недостаточности, из них в 73–93% случаев выявляют дегенеративные изменения хорд) • Ишемическая дисфункция или разрыв папиллярных мышц (5% случаев трансмурального ИМ, чаще при нижнем ИМ) • Инфекционный эндокардит • Аннулярный кальциноз пожилых • Заболевания соединительной ткани (синдром Марфана и Элерса–Данло) • Осложнение митральной вальвулопластики • Относительная недостаточность при дилатации или субмитральной аневризме левого желудочка • Врождённые формы недостаточности (например, вследствие расщепления передней створки митрального клапана при полной форме открытого АВ-канала).
Патофизиология • Гемодинамика при острой недостаточности имеет существенные отличия от таковой при хроническом течении заболевания, когда компенсаторная гипертрофия и дилатация левого желудочка, степень которых зависит от тяжести митральной недостаточности, поддерживают сердечный выброс, иногда в течение многих лет • При острой митральной недостаточности (например, вследствие разрыва папиллярной мышцы или хорд) левый желудочек не успевает адаптироваться к резкому увеличению преднагрузки. В результате этого, а также вследствие низкой податливости нормального левого предсердия, возникает острая левожелудочковая недостаточность, приводящая к отёку лёгких и артериальной гипотонии • При хронически существующей регургитации вследствие повышения нагрузки левого предсердия объёмом происходит его гипертрофия и дилатация, более выраженная, чем при митральном стенозе, ведущая к хроническому застою в малом круге кровообращения • Часто при дилатации левого предсердия возникает пароксизмальная либо постоянная форма фибрилляции предсердий, а также тромбоз левого предсердия.
Клиническая картина и диагностика.
• В течении хронической митральной недостаточности условно выделяют три периода: компенсации, лёгочной венозной гипертензии и правожелудочковой недостаточности.
• Жалобы •• В период компенсации бессимптомное течение можно наблюдать в течение нескольких лет •• При появлении клинических симптомов у пациентов наиболее частые жалобы — одышка (98%), быстрая утомляемость (87%), кровохарканье (15%) •• При выраженной регургитации возникают симптомы сдавления возвратного гортанного нерва увеличенным левым предсердием (наиболее частый из них — синдром Ортнера — осиплость голоса), а в период правожелудочковой недостаточности — лёгочным стволом •• У пациентов в третьей стадии — симптомы застоя в большом круге кровообращения (отёки, увеличение печени, симптом Плеша, набухание шейных вен).
• Периферические симптомы обусловлены синдромом малого выброса — см. Недостаточность клапана аорты.
• Клапанные симптомы •• Мезосистолический щелчок возникает при пролапсе митрального клапана, отрыве хорд или папиллярной мышцы •• Ослабление I тона •• Систолический шум над верхушкой различного тембра, проводящийся в точку Боткина и левую подмышечную область; его интенсивность зависит от объёма регургитации •• Наиболее специфический признак шума митральной регургитации — усиление или появление при пробах, уменьшающих объём левого желудочка (пробе Вальсальвы, ортостатической пробе), или в клиностатическом положении при повороте на левый бок в связи с более близким расположением верхушки сердца к грудной клетке •• Систолическое дрожание над областью верхушки — при высокой скорости (обычно тонкой струи) регургитации •• Шум Кумбса возникает вследствие относительного стеноза митрального клапана из-за увеличенного объёма крови, изгоняемого из левого предсердия.
• Симптомы, связанные с увеличением камер сердца • Увеличение границ относительной тупости влево, вверх и вправо (при дилатации правых отделов) • Симптом Попова — разная степень наполнения пульса на лучевых артериях.
• Симптомы основного заболевания (ревматизма, синдрома Марфана, кардиомиопатии).
Специальные исследования
• ЭКГ •• Признаки гипертрофии и перегрузки левых отделов сердца, в первую очередь левого предсердия, а в третьей стадии заболевания и правых отделов сердца •• Суправентрикулярные тахиаритмии (фибрилляция и трепетание предсердий, суправентрикулярная экстрасистолия и тахикардия).
• Рентгенография органов грудной клетки •• Выраженные признаки лёгочной венозной гипертензии • Выбухание дуги левого предсердия и отклонение контрастированного пищевода по дуге большого радиуса •• Выбухание дуги левого желудочка •• В третьей стадии заболевания — признаки лёгочной гипертензии и выбухание дуг правых отделов сердца •• При сдавлении лёгочного ствола расширенным левым предсердием — ослабление лёгочного рисунка слева •• При рентгеноскопии в прямой проекции — симптом «коромысла» между дугами левого желудочка и левого предсердия.
• ЭхоКГ •• Гипертрофия и дилатация левых отделов сердца, особенно левого предсердия •• Визуализация хлопающей створки при отрыве хорд или папиллярной мышцы •• Увеличение конечного диастолического индекса (КДИ = [конечный диастолический объём левого желудочка] / [площадь поверхности тела]), степень которого имеет прогностическое значение: увеличение КДИ выше 30 мл/м2 ассоциируется с послеоперационной недостаточностью левого желудочка, выше 90 мл/м2 — с высокой послеоперационной летальностью •• В допплеровском режиме — поток митральной регургитации, объём которого (оценивают в режиме цветового картирования) соответствует степени выраженности порока •• В третьей стадии заболевания — гипертрофия и дилатация правых отделов сердца, повышение систолического давления в правом желудочке •• Чреспищеводную ЭхоКГ проводят с целью выявления тромбоза левого предсердия при наличии фибрилляции предсердий.
• Катетеризация левого и правого желудочков •• Повышение конечного диастолического давления левого желудочка, давления в левом предсердии, систолического давления в правом предсердии, давления заклинивания лёгочной артерии •• «Вентрикулизация» кривой лёгочного капиллярного давления (увеличение волны V более 15 мм рт.ст.).
• Левая вентрикулография •• Наличие и степень регургитации определяют по степени заполнения левого предсердия за одно сокращение контрастом, введённым в левый желудочек •• Также диагностируют комбинированные клапанные поражения.
ЛЕЧЕНИЕ
• Лекарственная терапия •• Хроническая митральная недостаточность ••• Бессимптомная лёгкая и умеренная недостаточность лечения не требует, а целесообразность приёма вазодилататоров спорна ••• Бессимптомная тяжёлая компенсированная недостаточность (КДИ менее 50 мл/м2, отсутствие лёгочной гипертензии и нормальная систолическая функция левого желудочка, отрицательные нагрузочные тесты): показано инвазивное исследование гемодинамики в покое и при нагрузочных пробах, а также постоянный приём ингибиторов АПФ •• Острая митральная недостаточность ••• Вазодилататоры (нитропруссид натрия или ингибиторы АПФ) и диуретики в/в ••• Внутриаортальная баллонная контрпульсация ••• При инфекционном эндокардите, отсутствии прогрессирования сепсиса или тяжёлой рефрактерной сердечной недостаточности допустимо проведение предоперационной антибиотикотерапии не дольше 3 сут ••• При тяжёлой недостаточности на фоне ИМ без разрыва папиллярных мышц — внутриаортальная баллонная контрпульсация, вазодилататоры.
• Хирургическое лечение •• Показания ••• Тяжёлая митральная недостаточность, бессимптомное течение или II функциональный класс, если конечный диастолический размер левого желудочка более 40 мм либо КДИ более 40 мл/м2, либо фракция выброса левого желудочка менее 55–60% (при митральной недостаточности, если сократительная функция левого желудочка не нарушена, фракция выброса левого желудочка должна быть не ниже 65%) ••• Тяжёлая митральная недостаточность, III–IV функциональный класс ••• Тяжёлая бессимптомная митральная недостаточность в сочетании с тяжёлой лёгочной гипертензией ••• Симптоматическая умеренная недостаточность при сохранённой систолической функции левого желудочка в случае положительных результатов инвазивного исследования гемодинамики •• Противопоказания ••• Тяжёлая сопутствующая патология, угрожающая жизни больного ••• Терминальная стадия недостаточности кровообращения ••• Отрицательный результат пробы с аминофиллином и кислородом •• Методы оперативного лечения ••• При отсутствии кальциноза и сохранённой подвижности створок и клапанного аппарата допустимо выполнение клапансохраняющих вмешательств (аннулопластика кольцом Алана Карпантье или по методике «двойного отверстия», эксцизия хлопающей порции задней створки, укорачивающая пластика хорд) ••• Несмотря на большую физиологичность клапансохраняющих операций и относительно низкую частоту тромбозов и инфекционного эндокардита, из-за высокой частоты рецидивов порока и необходимости в повторных операциях пластические вмешательства на клапанах выполняют фактически только при пролапсе, разрывах клапанных структур, относительной недостаточности клапана при дилатации его кольца и перед планируемой беременностью ••• Протезирование митрального клапана в условиях искусственного кровообращения с использованием биологических протезов выполняют детям или перед планируемой беременностью ••• В остальных случаях поражённый клапан заменяют механическим протезом.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Атриовентрикулярная блокада • Дистрофические изменения биологических протезов и необходимость в повторном протезировании.
Прогноз • Только у 5–10% пациентов с пролапсом митрального клапана происходит прогрессирование митральной регургитации • 5-летняя выживаемость — более 80%, 10-летняя — более 60% • При ишемическом генезе порока 5-летняя выживаемость не превышает 30% • Хирургическое лечение улучшает выживаемость и переносимость нагрузки, если исходная фракция выброса левого желудочка более 35%, сердечный индекс более 1,5 мл/мин/м2 • Хирургическое лечение малоэффективно при вторичной митральной недостаточности на фоне дилатационной кардиомиопатии и первичной — при фракции выброса левого желудочка менее 30% • Хирургическое лечение часто бывает эффективным при ишемической кардиомиопатии, когда одновременно проводят коронарное шунтирование и аннулопластику • Летальность при протезировании митрального клапана — 2–7%, при аннулопластике — 1–4% • 5-летняя выживаемость в среднем составляет 90%.
Синонимы • Недостаточность левого предсердно-желудочкового клапана • Недостаточность митрального клапана
Сокращения. КДИ — конечный диастолический индекс.
МКБ-10 • I05.1 Ревматическая недостаточность митрального клапана • I05.2 Митральный стеноз с недостаточностью • I34.0 Митральная (клапанная) недостаточность • Q23.3 Врождённая митральная недостаточность