Диффузия в спинном мозге
Диффузия в спинном мозге
Научный центр неврологии, РАН, Москва
ФГБНУ «Научный центр неврологии», Москва
ФГБНУ «Научный центр неврологии», Москва
Научный центр неврологии РАМН, Москва
Поражение спинного мозга у пациентов с рассеянным склерозом после обострения по данным диффузионно-тензорной магнитно-резонансной томографии
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2016;116(2-2): 21-26
Морозова С. Н., Брюхов В. В., Трифонова О. В., Кремнева Е. И., Кротенкова М. В. Поражение спинного мозга у пациентов с рассеянным склерозом после обострения по данным диффузионно-тензорной магнитно-резонансной томографии. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2016;116(2-2):21-26.
Morozova S N, Briukhov V V, Trifonova O V, Kremneva E I, Krotenkova M V. A DTI study of the spinal cord lesion in patients with multiple sclerosis during the follow-up after relapse. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2016;116(2-2):21-26.
https://doi.org/10.17116/jnevro20161162221-26
Научный центр неврологии, РАН, Москва
Связь между повреждением спинного мозга при рассеянном склерозе (РС) по данным традиционной магнитно-резонансной томографии (МРТ) и клиническими проявлениями прослеживается не всегда. Диффузионно-тензорная МРТ (ДТ-МРТ) является одной из наиболее эффективных методик для выявления поражения вещества мозга. Цель исследования — изучение изменений показателей ДТ-МРТ в спинном мозге пациентов с РС во время и после обострения заболевания. Материал и методы. Обследовали 25 пациентов с ремиттирующим РС во время обострения с односторонним легким парезом кисти. Проводили неврологический осмотр и МРТ во время обострения, через 3 и 12 мес после него, а также ДТ-МРТ головного мозга и верхнешейного отдела спинного мозга. В контрольную группу (КГ) вошли 12 здоровых. Результаты и заключение. ДТ-МРТ позволила получить достоверные различия показателей у пациентов с РС по сравнению с КГ внутри очагов демиелинизации и во внешне не измененном белом веществе. Различия сохранялись как в фазу после обострения, так и в отдаленном периоде после него при клиническом восстановлении функции. Тенденция к восстановлению показателей ДТ-МРТ после обострения в подгруппе больных без асимметричного снижения вибрационной чувствительности на стороне пареза в сочетании с более ранним восстановлением мелкой моторики свидетельствует о важной роли афферентации в восстановлении нарушенных функций после обострения.
Научный центр неврологии, РАН, Москва
ФГБНУ «Научный центр неврологии», Москва
ФГБНУ «Научный центр неврологии», Москва
Научный центр неврологии РАМН, Москва
Поражение спинного мозга при рассеянном склерозе (РС) встречается часто — от 47 до 85% случаев. Если суммировать очаговые и диффузные поражения спинного мозга, то по данным магнитно-резонансной томографии (МРТ) поражения спинного мозга встречаются у более чем 90% пациентов [1, 2], а по результатам исследования аутопсийного материала частота их достигает 99% [3, 4], подтверждая, что распространенность поражения спинного мозга гораздо выше, чем видна на стандартных МРТ-изображениях [5].
Очаги в спинном мозге проявляются прежде всего двигательными нарушениями, чаще чем очаги в головном мозге. Кроме того, примерно у 35% пациентов они проявляются симптомами поражения только спинного мозга [6]. Однако часто встречаются и асимптомные очаги. Следует заметить, что асимптомные очаги в спинном мозге крайне редко встречаются при других заболеваниях [7]. Но до сих пор не определена четкая связь между признаками поражения спинного мозга по данным стандартных МРТ-изображений и клиническими симптомами. Это несоответствие может отражать как недостаточную чувствительность стандартной МРТ [2], так и способность мозга человека к восстановлению поврежденной функции за счет нейропластических процессов [8].
Диффузионно-тензорная МРТ (ДТ-МРТ), основанная на измерении величины и направления диффузии молекул воды, представляет собой один из наиболее эффективных методов для оценки поражения вещества мозга, что связано с ее чувствительностью к целостности анизотропных сред. ДТ-МРТ позволяет получить ряд индексов, основными из которых являются средняя диффузионная способность (MD), характеризующая усредненное движение молекул в среде, вне зависимости от какой бы то ни было ее направленности и зависящая от размера и целостности клеток [9, 10], и фракционная анизотропия (FA), отражающая анизотропию (неодинаковость свойств среды по различным направлениям внутри нее в противоположность изотропии) процесса диффузии и характеризующая степень направленности структур и их целостность [11], а также аксиальный коэффициент диффузии (AD), отражающий диффузионную способность вдоль направления максимальной диффузии, и радиальный коэффициент диффузии (RD), характеризующий диффузионную способность, перпендикулярную направлению максимальной диффузии [10]. Существует мнение, что аксиальный коэффициент диффузии отражает изменения ограничивающих барьеров вдоль направления тракта и внеклеточного пространства, а радиальный коэффициент диффузии отражает изменения миелиновой оболочки и внеклеточного пространства [12, 13].
Наряду с работами, демонстрирующими, что изменения показателей ДТ-МРТ при РС наблюдаются в очагах демиелинизации и внешне не измененном белом веществе головного мозга [14, 15], существует также ряд исследований, данные которых свидетельствуют об изменении индексов диффузии в очагах демиелинизации и внешне не измененном веществе спинного мозга пациентов с РС по сравнению со здоровыми [16]. Опубликованы также результаты об изменении данных показателей со временем в зависимости от клинического исхода обострения, однако наблюдения захватывали лишь небольшой временной промежуток (3 мес) и были проведены на крайне гетерогенной группе пациентов [17].
Цель настоящего исследования — определение изменений показателей ДТ-МРТ в спинном мозге пациентов с ремиттирующим РС во время обострения и через 3 и 12 мес после него.
Материал и методы
В исследование были включены 25 пациентов с ремиттирующим течением РС во время обострения, через 3 мес при переходе в ремиссию и через год после первого обследования. Обострение характеризовалось односторонним легким парезом кисти. Длительность обострения на момент первого обследования составляла до 30 дней у всех пациентов. Первично все пациенты были обследованы до начала терапии кортикостероидами и появления субъективного уменьшения выраженности симптомов, возникших во время настоящего обострения. Первое обследование 5 пациентам было проведено на фоне терапии препаратами, изменяющими течение рассеянного склероза (ПИТРС).
В группу больных вошли 7 мужчин и 18 женщин в возрасте от 19 до 50 лет (медиана 31 [26; 42] год). Общий балл по EDSS на момент первого обследования составлял 3,5 [3,5; 4,5] (здесь и далее медиана [1й; 3й квартили]). Длительность болезни составляла 5 [1,6; 6,8] лет, до включения в исследование (до настоящего обострения) у пациентов было зафиксировано 3 [1; 6,5] обострения, в том числе за последние два года 1 [0; 2] обострение. Парез правой руки отмечался у 13 больных, левой — у 12 больных. Выраженность пареза кисти составила 1 [1; 1] балл по шкале Научно-исследовательского института неврологии АМН СССР (1982) [18]. Снижение вибрационной чувствительности на руке во время обострения отмечалось у 21 больного, при этом асимметричное на стороне пареза — у 15 больных. Помимо полного неврологического осмотра всем пациентам с ремиттирующим РС при каждом обследовании проводили тест по вставлению колышков в планшет с девятью отверстиями (NHPT, с) как паретичной, так и непаретичной рукой. У всех пациентов во время обострения отмечалось увеличение времени выполнения данного теста паретичной рукой (медиана времени выполнения теста паретичной рукой 29,5 [27,75; 37,25] с, непаретичной — 24 [21; 26] с). Для объективизации оценки мелкой моторики паретичной кисти был введен индекс времени выполнения теста (INHPT), представляющий собой отношение показателей паретичной руки к соответствующим показателям непаретичной руки, так, медиана INHPT 1,22 [1,16; 1,42].
В контрольную группу вошли 12 человек без патологии со стороны ЦНС и других органов. В ней было 5 мужчин и 7 женщин, медиана возраста составила 25,7 [23;31] года.
Все обследованные были правши [19].
Перед началом исследования было получено одобрение локального этического комитета Научного центра неврологии. Пациенты и здоровые перед включением в исследование подписали информированное согласие.
МРТ головного мозга и шейного отдела позвоночника и спинного мозга проводили на магнитно-резонансном томографе Magnetom Avanto («Siemens», Германия) с величиной магнитной индукции 1,5 Тесла. МРТ-сканирование головного мозга включало: стандартный режим Т2-взвешенных изображений (Т2-ВИ) для оценки очагового поражения вещества мозга и исключения другой патологии (TR 4000 мс; TE 106 мс; толщина среза 5,0 мм; межсрезовый интервал 1,5 мм; срезов 20; поле обзора 230 мм, матрица 320×320 пикселей, продолжительность 2 мин 02 с), исследование в режиме 3D-Т1 градиентное эхо с возможностью последующей реконструкции изображений в любых проекциях (MPR) для получения подробных анатомических данных (TR=1940 мс, TE=308 мс, межсрезовый интервал 0,5 мм, поле обзора 250 мм, матрица 256×256 пикселей, толщина среза 1,0 мм, время исследования 4 мин 23 с) и ДТ-МРТ в сагиттальной проекции для оценки повреждения белого вещества головного и спинного мозга (в режиме эхо-планарной импульсной последовательности градиентное эхо при приложении пар градиентных импульсов в 20 неколлинеарных направлениях с b=0 и b=1000 c/мм2 со следующими параметрами: TR=4245 мс, TE=94 мс, толщина среза 5,0 мм, межсрезовый интервал 1,5 мм, поле обзора 230 мм, матрица 128×128 мм, срезов 30, продолжительность 6 мин 11 с). Полученные данные были перенесены на рабочую станцию Syngo Siemens, где на сгенерированных картах MD, FA, AD, RD у каждого больного вручную была выделена область интереса, располагавшаяся на уровне межпозвонкового диска С2—С3 (см. рисунок). В выделенной области исследования были определены значения указанных показателей ДТ-МРТ. Выбор именно данной области определяется некоторыми анатомическими преимуществами. Во-первых, ликворное пространство на данном уровне достаточно широкое, что обеспечивает максимальный контраст между спинным мозгом и цереброспинальной жидкостью. Во-вторых, в данном сегменте отмечается небольшая вариабельность площади спинного мозга. Наконец, на данном уровне в отличие от нижних шейных сегментов не типично образование протрузий дисков, что могло бы повлиять на результаты измерений, а также минимальны двигательные артефакты от пульсации сосудов и глотательных движений [20]. МРТ-сканирование шейного отдела позвоночника и спинного мозга включало стандартный режим Т2-взвешенных изображений (Т2-ВИ) в сагиттальной и аксиальной плоскостях для уточнения наличия очагового поражения вещества спинного мозга и исключения другой патологии (сагиттальные изображения: TR=3500 мс, ТЕ=84 мс, толщина среза 3 мм, межсрезовый интервал 0,3 мм, поле обзора 300, матрица 384×384, количество срезов 13, время исследования 1 мин 29 с; аксиальные изображения: TR=675 мс, ТЕ=24 мс, толщина среза 3 мм, межсрезовый интервал 0,3 мм, поле обзора 180×180, матрица 256×217, количество срезов 3, время исследования 2 мин 45 с). При анализе МРТ спинного мозга у всех пациентов были выявлены интрамедуллярные очаги демиелинизации на уровне шейных позвонков. Учитывая острое начало двигательных нарушений (не ранее чем за 4 нед до первого обследования) и соответствие клинической симптоматики обнаруженным при МРТ-исследовании очагам, они были расценены как острые (по крайней мере один), несмотря на выполнение исследования без внутривенного введения контрастного вещества.

Очаги в спинном мозге на уровне С2—С3 межпозвонкового диска при стандартной МРТ были выявлены у 12 пациентов. Соответственно пациенты были разделены на две подгруппы: с очагами демиелинизации на уровне С2—С3 межпозвонкового диска (12 пациентов) и без очагов (13) на указанном уровне. Таким образом, в первой группе оценка проводилась внутри очагов демиелинизации, а во второй — во внешне не измененном веществе спинного мозга. Кроме того, по снижению вибрационной чувствительности все пациенты были разделены также на 2 подгруппы: с асимметричным снижением чувствительности на стороне пареза (15 человек) и с нормальной или симметрично сниженной чувствительностью (10 человек). Оценка данных ДТ-МРТ проводилась как в общей группе пациентов, так и отдельно по подгруппам.
Результаты
Основным критерием включения пациентов в исследование было наличие обострения, проявлявшегося в том числе впервые возникшим односторонним легким парезом кисти. Через 3 мес после обострения все пациенты отмечали восстановление функции кисти, однако у пациентов с асимметричным снижением вибрационной чувствительности на стороне пареза наблюдалось неполное восстановление мелкой моторики по данным индекса теста по вставлению колышков в планшет с девятью отверстиями (табл. 1), через 12 мес у всех пациентов наблюдалось полное восстановление двигательной функции ранее паретичной кисти.

При сравнении показателей ДТ-МРТ во время обострения были обнаружены достоверные отличия значений фракционной анизотропии, средней диффузионной способности и радиальной диффузионной способности между контрольной группой и всеми пациентами, а также между контрольной группой и группой больных с очагами на уровне С2—С3 межпозвонкового диска, контрольной группой и группой без очагов на уровне С2—С3 межпозвонкового диска. Кроме того, группы пациентов с очагами и без очагов достоверно отличались между собой по этим же показателям. Таким образом, показатели ДТ-МРТ в очагах и внешне не измененном веществе спинного мозга пациентов с РС отличались как от показателей в спинном мозге контрольной группы, так и различались между собой с более выраженными изменениями внутри очагов. Более подробно эти данные представлены в табл. 2.

Из приведенных данных видно, что значимых изменений (repeated-measures ANOVA, newman-keuls post-hoc test) показателей через 3 и 12 мес после обострения РС не было выявлено в обеих подгруппах больных, а достоверные различия FA и RD как в очагах, так и во внешне не измененном веществе спинного мозга от показателей контрольной группы наблюдались как в кратчайшие, так и в отдаленные сроки после обострения. Через 3 мес различия между подгруппами сохранились лишь по показателям FA, через 12 мес ранее существовавших различий показателей ДТ-МРТ между подгруппой с очагами и без очагов на уровне С2—С3 межпозвонкового диска не наблюдалось. Более подробно соответствующие результаты представлены в табл. 3 и 4.


При анализе изменений показателей ДТ-МРТ у пациентов с асимметричным снижением чувствительности на стороне пареза и с нормальной или симметрично сниженной чувствительностью отличий между подгруппами во время обострения выявлено не было. Однако через 3 мес подгруппы отличались между собой по показателям FA и RD (U-тест Манна—Уитни), отмечалось значимое увеличение показателей FA в подгруппе без асимметричного снижения вибрационной чувствительности пораженной конечности. Через 12 мес отличий между подгруппами, а также динамических изменений показателей ДТ-МРТ выявлено не было. При этом по данным теста по вставлению колышков в планшет с девятью отверстиями через 3 мес после обострения в группе с асимметричным снижением вибрационной чувствительности на стороне пареза наблюдалось достоверно менее полное восстановление мелкой моторики (табл. 4).
Обсуждение
Результаты проведенного исследования свидетельствуют о том, что ДТ-МРТ спинного мозга по сагиттальным срезам позволяет получить достоверные различия показателей на верхнешейном уровне, причем наиболее чувствительными показателями являются фракционная анизотропия и радиальная диффузионная способность. Отсутствие значимых изменений аксиальной диффузионной способности, вероятно, связано с увеличением изотропии диффузии в связи с повреждением миелина и аксонов, что согласуется также с данными предыдущих исследований [21]. Средняя диффузионная способность также не отличается высокой чувствительностью, так как, вероятно, является суммарным параметром.
Изменения показателей ДТ-МРТ при обострении РС по сравнению с данными контрольной группы определяются как внутри, так и вне очагов демиелинизации во внешне не измененном веществе спинного мозга с большей выраженностью изменений внутри очагов, что также согласуется с данными предыдущих исследований, проведенных на пациентах с РС вне обострения [16]. Причем выявленные в настоящем исследовании различия сохраняются как в кратчайшие, так и в отдаленные сроки после обострения. Однако различия между показателями внутри и вне очагов со временем исчезают. Несмотря на отсутствие значимых динамических изменений показателей ДТ-МРТ после обострения, постепенное исчезновение различий между подгруппами может косвенно свидетельствовать о нормализации изучаемых параметров внутри очагов. Отсутствие достоверных изменений в динамике может быть связано с небольшим числом пациентов, а также с наличием у некоторых из них поражения спинного мозга на других уровнях до включения в исследование (до настоящего обострения) и расположением «острого» очага, обусловливающего клиническую картину настоящего обострения, на другом уровне, что могло повлиять на результаты сравнительного анализа. Однако несмотря на то что структурное повреждение вещества спинного мозга при обострении РС являлось характерным признаком и для ремиссии, у всех пациентов наблюдался постепенный регресс симптомов, что свидетельствует о развитии функциональных компенсаторных механизмов восстановления неврологического дефицита.
Отсутствие различий между подгруппами с нарушениями вибрационной чувствительности во время обострения заболевания может быть связано с преимущественным влиянием острого процесса на показатели ДТ-МРТ. Появление различий через 3 мес и тенденция к восстановлению показателей фракционной анизотропии через 3 мес в подгруппе без асимметричного снижения вибрационной чувствительности на стороне пареза в сочетании с более ранним и полным восстановлением мелкой моторики по данным теста по вставлению колышков в планшет с девятью отверстиями в этой подгруппе свидетельствуют о важной роли афферентного потока в восстановлении нарушенных функций после обострения, что согласуется с данными предыдущих исследований [22].
Одной из особенностей проведенного исследования является измерение показателей ДТ-МРТ на одном уровне спинного мозга у всех больных. Это, с одной стороны, подтверждает достоверность полученных данных, а с другой — предполагает возможность вовлечения как вновь возникших, так и хронических очагов демиелинизации. К сожалению, это в связи с небольшим числом пациентов не позволяет проверить и ранее описанное восстановление показателей ДТ-МРТ в острых очагах демиелинизации и сохранение изменений в хронических очагах [17]. По этой и другим указанным выше причинам полученные данные, безусловно, должны быть проверены на большем числе пациентов.
Работа выполнена при поддержке гранта Президента Р.Ф. МК-3052.2014.7.
Что такое опухоль спинного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ярикова А. В., нейрохирурга со стажем в 9 лет.
Определение болезни. Причины заболевания
Распространённость
Опухоли спинного мозга составляют 10–15 % опухолей ЦНС. Среди них:
Более 80 % опухолей спинного мозга развиваются из его оболочек, сосудов, эпидуральной клетчатки и нервных корешков. И только 15–20 % случаев составляют интрамедуллярные опухоли, которые растут внутри ткани спинного мозга.
Факторы риска
Достоверные причины появления опухолей спинного мозга до сих пор неизвестны. В качестве факторов риска выступают [1] [4] :
Симптомы опухоли спинного мозга
Новообразования спинного мозга нельзя обнаружить по внешним признакам. Визуально можно определить только опухоль в позвонках или рядом с ними.
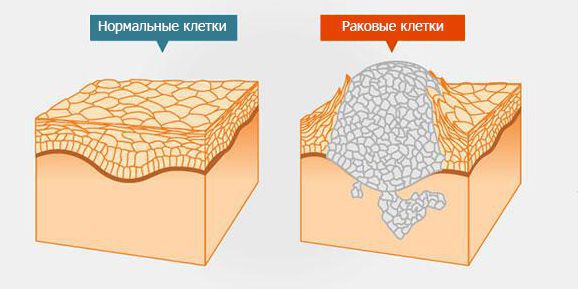
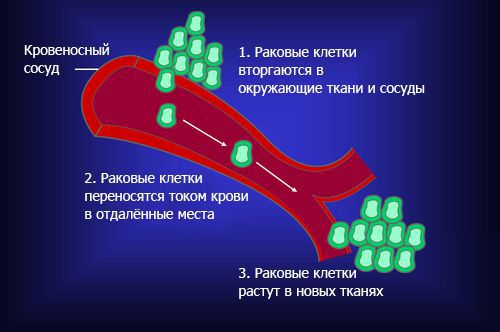
Патогенез опухоли спинного мозга
Доброкачественные и злокачественные образования
Новообразование со временем увеличивается и давит на содержимое позвоночного канала. Сильная боль возникает при опухолях в области шейного отдела и конского хвоста. Боль может быть односторонней, когда опухоль развивается на боковой поверхности спинного мозга и сдавливает корешок; двусторонние боли в начале заболевания служат указанием на заднюю локализацию опухоли.
Опухоли задней поверхности спинного мозга вызывают утрату суставно-мышечного чувства и чувствительности к вибрации. Заднебоковая локализация опухоли проявляется болевым корешковым (радикулярным) синдромом, пониженной чувствительностью в этой области с последующим её полным выпадением.
По мере развития опухоли возникают и другие симптомы, которые указывают на сдавление спинного мозга. Синдром половинного поражения спинного мозга проявляется слабостью мышц с непроизвольными сокращениями, выпадением глубокой чувствительности (ощущения массы тела, вибрации, давления), нарушением способности понимать через прикосновения, что пишут или рисуют на коже (графестезия). Кроме того, притупляются болевые, температурные, реже тактильные ощущения в противоположной стороне тела.
Классификация и стадии развития опухоли спинного мозга
Заболевание классифицируют по следующим признакам:
По происхождению опухоли делятся на две группы:
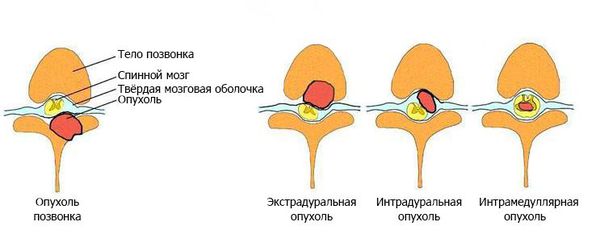
По локализации [4] :
По отношению к стороне спинного мозга [3] [4] :
По топографической локализации [8] :
По гистологической характеристике [1] [8] :
Cтадии развития заболевания представлены в таблице [8] :
| Стадии развития заболевания | Проявления |
|---|---|
| 1. Радикулярная | 1. Слабая по интенсивности боль в области спины. Пациент может 10—15 лет не обращается к нейрохирургу или неврологу, так как не подозревает о проблеме. |
| 2. Броун-Секаровская | 1. Спастический парез со стороны опухоли. 2. Выпадение глубокой чувствительности (чувства массы тела, давления и вибрации, мышечно-суставные расстройства). 3. Нарушение графестезии. 4. Притупление болевого, температурного и реже тактильного восприятия с противоположной стороны тела. |
| 3. Парапарез или паралич | 1. Функциональные нарушения вегетативной системы, органов таза. 2. Выраженные сенсомоторные расстройства. 3. Паралич конечностей — как временный, так и постоянный. 4. Если опухоль злокачественная, то паралич наступает в течение 3-4 месяцев. Длительность жизни составляет полгода-год. |
Осложнения опухоли спинного мозга
Заболевание может приводить к следующим осложнениям [1] [2] :
Сирингомиелический синдром при опухоли
Полости сдавливают спинной мозг, при этом сначала поражаются нервные волокна, несущие в мозг информацию о температуре и боли. Затем повреждаются волокна, передающие сигналы из мозга к мышцам. В результате пациенты становятся менее чувствительны к температуре и боли, их руки и ноги слабеют.
Диагностика опухоли спинного мозга
Когда следует обращаться к врачу
К доктору нужно обратиться при появлении первых симптомов: боли в спине, мышечной слабости и нарушении чувствительности.
Обследование и постановка диагноза
Диагностика опухоли спинного мозга проходит в несколько этапов:
4. КТ-миелография. Применяют для выявления границ опухоли. Метод заключается в контрастировании субарахноидального пространства (полости со спинномозговой жидкостью между мягкой и паутинной оболочками спинного мозга) водорастворимыми веществами. В комбинации с МРТ или КТ позволяет значительно улучшить диагностику опухолей спинного мозга, особенно в окружающих его тканях.
Лечение опухоли спинного мозга
Диагноз «опухоль спинного мозга» зачастую предполагает нейрохирургическое вмешательство. Если пациент находится в тяжёлом соматическом, то хирургическое лечение противопоказано.
Операция
Она состоит двух этапов:
Нейрохирург, оперируя опухоль, стремится устранить сдавление спинного мозга, полностью удалить новообразование и, по возможности, избежать развития нового неврологического дефицита. Основные цели оперативного лечения:
Лучевая терапия и химиотерапия
На настоящий момент лучевую терапию при опухолях спинного мозга не рассматривают в качестве первичного лечебного воздействия из-за её низкой продуктивности.
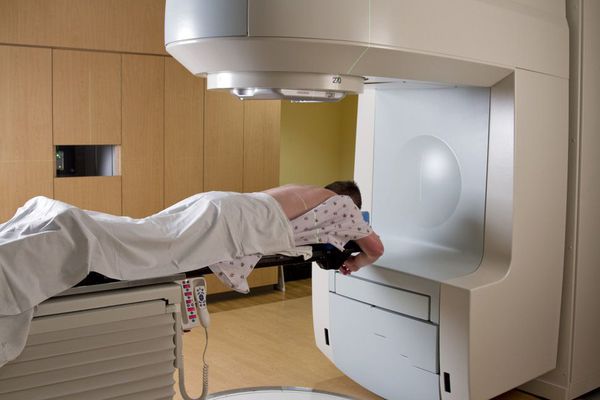
Стереотаксическая радиотерапия. Этот способ считается лучшим из всех известных медицине на сегодняшний день. Радиотерапию назначают пациентам, опухоли которых неоперабельны. Суть лечения в том, чтобы целенаправленным потоком гамма-излучения вызвать разрушение опухоли, не затрагивая при этом здоровые клетки.
Прогноз. Профилактика
Реабилитация после удаления опухоли
После удаления опухоли пациенту необходима реабилитация, чтобы восстановиться как на физическом, так и на психологическом уровне. Для реабилитации назначаются лечебная физкультура, корсетотерапия и психологическая помощь, пациент учится ходить заново.
Профилактика
Для профилактики заболевания, начиная с раннего возраста, следует соблюдать основные правила: